Календарь беременности 1 неделя
Мама
Все в тебе живет в подготовительном режиме — начало нового месячного цикла означает новые возможности: сейчас твоя нервная система по идеально отработанной схеме вновь готовит одну единственную победительницу — яйцеклетку для оплодотворения. Кто знает, почему именно она? Но те данные, которые заложены только в ней, те 23 хромосомки соединятся с другими
Малыш
Пока меня еще нет. Но та яйцеклетка, которая потом станет развиваться в меня, уже постепенно созревает. Она микроскопическая, но именно ей на днях предстоит свидание вслепую с новым бойфрендом — сперматозойдом. Она и сама не знает об этом, но, как и любая женская особь, активно готовится к этой встрече. Нервная система моей мамы всячески помогает ей в этом и вот уже скоро произойдет долгожданная встреча, а через несколько дней после нее начнется все самое интересное.
Папа
«Приятное это занятие — детей делать» — размышляешь ты, с нетерпением ожидая заветного дня, когда можно будет наконец посвятить себя этому занятию целиком и полностью. Пока ты в ожидании, миллионы твоих сперматозоидов живут в режиме «готовность номер раз». Тебе важно накопить их побольше, поэтому ты и ждешь, не растрачивая такую ценность попусту. Ведь в данном случае количество обеспечивает качество — чем их больше, тем и вероятность победы больше —
Календарь беременности 2 неделя
Мама
Вот она – победительница конкурса красоты половых клеток – именно ее выбрало твое внутреннее жюри для выполнения миссии «овуляция выполнима»! Она – лучшая, и готова двигаться дальше для того, чтобы планета Земля пополнилась новым замечательным жителем. И, словно секретный агент – провокатор, она должна встретиться с миллионом претендентов - сперматозоидов на роль со-агента, проверить их на прочность, и только одного из них она сможет завербовать – того, кто пробьет ее многоуровневую защиту и вступит с ней в прямой контакт, который и называется процессом зачатия. А после этого ни один другой претендент на звание победителя уже не сможет попасть к ней, так как с этого момента доступ внутрь для других агентов полностью заблокирован. И вот после обмена генетической информацией сперматозоид растворяется в ней – красавице –яйцеклетке и дальше они начинают движение вместе до полости матки.
Малыш
Вот он, долгожданный момент – место свидания – кафе под названием «Фаллопиева труба»! Ну да, название, конечно, не самое романтическое, но главное ведь – отношения! А они таковы, что из поверхностных будут превращаться в более близкие, а затем уже и совсем тесные - влюбленные буквально станут неразлучны, и все, что каждый из них знал по отдельности, теперь они расскажут и передадут друг другу. Даже такие интимные вещи, как цвет моих будущих глаз, после этой встречи перестанут быть для них тайной. Интересно, а эта встреча уже произошла? И если да, то очень важно, как именно. Ведь то, каким образом мои мама с папой обменяются своими половыми клетками, что они при этом будут испытывать – удовольствие и радость, или неуверенность и чувство страха, все это отразится потом на мне.
Папа
Вот он, ваш звездный час, парни! Только один из вас достигнет финиша первым и станет победителем. Многодневные тренировки на выносливость, в которых вы томились в ожидании соревнования, только усилят ваш пыл и стремление к победе! Вам предстоит нелегкое испытание – добежать первым до места назначения, прорвать оборону противника, соединиться с ним, передать ему, а точнее, ей, нужную информацию и выстроить неразрушимые защиты для всех остальных. Каждый из вас – непримиримый конкурент для всех остальных! Идите, и пусть каждый будет уверен в том, что он лидер.
Календарь беременности 3 неделя
Мама
Жизнь движется полным ходом, причем не только снаружи, но и внутри тебя, хотя ты и не чувствуешь чего-то особенного. Сейчас в твоем теле происходят буквально космические изменения – две части одного целого воссоединились и активно создают нечто совершенно новое. Выглядит это примерно так: сначала где-то в районе фаллопиевых труб происходит процесс знакомства яйцеклетки со сперматозоидом, а уж потом они, соединившись в любовном порыве, идут вместе по жизни по направлению к твоей матке. Там они и планируют через какое-то время поселиться счастливые и довольные жизнью, особенно если процесс общения между тобой и любимым, предшествующий «близкому» знакомству этих двоих, проходил в любви и взаимном удовольствии. Обустройство оплодотворенной яйцеклетки на новом месте, то есть в твоей матке, займет какое-то время и только после того, как она там окончательно прописалась, то есть плодное яйцо прикрепилось к стенке, и начался соответствующий химический процесс, твой управдом мозг получит сигналы о новом жильце, а заодно и приостановит месячные! Это и станет официальным началом твоей беременности и новой жизни. Так как твой пузожитель – квартирант приобрел путевку по системе «Все включено», ему круглосуточно полагается шведский стол. Но доступ к нему возможен только при предъявлении – формировании специального средства – плаценты, и к началу четвертой недели она начинает активно формироваться из слизистой матки, которая обволакивает плодное яйцо.
Малыш
Пока мама с папой не догадываются о том, что в мамином теле уже начали происходить глобальные изменения. И хотя мамина яйцеклетка уже получила ценный подарок от папы – сперматозоид, теперь эта неразлучная парочка ждет не дождется возможности добраться до маминой матки и поселиться там на долгие 40 недель. Формально меня еще нет, но согласно точным математическим законам 23плюс 23 хромосомы в сумме составили 46, и развитие моей будущей жизни уже началось с постоянного и непрерывного деления яйцеклетки. И пока по форме я похож на ягоду шелковицы размером 0,1 – 0,2 мм. Вот таким к концу третьей недели я прикрепляюсь к одной из стенок маминой матки и – Оп – ля - зачатие произошло удачно – мама беременна, месячных не жди!
Папа
Некоторые врачи – гинекологи любят пошутить в ответ на гордое заявление особо активных будущих пап о том, что они сыграли непосредственную роль в зачатии своего ребенка, и произносят фразу типа «Мне очень жаль, но в этом процессе вы не принимали никакого участия». На резонное замечание «Позвольте, доктор! Я же отец!» врач в той же серьезной манере развивает свою мысль дальше и объясняет, что процесс зачатия не происходит сразу при половом контакте, а несколько отсрочен во времени. И уж конечно ребеночек не сидит готовенькими в матке сразу – ему туда еще добраться надо. Получается, что вроде ты кое-что и сделал для создания своего ребенка, но вот сам процесс может происходить и без тебя лично. Вполне вероятно, что ты к этому времени был уже давно на работе. Но зато ты можешь присутствовать при рождении и тогда уже ни один доктор не скажет «Извините, вас тут не стояло!». Идейка захватывает? А, может, страшно? Решать тебе и по-любому есть время подумать – еще целых 39 недель впереди.
Календарь беременности 4 неделя
Мама
Ты живешь своей обычной жизнью, а процессы тем временем идут своим чередом…и вот вдруг ты замечаешь, что грудь набухла и болит, ты раздражена, быстро устаешь, хочется поплакать и съесть тонну
Малыш
Вот, наконец, я закрепился внутри маминой матки, и
Это время является для меня очень важным — ведь вокруг меня — эмбриона — образуются важные органы — хорион и амнион. Хорион — это очень нужная штука — он помогает созреть нашей с мамой системе связи и передачи данных — плаценте. Амнион — тоже вещь полезная, потому что без него не было бы плодного пузыря. А мне все это ну просто необходимо для нормальной жизни в мамином пузике в течение десяти лунных месяцев.
Папа
Ты пока не в курсе происходящих событий и того, что один из натренированных тобой бойцов уже достиг заветной цели, произвел все необходимые манипуляции и теперь спокойненько существует, но уже немного в другом виде и качестве — в паре с оплодотворенной им яйцеклеткой они представляют собой тот зародыш, который потом будет пинать тебя из живота твоей любимой, постепенно превращаясь в твоего сына или дочку. Поэтому ты продолжаешь спокойно жить с чувством удовлетворения от всего произошедшего (и возможно не единожды). Про «две полоски» ты, скорее всего, уже наслышан, но пока еще не думаешь о них. А между тем, вполне возможно, что ты стоишь на пороге удивительных открытий, и тебя ждет масса всего интересного. Ну, например, скоро ты можешь узнать, что апельсины достигают своего наилучшего вкуса исключительно к полуночи, и ты непременно должен доставить их своей беременной любимой именно в это время, потому что именно в это время она их захотела, повинуясь причудливым прихотям своей гормональной системы. А еще ты можешь узнать о том, что страшнее похода к твоему врачу может быть только совместный поход к ее врачу!!! Но это все потом… А сейчас ты, возможно, слушаешь ее сбивчивые переживания по поводу все тех же пресловутых двух полосок или их отсутствия и думаешь, что… а возможно, ни о чем ты не думаешь, а просто слушаешь и тренируешься сопереживать.
Календарь беременности 5 неделя
Мама
Внутри твоего тела продолжает развиваться эмбриончик, который еще слишком мал, чтобы ты могла его почувствовать, но он уже во всю подает сигналы всем системам твоего организма и они все буквально работают на него. Поэтому пришла тебе пора познакомиться с настоящими и всем известными симптомами беременности — утренней тошнотой, частыми побегами до туалета, сонливостью и вялостью. И, конечно же, классической темой «потянуло на солененькое» (сладенькое, кисленькое) В принципе, тебя может тянуть на
Но первое изменение, которые ты сможешь обнаружить еще до начала всего вышеперечисленного — твои месячные приказали долго жить! Просто фабрика по выработке яйцеклеток закрылась на переоборудование и ближайшие года полтора их производство приостановлено в связи с процессами, вызванными беременностью. Ну и температура тела может повыситься до 37,5 ни с того ни с сего, в смысле ты и не простужена, и не отравилась и вообще здорова, просто беременна. Если ты еще не делала тест на беременность, можешь смело покупать его в аптеке и ждать заветных двух полосок.
Возможно, что для тебя задержка месячных оказалась совсем неожиданной. Тогда самое время задуматься о том, что делать дальше.
Малыш
Оказывается, мое тело формируется по законам двухсторонней симметрии, то есть все по паре — ручек, ножек, полушарий головного мозга, сердечных желудочка, и даже непарные органы, например, печень или селезенка, формируются из одного источника! Кто бы мог подумать! И уже понятно, где будут мои будущие ручки, ножки, спинка и животик. А еще появляется спинная струна и
Папа
Вот и настал тот момент, когда две полоски
Календарь беременности 6 неделя
Мама
Именно сейчас факт осознания своей беременности может накрыть тебя неожиданно, и ты можешь проявить совершенно разные реакции — от слез счастья до слез, ну прямо скажем, не совсем счастья. Последнее, кстати, нормальное явление, потому что страшно же! И даже если ты уже год ждала этого события и вот оно, наконец, внутри тебя растет и развивается, то это не отменяет возможных и связанных с этим же самым событием страхов и переживаний. С если ты по
А если еще и все существовавшие у тебя признаки беременности усилились и к ним добавились новые, например, тебя стало тошнить от запаха любимых духов или любимого мужа или их обоих вместе, а может быть, самочувствие стало совсем ужасным — голова стала болеть постоянно, сонливость, вялость и усталость… какая уж тут радость от предстоящего события! Все это выглядит как болезнь, но беременность — это не болезнь и скоро, примерно к концу
Малыш
Папа
Возможно, ты только что официально сам узнал о том, что вы беременны. Прими поздравления. Теперь придется поднатужиться и например, перестать курить в доме, потому что это вредно всем, в том числе и тебе, выливать на себя полфлакона своих любимых олд спайс, потому что ее вдруг стало тошнить от них, а раньше ничем таким, образно выражаясь, и не пахло, тебе даже, возможно, придется перестать есть любимую жаренную курицу (рыбу, мясо
Календарь беременности 7 неделя
Мама
Сейчас в самой глубине твоего тела происходят очень важные изменения: плодное яичко, которым и является твой малышонок,
А пока ты можешь обнаружить некоторые внешние изменения с твоей грудью, например, потемнели ореолы вокруг сосков, и возможно, нижнее белье стало сильнее прилегать к твоей талии. Иногда бывает, что тянет, побаливает низ живота — конечно, тогда надо обратиться к врачу, но скорее всего дело ограничится расслабляющими свечками во влагалище и через несколько дней все будет ОК. Если одолела молочница, а такое тоже может быть — опять же, вперед к врачу. Про аппетит и смену настроений можно сказать следующее: сочетания бывают разные, например, огромный аппетит и подозрительно хорошее настроение всегда, огромный аппетит и подозрительное отсутствие
Малыш
Я — маленькая горошинка или виноградинка около 8 -10 мм размером. У меня активно формируется пищеварительный тракт и передняя стенка живота. А еще уже обладатель крохотных ноздрей, и лицо начинает приобретать свою форму. Моя голова, как и положено человеку с активно развивающимся головным мозгом, пропорционально (вот какое умное слово я знаю!) составляет больше половины моего тела, а само тело пока еще имеет форму дуги. Еще у меня есть смешной хвостик эмбриона, который исчезнет к 9–10 неделе, и тогда я окончательно стану похож на малюсенького человечка, потому что даже глазки у меня уже начали вырисовываться — сейчас это два малюсеньких пятнышка сбоку на моей головке, а через несколько месяцев они переместятся на личико.
У меня
Папа
Скорее всего, ты уже точно официально оповещен о своем новом статусе будущего отца семейства, и активно участвуешь или не участвуешь в процессе вынашивания. Внутри твоего тела никто никуда не прикрепляется, не формируется и не развивается. Однако это не означает, что в тебе не происходит никаких внутренних и внешних изменений. Внешне ты можешь выглядеть примерно так: всклокоченные волосы, синяки под глазами, нервное подергивание верхнего века, левого пальца руки или правого пальца ноги, вздрагивание при каждом упоминании твоего имени с просящей жалобной интонацией. Внутренне твое тело тоже может измениться следующим образом: мышцы ног постоянно напряжены
Календарь беременности 8 неделя
Мама
Если ты только что сделала УЗИ с целью подтверждения своей беременности, то и ты, и возможно, твой любимый, смогли увидеть вашего кроху и даже взять на память фотку. Это и есть результат вашей любви сейчас — через два месяца после того, как все случилось и ваши половые клетки воссоединились в своем собственном любовном порыве.
А если ты до сих пор по
Малыш
Я продолжаю развиваться и расти — мой рост теперь от 15 до 20 мм. Вместе со мной развивается мое сердечко — оно уже разделилось перегородками на три камеры, и если найти хорошую аппаратуру, то можно получить электрокардиограмму моего сердца! А еще есть пищевод, желудок, кишечник и поджелудочная железа, и начали формироваться позвонки. Моя печень уже начала работать как кроветворный орган и работает вестибулярный аппарат. Ну все как у взрослых! Еще эта неделя важна тем, что активно развивается моя нервная система, головной мозг делится на отделы и определяются большие полушария, формируются те самые пресловутые извилины, которых должно быть много, и в глубине моего мозга начинают формироваться структуры, которые потом будут принимать участие в управлении движениями мышц туловища и регуляции моего мышечного тонуса.
Также у меня идет процесс окостенения длинных костей конечностей и костей черепа. Интересно, что у меня уже начинают формироваться пальцы на руках и ногах, а большой палец руки уже полностью развернут и противостоит ладони. Между прочим, этот признак указывает на принципиальное отличие человека, то есть меня, от животных, так как дает возможность совершать сложные тонкие движения руками. И первое движение руками, которое я скоро совершу, будет сосание как раз таки большого пальца во рту. Говорят, очень интересное занятие. Вообще же на этой неделе я начну совершать свои первые движения руками и мне самому станет окончательно понятно кто я — мальчик или девочка: хотя мои родители еще долго не смогут знать об этом, но сейчас у меня уже сформированы яички, если я мальчик. И
Перинатальные матрицы. Просто о сложном в статье.
Папа
Ваша беременность длиться уже 2 месяца. Вполне возможно, что ты уже немного свыкся с бешенным режимом своей новой беременной жизни и даже начинаешь получать
Но иногда женщина долго может не сообщать мужчине о том, что беременна — почему, умом этого не понять. Обычно говорит, что не знала, как сказать. Как будто это так сложно! Вообщем, если ты попал таким вот образом и только что тебя оповестили, что аист уже на подлете, постарайся проявить себя с лучшей стороны. Если ты сам хотел ребенка, то для тебя это не составит труда, а если новость слишком уж неожиданна… тогда тоже постарайся отреагировать достойно, чтоб потом тебя этим не попрекали — самому же будет выгодно. И если два месяца ты был не в курсе, то либо ты не жил все это время дома или вы вообще не живете вместе и у вас например, гостевой брак, либо надо было раньше разуть глаза и включить мозги, увидев, что ее подозрительно часто тошнит по утрам и она стала подозрительно плаксива, либо тебе просто повезло, и у твоей женщины не было сильного токсикоза. В любом случае у тебя, в отличие от многих будущих папаш, была лишняя пара месяцев спокойной жизни.
Календарь беременности 9 неделя
Мама
Ты сейчас буквально попала в полосу роста — в тебе растет все, что только может расти: пузожитель, грудь, матка, выделения из влагалища, аппетит, тошнота, перепады настроения, страхи, раздражительность, головная боль, волосы, ногти, вены на груди и не только, вообщем — жизнь бьет ключом и естественно по тому самому месту. Но есть и хорошая новость — потерпеть тебе надо еще чуть — чуть — буквально несколько недель, потому что обычно к концу первого триместра все симптомы проходят и тебе становится, наконец, хорошо. А пока ты можешь начинать пить нужные витаминки, ходить гулять, отдыхать и справляться с утренней тошнотой
Кстати на этой неделе многие будущие мамашки и папашки начинают размышлять на тему имени для своего карапуза, а особо активные и пытливые уже во всю перерывают сайты с именами, продажей колясок и кроваток
Еще частенько на этой неделе будущие родители оповещают уже настоящих, то есть своих собственных, об изменении их социального и ролевого статуса. Какова может быть реакция близких на ваши жизненные изменения, зависит очень от многих факторов. Но если тебе не хочется пока ни с кем делиться этой важной новостью, то и не надо — всему свое время.
Малыш
Мой мозг продолжает активно развиваться, особенно та его часть, которая отвечает за координацию моих движений в будущем и называется очень смешно — мозжечок! Мои ручки постепенно приобретают «человеческий вид» — раньше они были как ласты, с перегородками, а теперь постепенно стали вырисовываться суставы пальчиков.
Говорят, что я уже способен морщить лоб, то есть могу проявлять минимальную мимическую активность, и реагирую на прикосновения к моему рту. К сожалению, глазки еще закрыты мембраной. Ну и конечно же я вырос неимоверно — могу быть от 2,5 до 3 см в длину и весить аж 4, а иногда и 5 грамм. У меня продолжается активное окостенение — появляются косточки, и сердечко бьется довольно часто — 130–140 ударов в минуту и прогоняет кровь по моим уж сформировавшимся сосудам. Моя кровь не похожа на кровь человека — в ее составе есть только красные кровяные тельца — эритроциты, и нет лейкоцитов — белых кровяных телец, которые есть в крови моих родителей. Пока мои движения не являются реакцией на прикосновения. Они не спонтанны, это просто хаотичные движения руками и ногами, потому что в этот период идет активное развитие моих мышц. Но самое важное и новое из того, что со мной происходит — это формирование надпочечников — желез внутренней секреции, которые могут вырабатывать адреналин — гормон стресса. Этот гормон помогает человеческим существам — и взрослым, и детям и даже мне — еще не родившемуся человечку — приспосабливаться к стрессам и внешним экстремальным условиям за счет активизации резервных сил организма.
Папа
Если у твоей беременной не было до сих пор токсикоза, тебе очень сильно повезло, потому что обычно на этом сроке он у них у всех принимает невероятные размеры, и эту колбасню тоже приходится терпеть. Вероятно, тебе в порыве особо сильной тошноты могут бросить обвинение, мол, тебе, дорогой, хорошо, с тобой ничего не происходит, а мне очень — очень плохо и ты никогда не сможешь понять, какого это — быть беременной! Ради интереса, а может из солидарности и морального чувства долга можешь с вечера напиться под завязку, а утром докажешь ей, что вы вместе даже в страданиях! Если повезет, то твои мучения ограничатся легкой тошнотой по дороге на работу, но зато будет повод сказать, что ты хотел пройти это вместе с ней.
Пристрастия в еде тоже видимо придется менять, потому что ее тошнота решает все! И возможно придется научиться самому готовить свои любимые блюда, от запаха и вида которых ее типа тошнит, а особенно на этой неделе, потому как именно на этой неделе у нее обострились все симптомы токсикоза. Но зато тебе потом никто не скажет, что ты не смог о себе сам позаботиться.
Теперь насчет курения — если куришь, либо бросай, либо выползай на лестницу,
Календарь беременности 10 неделя
Мама
Твоя матка начала расти и это, возможно, стало чувствоваться как небольшие спазмы внизу живота. Внешне скорое всего ничего не видно, но бельишко то уже плотнее прилегает к телу, хотя еще не мало. И грудь увеличилась как минимум на размер, а значит что? Правильно – ура! - пора присмотреть себе пару – тройку сексуальных комплектов белья специально для будущих мам – они отличаются и по форме, и по размеру, и к сожалению, по расцветке. Придется очень сильно постараться, чтобы найти специальное белье для беременных с леопардовым принтом – обычно в продаже бывают модели трусов как в фильме «Дневник Бриджит Джонс» цвета белого, черного, телесного и такие же бюстгальтеры. Еще на груди могут появиться вены в виде голубой сетки. Возможно, у тебя есть склонность к варикозу, и тогда следует уже сейчас подумать о мерах безопасности – сходи к врачу - вертебрологу, подбери правильное поддерживающее белье, и, если понадобится – компрессионные чулки для беременности и для родов.
Сейчас у тебя, возможно, не самое приятное время в плане самочувствия – часто на этом сроке обостряются и тошнота, и изменение вкуса, могут быть более резкие реакции на отдельные запахи вплоть до сильной тошноты и головокружения, так что лучше пока исключить использование духов и косметики с резкими запахами.
Малыш
Вот и подходит к концу мое существование в мамином пузе как эмбриона – со следующей недели перехожу на новый уровень игры – буду плодом. Основные параметры моего тела уже заложены – теперь будем расти и развиваться в этом направлении. Хвостика эмбриона у меня уже нет, а голова стала быстро расти и уже начала приподниматься – раньше она была наклонена подбородком к груди, а мой головной мозг уже имеет все отделы и количество извилин почти такое же, как у новорожденного – а ведь всего-то еще два пренатальных месяца! Пока еще нельзя видеть кто я – мальчик или девочка, потому что наружные половые органы еще не до конца определяются, но если я мальчик, то мои яички уже начали вырабатывать «гормон мужика» - тестостерон. Я все еще очень маленький – до 10 грамм веса и 40 мм роста, поэтому я свободно плаваю внутри плодного пузыря, заполненного амниотической жидкостью – ее еще называют околоплодными водами – и не упираюсь в стенки маминой матки, но могу от них отталкиваться. Поэтому она еще не может меня чувствовать изнутри, хотя я и совершаю активные движения: так как у меня активно формируется нервная система, это дает мне возможность рефлекторно двигаться в ответ на какие-то раздражители или прикосновения. Например, если я во время своего заплыва случайно дотронусь до бортика – стенки матки – то могу согнуть или подвигать ручкой или ножкой. Хотя верхняя губа сформирована лучше, чем нижняя, у меня уже могут появляться рефлекторные движения губами. Врачи считают, что это важный момент в моем развитии, так как с этого времени у меня начинает формироваться сосательный рефлекс, благодаря которому потом я смогу кушать мамино молочко.
Вообщем, к концу эмбрионального периода развития у меня уже очень много достижений и даже молочные зубы уже заложены. Важно и то, что если до этого времени со мной и мамой все было нормально, то почти никакие врожденные аномалии мне уже не угрожают.
Папа
Возможно, до этого момента твоя любимая более или менее стойко переносила аромат твоего парфюма. Но сейчас ситуация может измениться – у многих беременных на этой неделе начинает усиливаться реакция на запахи. Так что придется тебе пожертвовать своим любимым ароматом, будем надеяться, что не навсегда, потому как бывают случаи, что и после рождения ребенка у женщины так все поменялось, что ее от твоего парфюма продолжает тошнить. Радуйся, что не от тебя самого! А парфюм дело наживное – всегда поменять можно.
Еще ты можешь проявить гиперзаботу, проведя мониторинг друзей, знакомых, коллег и конечно же, интернета и составив рейтинг 500 лучших способов борьбы с утренней тошнотой в период токсикоза.
Следи «за базаром» – ни в коем случае не говори ей, что она плохо выглядит из-за всей этой тошноты, что у нее усталый вид, синяки под глазами или еще бог знает что – о ее внешнем виде либо хорошо, либо ничего. Нельзя говорить, что «может, зря мы все это затеяли, раз тебе так плохо, дорогая». Все равно менять что-то уже поздно! Ну и конечно нельзя намекать ей на лишние килограммы – убьет либо сразу и больно, либо будет делать это постепенно – словами, слезами, упрекающими взглядами - но от этого не менее больно.
Будь аккуратен с ее грудью – она, конечно, уже приобрела те размеры, о которых ты давно мечтаешь, но при этом стала очень болезненно чувствительной к любым сильным прикосновениям. Так что придется учиться нежности в обращении – кстати, на будущее тоже пригодится. С сексом сейчас вообще может быть полная засада - если она тебя не хочет, то лучше не настаивай - через несколько недель сама будет умалять и ты, конечно же как благородный рыцарь, даме не откажешь. А пока ей просто не до этого, потому что организм перестраивается на вынашивание.
Календарь беременности 11 неделя
Мама
Скорее всего, ты уже была в ЖК и встала на учет как беременная. Теперь ты должна регулярно — раз в 2 недели — ходить измерять давление и взвешиваться. Ну и конечно сдавать анализы по графику. Так как сейчас в твоем организме ускорен обмен веществ, ты можешь даже сбросить пару килограмчиков лишнего веса. По этой же причине, а также потому, что кровь увеличилась в объеме, может появиться ощущение внутреннего жара, а значит и потребность в большем количестве воды, в связи с чем потеть ты будешь тоже больше.
Многим будущим мамочкам на этом сроке приходится тяжко с эмоциональной точки зрения — могут усилиться перепады настроения, слезы, истерики, необъяснимые страхи и тревоги и тому подобные мало приятные явления. Например, приснился тебе плохой сон про своего малышка или про роды и все страхи обеспечен. Или посмотрела по телеку новости про катаклизмы на другом конце земли — и теперь ты уверена, что это обязательно отразится на твоей беременности и ребенке. Вообщем, гормоны берут свое, и возможно, тебе сложно будет это контролировать. Просто объясни мужу, что происходит, и заранее извинись, если будешь неадекватна, и объясни, что тебе просто необходимо выплакаться или выговориться, а от него требуется поддержка и сопереживание и буквально «прижать, поцеловать и погладить по голове».
Возможно, ты перестала интересоваться сексом… что ж, на этом сроке у многих наблюдается снижение сексуальной активности, но огорчаться не стоит, так как через несколько недель желание вернется, если, конечно, у вас с мужем все хорошо в этом вопросе и в отношениях вообще, и когда оно вернется, то может проявиться с удвоенной силой. Но если у тебя все в порядке и ты
Малыш
Очень важная неделя для меня — я перешел на новый уровень развития, перестав быть эмбрионом, и став плодом, при этом мой рост может составлять до 6 — 7 см., а вес — более 10 -12 г. Мои глаза почти полностью сформированы. Растет буквально все — и руки, и ноги, и даже ногти уже начали формироваться, все мои внутренние органы тоже активно растут уже внутри меня самого. А печень и почки уже работают и выполняют свои функции — кроветворения и вывода мочи. Надо же — такой, как говорит мама, масюсенький, а уже писаю. Вообще как я уже понял, начинается период моего активного роста, а значит и роста маминого животика. И ей уже совсем скоро придется покупать новую одежду для себя.
Но форма моего тела все еще не похожа на привычную для взрослого: голова большая, тельце по сравнению с ней очень маленькое, а руки длинные, согнуты в локтях и прижаты к коленям. Буквально йогой занимаюсь — судя по положению. Говорят, что голова у меня такая большая потому, что мозг очень активно развивается. Ну будем надеяться, что с изменением формы головы после рождения мозг развиваться не перестанет.
У мамы
Папа
Сейчас задача номер 1 для тебя — это круглосуточная бдительность! Не вздумай предложить ей посмотреть вместе фильм «Титаник», а то потом она так разрыдается, что не успокоишь! А если она сама будет предлагать, сто раз подумай, прежде чем согласиться, но и резко не отказывай — решит, что тебе безразличны ее желания и тогда все — слезы, надутые губки и прочее оружие массового поражения пойдет в ход сразу, без предварительного оповещения населения. Смотреть его, скорее всего, все равно придется, но уж лучше быть подготовленным и вовремя перевести тему разговора, а заодно и внимание от тонущего бедняги ди Каприо на нее, любимую.
Задача номер 2, возможно, еще сложнее, чем первая. Ты должен ей во всю демонстрировать поддержку и принятие, даже и особенно, когда она в слезах обвиняет тебя в эгоизме и в том, что тебе наплевать на судьбу несчастного Леонардо ди Каприо и то, что именно это может негативно отразиться на ее беременности и на вашем малыше. Стратегия следующая — не спорить, не доказывать, что ты искренне переживаешь за этого уже давно утонувшего парня, а молча со всем согласиться и продемонстрировать ей любым доступным для тебя способом свою заботу, принятие и любовь. Если повезет, то резкие перепады настроения, слезливость и все такое у нее скоро кончатся, а вот если ты поведешь себя как бесчувственный сам знаешь кто, осадок у нее останется надолго.
Теперь про секс. Если она не хочет — тогда не трогай ее и терпи, пока захочет. Если вам можно и она хочет, а ты нет… придется захотеть — секс во время беременности очень даже полезен, причем, не только взрослым, но и ребенку. У него там в это время формируется правильная картина мира вообще и положительный настрой на процесс родов в частности. Ну, а если вам можно и вы оба хотите — флаг вам в руки, потому что это ее один способ для тебя проявить свою к ней нежность, любовь и все такое.
Календарь беременности 12 неделя
Мама
Первый триместр подходит к концу, и если ты еще не делала УЗИ, то сейчас самое время, и врач тебе его, скорее всего, назначит. И вот тогда ты можешь получить фотку своего масюсика и прожить несколько запоминающихся на всю жизнь моментов, увидев его на экране. Если твой мужчина будет присутствовать рядом, это может запомниться еще сильнее. Понаблюдай за его реакцией на увиденное в мониторе, возьми за руку и почувствуешь, как он, скорее всего, сам весь сжался от волнения. У многих пар после первого совместного похода на УЗИ и увиденного там отношения становятся более глубокими, близкими и осознанными. Это событие может столкнуть тебя с необходимостью
Малыш
Это неделя является завершающей в первом триместре моей внутриутробной жизни — уже заложены все основы моего организма и дальше они будут развиваться. Также подходит к концу и третий лунный месяц.
Теперь я с каждым днем буду все больше похож на папу с мамой, то есть на обычного человека. Продолжается развитие моего головного мозга, и теперь он максимально приближен к мозгу взрослого. В моем кишечнике уже появились первые перистальтические сокращения. И хотя сейчас я питаюсь через мамину кровь, мой кишечник все равно не пустой — в него попадает жидкость околоплодных вод, которую я иногда заглатываю. Кстати, именно на этой неделе я стал совершать первые глотательные движения.
И еще два очень важных момента моего развития на этой неделе:
Папа
Главное слово на этой неделе — УЗИ. Пришла тебе пора познакомиться с тем,
Календарь беременности 13 неделя
Мама
Вот и начался второй период — триместр — твоей беременности. Возможно, тебя уже перестало тошнить по утрам — отличная новость! Также, возможно, отпустила раздражительность — тоже слава богу. Можно сказать, жизнь налаживается и ты, вероятно, начинаешь понимать, почему беременность — самое счастливое время. И если ты, как любая нормальная беременная, все это время переживала
Правда, иногда бывает, что на этом сроке начинаются запоры и тогда — мама дорогая! — главное, не парься
Малыш
Начался четвертый лунный месяц моей внутриутробной жизни. На этой неделе про меня можно сказать, что я будущий зубастик — все мои 20 молочных зубов сформировались и ждут своего часа, чтобы вылезти. Если на предыдущих неделях я еще не совершал движения мышцами грудной клетки, то сейчас уже начинаю их тренировать. Размеры мои могут быть до 80 мм в росте и до 25 граммов в весе. Вообще же на этой неделе я начинаю активно расти, потому что удлиняются косточки моего скелета, например, ручки могут быть уже 2,5 — 3 см. Поэтому и размеры моей головы становятся чуть пропорциональнее ко всему остальному телу. Так как на этой неделе активно продолжает расти моя мышечная ткань, это приводит к тому, что я больше двигаюсь и уже совсем скоро — через несколько недель — мама сможет почувствовать эти движения изнутри. А если я у нее не первый малыш, то тогда и раньше.
Папа
У вас начался второй триместр беременности и, по идее, все резкие смены настроения, тошнота, раздражительность и слезы должны поутихнуть. Хотя, некоторые потом всю жизнь такие и поневоле задумаешься, может, и не в беременности было дело и куда, вернее, на что, смотрел, когда женился? Но твоя женщина наверняка не такая по жизни, а токма по причине беременности вешает на тебя свои страхи о том, что вдруг малыш родится с двумя головами или носами или у него не будет рук и ног ну и прочие страшилки. Все дело в том, что
И если до этого периода она не пугала тебя тем, что у нее может быть выкидыш, то, видимо, потому, что ты этого просто не слышал. Так что имей в виду — сейчас одной из твоих важных задач является развеивать все ее страхи и успокаивать. А главное — самому не бояться, а то мало ли какие сны, бывает, приснятся…
Календарь беременности 14 неделя
Мама
В начале второго триместра при непатологическом течении беременности тошнота уходит, утомляемость уступает место активности, ты полна сил и энергии и при этом твоя беременность становится очевидной не только для тебя, но и для окружающих — как правило, во втором триместре твой животик активно растет.
Из физиологических изменений на этой неделе помимо изменений гормонального фона и начала выполнения плацентой своих непосредственных функций важным является и то, что матка начинает активно расти и уже вышла за пределы лобковой кости и распределяется в области пупка. Психологически все это ведет к тому, что ты именно на этой неделе можешь начать ощущать, осознавать и принимать свою беременность и будущее материнство. Интересным фактом является и то, что часто у беременных женщин начинает обостряться интуиция – им снятся вещие сны, особенно часто это связано с полом будущего ребенка.
Малыш
Так как к началу второго триместра все мои системы и внутренние органы заложены, то дальше все они активно развиваются. На этой неделе идет развитие моей поджелудочной железы — в ней начинает вырабатываться гормон инсулин – очень важный гормон, участвующий в обмене веществ и отвечающий за обмен углеводов. Так же идет развитие почек, хотя сейчас они по своей структуре сильно отличаются от почек моих мамы и папы, то есть взрослого человека, но они уже начинают выводить мочу, то есть подключаются к выводу продуктов моей жизнедеятельности, помогая основному органу выведения - плаценте.
Важно, что сейчас мои кости становятся более прочными, а пропорции тела все больше приближаются к тем, что есть у новорожденного. Меня можно назвать пушистиком, так как на этой неделе на моей коже начинает появляться зародышевый пушок – лануго, который потом превратится в более толстые волоски: он уже есть в районе бровей и даже на голове. Внутренние органы не дремлют и продолжают развитие – если я девочка, то мои яичники опускаются вниз в тазобедренную область, а если я мальчик, то у меня уже есть простата, но все это сложно пока отличить на УЗИ. Я продолжаю кувыркаться и плавать внутри мамы, так как моя мускулатура активно растет и развивается, но мама скорее всего этого пока еще не чувствует. Но самое важное, что происходит со мной на этой неделе – я начинаю делать первые ритмичные вдохи, и хоть они не похожи на настоящие – их я совершу только после рождения – все – таки это дает мне возможность тренировать легочную мускулатуру.
Папа
На этой неделе тебе, возможно, предстоит новое испытание – ответ на вопрос «Дорогой, кого ты хочешь, мальчика или девочку?». И тут надо держать ухо востро. При ответе на этот вопрос постарайся заранее выяснить, что она сама думает по этому поводу, и если повезет и вы попадете в консенсус – тогда можешь расслабиться и честно признаться ей в своем желании иметь сына – наследника – обвинять в эгоизме пока тебя никто не будет, ты типа, имеешь те же желания, что и она. Если у вас разные желания относительно пола – придется выкручиваться. Ни в коем случае нельзя говорить фразы типа «Мне все равно», даже если это на самом деле так, потому что услышит она безразличие, а не то, что ты примешь любой вариант. Лучше скажи, что оба варианта тебя устроят, потому что если будет мальчик, то они вместе будут дарить ей милые подарки на 8-е марта, а если будет девочка, то она будет такая же красивая, как она. Хотя часто бывает, что и женщина и мужчина хотят ребенка одного и того же пола с самого начала.
А еще у нее сейчас «обострение интуиции» - иногда тебе может показаться, что ты живешь с экстрасенсом, хотя большая часть ее «интуиции» направлена на роды, пол ребенка и тому подобное – замучает тебя рассказами о своих якобы вещих снах, где она рожает девочку и та ей сама сообщает свое имя, дату родов, номер роддома и фамилию врача, принимающего роды. Терпи и делай вид, что веришь в эту чепуху, но только не шути по этому поводу, предлагая спросить в следующий раз, когда она ей приснится, сколько будет стоить доллар на момент ее рождения. Иначе – обида на несколько дней тебе обеспечена за то, что сомневаешься в ее могучей беременной интуиции, которая якобы доказана научно. Интересно, почему это они – беременные – и вправду чаще всего знают, кто у них там сидит, с самого начала и без всяких УЗИ?
Календарь беременности 15 неделя
Мама
Вы все вместе растете и поправляетесь во всех смыслах — растет матка, растет малыш, результат — растет живот и все остальное. А значит пора идти — ура! — по магазинам. Возможно, ты поправилась больше, чем хотелось бы, даже если это соответствует твоей норме. Вообще сложно принять факт того, что ты реально поправляешься и будешь поправляться дальше, поэтому сейчас у тебя может проявиться повышенная озабоченность по поводу своей фигуры, и ты ко всем будешь приставать с вопросами типа «А как выдумаете, я не сильно поправилась?» или «А у меня не очень большой живот?». Еще тебе может захотеться услышать от любимого, что нисколечко ты не поправилась, а просто живот вырос, потому что там ребеночек растет. И если он скажет
Про шевеления масика еще рано говорить, но некоторые беременные мамашки, особенно опытные и имеющие хотя бы одного ребетенка, уже могут их ощущать. Но скорее всего этот момент наступит через пару недель, так что не огорчайся если сейчас ничего такого не чувствуешь некоторые даже на таком сроке как у тебя и
А еще у тебя на животике — от лобка до пупка — может появиться пигментная полоска коричневого цвета — это так откладывается пигментное вещество меланин, и после родов она сто процентов исчезнет.
Малыш
Эта неделя закрепляет все предыдущие результаты — совершенствуется то, что начало формироваться и развиваться ранее. И теперь уже мое тело растет быстрее, чем голова и скоро я обрету нормальные человеческие пропорции в соотношении головы и тела. Моя кожа практически прозрачна и по цвету скорее розовая, чем красная, а сквозь нее просвечивают тонюсенькие сосудики, сформированные к этому времени. По ним и бежит кровь, которую двигает мое крохотное сердечко. И хоть оно и малюсенькое, количество его ударов в минуту в два раза чаще, чем у мамы с папой, и оно прокачивает около 23 литров крови в сутки вот это круто. А еще удары моего сердечка можно услышать теперь не только на УЗИ, но и при прикладывании к маминому животу простого стетоскопа — прибора, которым пользуются все врачи, когда слушают пациентов.
Мой головной мозг и нервная система очень активно развиваются: уже сформированы пути передачи информации по нервным волокнам от центра к периферии и обратно. А это значит, что скоро я смогу реагировать на мамины и папины прикосновения и отвечать им и даже играть с ними с игру «угадай, что это — пятка или кулачок».
Еще я активно писаю и оказывается, что моя моча поддерживает состав околоплодных вод! Плацента — самый главный питательный орган — становится все более совершенной и не пропускает вредные для меня токсины, но передает мне кислород, питание и иммуноглобулины — полезные вещества, которые отвечают за созревание моей личной иммунной системы после первого года моей жизни. И сейчас у меня уже можно определить
Папа
Скоро тебя ожидает новое стихийное бедствие. Все начинается малыми толчками — с фразы «Мне ничего не налезает!» и заканчивается самым страшным для любого мужчины вопросом «Я толстая?». Этот вопрос она тебе задаст еще не один раз, возможны вариации типа «Я сильно поправилась?», «Я стала слишком толстой, да?». Что значит «слишком», лучше не уточнять, особенно на сроке беременности недель так в 30. Короче, вот тебе стратегия правильного поведения, чтобы спокойно дожить до старости и
Календарь беременности 16 неделя
Мама
Заканчивается четвертый месяц твоей беременности – ты счастлива, летаешь – порхаешь, живешь полной жизнью, радуешься своей уже проявившейся беременности, любимый мужчина тоже, он рядом и заботится о тебе, хотя порой ему приходится несладко - ты иногда капризничаешь немножко больше, чем следовало бы. Но, с другой стороны, ты же беременна! Вообщем, все замечательно. Один недостаток – придется побегать по врачам и сдать всякие там скрининги, тесты на гормоны и прочие анализы. А это может доставить эмоциональное беспокойство – все-таки страшно за результаты. Поэтому ты можешь бояться. В теле тоже глобальные изменения – плацента активно работает и выполняет свои функции, матка растет, потому что пузожителю надо больше места в его квартирке. Еще более активно работают молочные железы –муж счастлив безмерно, если мечтал именно о таком их размерчике.
Но самое важное – это, возможно, твои первые ощущения от шевелений вашего масика внутри. Если тебе пока не удалость почувствовать их, не переживай – всему свое время. К тому же если твоя плацента расположена по передней стенке, то шевеления ты почувствуешь позже. Раньше их чувствуют те, у кого плацента располагается по задней стенке матки. Если ты уже ощутила это особое движение, то в твоей памяти оно, скорее всего, навсегда отложится и будет вызывать приятные воспоминания.
Малыш
На этой неделе мне исполняется 4 лунных месяца. Ровно столько я уже живу в мамином пузике и они с папой называют меня пузожитель. К этому времени мое лицо хорошо сформировано и впервые я открою свои глазки. Еще я могу хмуриться, открывать и закрывать ротик и вообще строю всякие рожицы и гримасы. Конечно же, все это я делаю не специально - по своему желанию, ну, например, потому, что меня кто-то насмешил, а скорее рефлекторно. Я уже прямо держу голову. Еще с прошлой недели я стал покрываться легким пушком – лануго - он есть на голове, на теле, есть брови и ресницы, а сейчас его количество постепенно увеличивается. У меня пока еще нет подкожного жира, поэтому через кожу просвечивают сосудики. Мои руки и ноги увеличились до более пропорциональных размеров и уже есть ноготочки на пальчиках, хотя полностью они сформируются только к моменту родов. Сейчас я могу весить около 80 грамм и иметь рост более 110 мм и напоминаю апельсинчик. Я активно двигаюсь и развиваю координацию движений рук и ног. С каждым днем мои почки работают все активнее – я больше пью и больше писаю. Вообщем, можно уже подвести некоторые итоги четырех месяцев моей жизни в квартирке со всеми удобствами – пузике мамы: я полностью сформировался – есть все системы, органы и ткани, и теперь они активно развиваются, есть скелет со всеми отделами и суставами, и мои косточки активно костенеют и закончится это только к концу моей жизни здесь, в пузе. Еще у меня есть глотательный и сосательный рефлексы, и я активно тренирую дыхательную мускулатуру. И самое важное – мои половые органы уже сформированы и это можно будет скоро увидеть. Моя цель на ближайшие 6 месяцев жизни в этой пузиковой квартирке – готовить себя к жизни за ее пределами.
Папа
Чем ближе срок определения пола ребенка, тем больше она будет грузить тебя вопросами по этому поводу и еще присовокупит новый – про имя. Возможно, твоему логически выстроенному мозгу не понятно, как можно выбирать имя тому, кого ты еще в глаза не видел (странное существо на УЗИ в 11 недель не в счет). Логично думать об этом, когда ты хотя бы будешь знать кто там, но это ты так думаешь. А она, если ты откажешься обсудить весь список из 100 выбранных ею имен, может обидеться и развести сырость на лице. Совет - в общении со своей беременной женщиной не стоит придерживаться логики, она тебя просто не поймет и обвинит в черствости и безразличии по отношению к вашему будущему масику. Самое интересное, что при взгляде на ее надутые губки и слезы в глазах ты и вправду будешь чувствовать себя последним бесчувственным животным (сам знаешь каким), который действительно не интересуется вашим будущим ребенком. Как у них это получается делать – не понятно, но согласись, может она права, и все-таки имеет смысл вечерком посидеть вместе в обнимку и выбрать пусть не одно, но несколько возможных вариантов. У них такие действия помогают сформировать доминанту беременности и почувствовать себя в этом состоянии. Вполне возможно, что тебе тоже не помешает почувствовать себя ближе к ним обоим - ребенку и к ней, любимой. А может быть, ты принадлежишь к категории активных отцов – мужей и сам активно принимаешь участие в ее беременной жизни. Ну, тогда вполне возможно, что и у тебя развилась особая «беременная» интуиция и ты чувствуешь, кто у нее там сидит.
Календарь беременности 17 неделя
Мама
Сейчас в твоей плаценте уже сформирована плотная сеть кровеносных судов, по которым двигается кровь, кислород и питательные вещества для масика. И так как кровообращение становится более интенсивным, это повышает нагрузку на копиляры носа и сосуды — могут появляться носовые и десенные кровотечения. Также изменения могут происходить и с секрецией влагалища — она, как и потоотделение, может усиливаться. Если нет инфекций, то достаточно более тщательно следить за гигиеной. Твоя матка активно растет и занимает уже достаточно много места в тазовой области. В связи с этим ты можешь почувствовать, что прежние комфортные позы для сна, например, на спине или на животе, более таковыми не являются. Тогда следует отказаться от этой позы и найти
Малыш
Начался пятый лунный месяц моей внутренней жизни и уже целых 100 граммов чистого веса и 10 см. чистого роста — это вам не просто так. А некоторые и еще больше вырастают. На этой неделе у меня начинает откладываться специальный коричневый жир, который потом, после рождения, будет отвечать за теплообменные функции моего тела. Я уже могу проявлять свои реакции на внешние раздражители и громкие шумы вокруг мамы. Например, я тонко могу чувствовать присутствие ультразвукового датчика рядом, который подает ультразвуковые сигналы. В ответ на это я могу начинать двигаться в другом направлении или проявлять
Папа
На этой неделе тебе может понадобиться все твое мужское самообладание.
Календарь беременности 18 неделя
Мама
На самом деле у некоторых беременных мамочек живот не растет месяца до пятого-шестого, так что, если ты относишься к таким вот счастливицам, то смело можешь продолжать носить свою привычную одежду. Что же касается остальных, то, как правило, к этой неделе живот уже виден, причем, явно и всем, поэтому смена гардероба неизбежна. Естественно, что растет и матка и места в тазовом дне ей требуется все больше.
Сейчас все твое внимание может быть приковано к моменту, когда ты уловишь первые шевелюшки, если это еще не случилось, или когда твой пузожитель в очередной раз покувыркается внутри и ты это самое опять почувствуешь. У некоторых беременных шевелюшки случаются даже в одно и то же время вечером часов в 6 – 7. Кстати, очень удобно – все семейство пришло с работы и сразу попало на сеанс внутриутробной акробатики. Поэтому твоим привычным действием в часы досуга может стать поглаживание живота и просто держание на нем своих рук, особенно в положении сидя. Это и есть твое самое настоящее общение с пузожителем. У многих начинает расти аппетит, особенно к вечеру, они чего-то хотят покушать, но при этом не знают – чего именно. Понять порой действительно бывает сложно. Возможно, лучший выход – ничего не есть и пойти спать.
Малыш
На этой неделе у меня произошло уникальное в прямом смысле этого слова событие – на моих руках образовался узор отпечатков пальцев, который и делает меня уникальным существом, потому что таких отпечатков больше ни у кого в мире нет!
Я становлюсь с каждым днем все больше и активнее и, возможно, мама уже чувствует мои движения. Как весело вечерком устроить для них с папой сеанс кувырков и сальто. Тем более, что на этой неделе мои кости продолжают активно укрепляться. А еще я уже скрещиваю ножки – сижу или вишу вниз головой по-турецки.
Вообще очень много интересного происходит со мной на этой неделе – я стал слышать шум маминой крови и стук ее сердца, потому что участок головного мозга, отвечающий за слух, стал активно работать и сформировались слуховые косточки, которые отвечают за проникновение звука в среднее ухо. Интересно, что слышу я не только это, но еще и внешние шумы и звуки, например, музыку, которая раздается рядом, и конечно, мамин и папин голос. Так что, родители, можете начинать мне рассказывать, как вы там без меня сейчас живете и как мы будем жить все вместе, когда я рожусь.
Папа
Ты можешь поймать себя на том, что неосознанно пялишься на животы всех присутствуешь вокруг тебя женщин и пытаешься угадать, какой у них срок, даже если они не беременны, например, по причине, глубоко пенсионного возраста. Пугаться тут нечего – у тебя, по всей видимости, формируется стереотип беременного папашки: таким образом твой воспаленный вынужденным голоданием из-за ее причуд в еде мозг подстраивается под изменившиеся условия существования. Пугаться надо, если ты с той же целью разглядываешь животы мужчин.
Еще тебя может настигнуть следующая проблема: твоя любимая беременная женщина все время хочет есть, и ты должен бесконечно добывать и притаскивать мамонта и желательно не одного, а сразу нескольких. При этом она сама может даже не понимать, какого именно мамонта она хочет съесть – сладкого, соленого или вообще из фаст фуда, а на твои резонные вопросы по этому поводу начинает раздражаться и даже порой покрикивать. Терпение, друг, терпение – такова одна из главных задач мужчины во время беременности его женщины – ты отсидел почти половину срока.
Календарь беременности 19 неделя
Мама
Неделя замечательная во всех отношениях – если ты ждешь первого ребенка, и до этого времени не ощущала шевелений, то сейчас наиболее вероятно, что ты наконец-то их почувствуешь, и момент, конечно, будет волнительным! Еще ты и твоя матка активно растете, так что прибавка в весе у тебя уже значительная. Так как твой живот растет, это естественно, влияет на осанку – она может немного деформировться. Еще ты можешь почувствовать небольшой дискомфорт в области тазобедренных суставов – из-за роста матки и живота им приходится расширяться. Кстати, у тебя уже понемногу может формироваться походка беременной – «уточкой». Так получается из-за описанных изменений; когда родишь, все встанет на свои места, и к тебе вернется твоя прежняя походка. Кстати, справиться с этими изменениями помогает гимнастика, йога и танцы.
Иногда на этом сроке возникает повышенная потливость, а у некоторых закладывает нос. Кстати, часто это происходит и на первом триместре, так что не стоит думать, что ты простудилась — всему виной гормональные изменения. Еще к этому сроку у многих сильно вырастает грудь, на размер, а то и на два, и начинает выделяться молозиво. Если у тебя ничего такого нет, не переживай – значит, у тебя не так, но это тоже нормально.
Кстати, сейчас самое время начать изучать вопрос о специальных подготовительных школах-курсах для беременных. Если ты еще не нашла что-то подходящее для себя и не начала туда ходить, то начни с этой недели. Твой внутренний мир изменился – возможно, стоит расширить круг общения с себе подобными. В любом случае, гимнатстика, бассейн, танцы, дыхательные практики, йога и информация о своем новом образе жизни – все это на твоем сроке начинает быть актуальным для многих будущим мам. Более подробно можешь посчитать об этом в статье о втором триместре.
Малыш
Мама стала водить нас на занятия в школу для будущих родителей! Здорово – новая обстановка мне не помешает – я уже все слышу, чувствую и впитываю. Моя двигательная активность начинает приобретать определенный ритм и циклы – могу минут двадцать поколбаситься, а потом минут сорок, а то и часик, подремать. Вообще, я сейчас развлекаюсь по полной программе –могу совершать до 150 движений в течение суток, могут широко раскрывать рот, как будто зеваю, могу стучать кулачком по стенкам маминой матки, могу делать сальто и переворачиваться с ног на голову и обратно – красота! – места у мамы пока много! И движения мои уже не просто хаотичны – они являются ответом на прикосновения или сигнализируют маме о чем-то. Это происходит потому, что на этом сроке мой головной мозг активно продолжает развиваться, и нейроны, которые проводят связь между мозгом и мышцами, уже во всю выполняют свою работу. А еще у меня под молочными зубками отложились зачатки постоянных зубов. Мое сердечко совершает до 160 ударов в минуту, а мой вес стал превышать вес плаценты – я гигант! Мама называет меня кабачок, потому что по размеру и весу я похож именно на этот овощ – около 15 см. в длину и вешу грамм примерно 200.
Папа
Так как у нее все и везде растет, ты можешь заметить, что ходить она стала как-то по-другому — переваливаясь с одного бока на другой. Не вздумай шутить по этому поводу и называть ее ласково своей «бегемотикоподобной уточкой». Она и сама об этом знает, а если еще ты ей скажешь – поимеешь несколько неприятных секунд, минут, часов или дней жесткого эмоционального прессинга с ее стороны.
Еще она может начать ходить на сборища себе подобных в специальные школы и попытаться затащить туда и тебя. Если ты готов к тому, что кроме твоей беременной вокруг тебя будет еще куча таких же как она, а значит, их сила увеличивается прямо пропорционально их количеству, тогда вперед – ты узнаешь много интересного и полезного об их беременном мире, может, даже начнешь лучше понимать свою беременную. В любом случае, чтобы знать врага в лицо, пару раз сходить вместе с ней на занятия и лекции не помешает, даже если для тебя все это «темный лес», «слюни», и ненужная информация, засоряющая твой гипермужской мозг. Если пойдешь с ней, она почувствует, что ты пытаешься понять ее состояние и поддержать, и, может быть, станет меньше дуться и обвинять тебя в том, что ты мужчина, у которого не может быть беременности. Кстати, в некоторых школах есть специальные занятия только для пап, то есть беременных туда типа не спускают. Неужели тебе не интересно, что там папы такое делают? А если вы подумываете о совместных родах (Да, друг, и такое бывает!), тогда вам в любом случае нужна будет подготовка и советы специалиста.
Календарь беременности 20 неделя
Мама
Вот он — экватор. Эта неделя завершает первую половину твоей беременности. Осталось еще столько же. Если проблем со сном на спине до этой недели еще не было, то сейчас они как раз могут проявиться. Такое бывает часто, но не у всех. Если тебе не повезло, то обзаведись специальной подушкой для сна во время беременности — она помогает правильно разложить собственные части тела, чтобы никуда ничего не давило. Потом, кстати, для малыша пригодится. Сейчас твоя матка продолжает активно расти и подниматься вверх, поэтому скоро она начнет давить на живот и на диафрагму. Это может послужить причиной затрудненного дыхания, особенно лежа на спине и при ходьбе, а также изжоги и тяжести в желудке. Вывод — кушай меньше, но чаще, чтобы желудку, подвергающемуся давлению твоей матки, было легче переваривать пищу.
Еще эта неделя является началом активного общения с твоим пузожителем. Его сенсорные каналы — тактильные и слуховые — сейчас очень чувствительны, поэтому их обязательно надо стимулировать, но не перегружать. Опять же, ежедневное общение с ним поможет тебе сформировать соответствующую доминанту беременности и принять свое новое положение как комфортное и приятное. Это важно психологически для будущих родов. С этой же целью стоит и на занятия для беременных походить. И, конечно, часто на этой неделе врач назначает очередное УЗИ, на котором определяется пол. Сходите на него вместе с мужем, и ты поймаешь массу приятных моментов, видя, как он пытается бороться с собственной чувствительностью при взгляде на экран, из которого вам ручкой машет ваш масеныш — мальчишка или девчонка, вам об этом как раз и скажут.
Малыш
Ух! Половина моей жизни в этой квартирке прожита — заканчивается пятый лунный месяц! И к этому времени я уже настоящий малюсенький человечек с ручками, ножками, крохотными ноготочками на пальчиках, глазками, которые реагируют на свет, носиком, ушками, волосиками на голове, вообщем, все что надо для жизни, у меня уже есть, и мое сердцебиение можно послушать и на УЗИ и через стетоскоп. Я умею зевать, сжимать кулачки, гримасничать и кувыркаться, сосать пальчик и играть со своей пуповиной, я слышу звуки снаружи и внутри мамы, например, биение ее сердца — обожаю этот звук, он так успокаивает! Я реагирую на мамины прикосновения и на ее эмоциональное состояние — когда ей хорошо, мне тоже хорошо, а когда она взволнована, переживает или напугана, я тоже пугаюсь и переживаю. Но в этом нет ничего страшного, потому что моя мамулечка всегда меня успокаивает.
На этой неделе у меня утолщается кожа, у нее появляется целых четыре слоя. И еще мои сальные железы начинают вырабатывать первородную смазку, которая называется восковидным секретом и, покрывая всю мою кожу, защищает ее от механических повреждений. Сейчас я напоминаю дыньку — вешу около 260 грамм, а ростом могу быть до 17 см. в длину.
Папа
Вполне возможно, что у тебя появилась странная привычка постоянно держать руки на своем животе и поглаживать его. Это ты набрался от своей беременной женщины — срочно прекращай, а то начальник на тебя и так уже с подозрением начинает посматривать — что это ты стал такой чувствительный, мягкий и все такое. Лучше поглаживай не свой комок нервов, а ее животик, особенно когда вместе дома находитесь — и ей приятно, и у тебя руки заняты, и карапузик чувствует твои прикосновения и отличает их от всех остальных. А еще если так делать, можно первым поймать его движения и даже поиграть с ним. Вообще, не позволяй своей беременной женщине брать инициативу в общении с твоим сыном или дочерью — шепотом, прильнув к ее животу, отвлеки ее рассеянное «беременное» внимание просмотром
Календарь беременности 21 неделя
Мама
Если живот не вырос до сих пор, то сейчас уж точно вырастет и будет заметен всем окружающим – особенно, если надеть что-то обтягивающее. И еще будет активно набираться вес. И дело не только в том, что ты опять съела на ночь тортик – этот жир пойдет тебе на известные места, а тут еще и малыш добавит – он сейчас активно набирает подкожный жирок, который, конечно, легче твоего, но тоже вес имеет. К тому же на этом сроке увеличивается обмен веществ и тебе может потребоваться больше на 500 калорий ежедневно – главное, получать их из правильной пищи. И хотя сейчас твой аппетит выделывает кренделя и требует попробовать чего-то уж совсем нового и экзотического, следи за питанием особенно, а то врач станет недобро на тебя смотреть.
И еще следи за тем, что тебе предлагают покушать твои любимые родственники – мама и свекровь – почему-то часто они считают, что беременной надо кушать не для двоих, а за двоих, то есть в два раза больше. Надо сказать, что общение с родственниками с обеих сторон сейчас может приобрести интересные оттенки и нюансы: так как твоя беременность для них уже не является секретом, они, возможно захотят принимать в ней активное участие. Вопрос, захочешь ли этого ты…
Бывает, что на этом сроке падает гемоглобин – если это доставляет тебе неудобство, то придется изменить рацион, иногда прописывают дополнительно попить железо. В любом случае, разговора с врачом на эту тему тебе не избежать. Еще одна неприятность, которая может поджидать тебя, начиная с этой недели – это стрии, или по – народному, растяжки на коже. О том, что делать, чтобы их избежать написаны целые трактаты. Столько же написано о том, что с ними делать, если они уже появились. Читай – развлекайся.
Малыш
Начался шестой лунный месяц моей жизни в уютной маминой квартирке – и я продолжаю активно расти и развиваться в ней. Под моей кожей начинает откладываться жировая ткань – про запас – так как сейчас площадь моего тела меньше, чем площадь кожи, у меня формируются смешные кожные складочки - я похож на крохотного шарпейчика. Я продолжаю активные движения внутри маминой матки: дергаю за пуповину, отталкиваюсь от стенок матки, меняю положение – могу быть вниз головой, могу вверх, а могу вообще улечься поперек – места пока еще хватает. Ученые установили, что периоды моей активности сменяются периодами глубокого сна. Оказалось, что в среднем в сутки я сплю около 20 часов! Вот же я соня! Но говорят, что во сне растут и к концу этой недели я могу весить уже около 400 грамм и быть 25 см. ростом.
Я уже могу реагировать на перепады температуры снаружи моего домика – например, я чувствую холодный датчик аппарата и могу отодвигаться, отворачиваться от него, а еще если мама обливается холодной водой, в этот момент я могу сучить ножками, так что, мам, ты можешь начинать меня потихонечку закаливаться, постепенно снижая температуру.
Папа
Если ты увидел ее в сильно обтягивающем платье (может, кстати, оно и специально для беременных сшито) и в твоей памяти всплыл показанный по телеку сюжет о том, как удав заглатывает полностью яйцо, то лучше ей об этом не сообщать, чтобы не получить в ответ взгляд любимых глаз, полный ненависти, и тогда ты реально сможешь себя почувствовать тем самым яйцом, которое заглотили. Лучше скажи ей, что она очень привлекательно выглядит. По откровенную сексуальность – даже если для тебя это очевидно – тоже не стоит говорить, так как может просто не поверить и подумает, что прикалываешься. И тогда уж точно обидится и не будет разговаривать до тех пор, пока не подкатишь к ней с извинениями за все, что уже сделал в прошлом и то, что еще не сделал, но – она это точно знает – обязательно сделаешь. Еще вполне возможно, что тебя к этому сроку либо выпрут с собственной кровати, либо станут использовать как подручное средство подкладывания под поясницу. Лучше купи ей специальную подушку для этой цели и спи какое-то время относительно спокойно.
У некоторых беременных аппетит развивается таким странным образом, что тянет буквально на эксперименты – следи, чтобы она не съела что – нибудь совсем уж экзотическое. Очень мягко и по-доброму объясни ей, что лягушки, которые водятся в нашей полосе, совсем не те, что водятся во Франции специально с целью поглощения. У наших в процессе умерщвления будет сильнейший стресс, который уж точно передастся ребенку – она же сама все время говорит про негативное влияние стресса на психику малыша.
Календарь беременности 22 неделя
Мама
На этом сроке в твоей крови увеличивается количество плазмы — жидкостной составляющей крови, растворяющей кровяные тельца, поэтому врач может обнаружить у тебя физиологическую анемию. В этом нет ничего страшного, и обычно не требуется никаких глобальных медицинских вмешательств — достаточно потреблять необходимое количество железа, чтобы не допустить развития анемии настоящей. Еще может увеличиться прибавка в весе
Интересен тот факт, что у многих беременных на этом сроке в связи со стабилизацией самочувствия и изменениями гормонального фона повышается либидо — сексуальное влечение. При этом в связи с усилением кровотока в организме вообще усиливается этот процесс и в органах малого таза, что в разы повышает чувствительность, а также силу оргазма. Так что, если нет противопоказаний, о которых речь шла в разделе «триместры» — можешь смело соблазнять любимого и наслаждаться столь близким общением. Интересно, что на время интимного общения родителей пузожитель может затихать и потом еще долго спать и вообще становится более спокойным — его успокаивают эндорфины, попадающие через плаценту в результате твоего оргазма. И еще о приятном — если твоя беременность протекает без осложнений, то сейчас самое благодатное время для путешествий, отдыха на море и вообще у водоемов. Так что испроси разрешения у своего врача, уговори мужа, который может вдруг начать сопротивляться, и вперед на отдых, соблюдая все меры предосторожности.
Малыш
Я могу весить более 400 грамм и иметь рост 27–28 см. Мое сердечко все более совершенствуется как орган и уже его удары могут достигать 130–140 в минуту. Моя нервная система дошла до такого уровня развития, что в головном мозге уже имеются все необходимые для взрослой жизни нейроны. Сейчас я активно интересуюсь собственным телом — мне важно понять, какая у меня ручка, какая ножка, я могу ощупывать лицо, другие части, все это возможно благодаря уровню развития моей нервной системы. И если раньше я мог поднести палец ко рту и пососать его, то теперь я могу еще и наклонить голову к руке и захватить ротиком большой пальчик. Так как мои органы чувств, особенно тактильные рецепторы, очень активно развиваются, сейчас, мамочка, самое время играть со мной во всякие интересные игры, читать сказки и петь песенки, и вообще доставлять мне всяческие радости и приятности, потому что все это усваивается мной как твоя и папина любовь и забота. Мое тело становится все более пропорциональным и похожим на тело новорожденного, а ножки большую часть времени скрещены, но иногда я их вытягиваю и тогда ты, мамочка, это чувствуешь и прикладываешь в моей пятке свою руку. Мне это очень нравится — делайте с папой так почаще.
Папа
Внимание — пробил твой звездный час!
Календарь беременности 23 неделя
Мама
На этом сроке у многих беременных мамочек начинает видоизменяться их собственный пупок — если раньше он был как бы вогнут вовнутрь, то теперь начинает выпирать наружу и иногда еще имеет вид небольшой кнопочки. Те, кто носят пирсинг в пупке, обычно его снимают, потому что сережка начинает торчать перпендикулярно животу. В целом же пугаться нечего — после родов все вернется на свои места — и пупок, и, если есть, сережка. Интересно, что уже на этом сроке у некоторых беремняшек могут начинаться тренировочные схватки
У тебя может возникнуть отдышка и учащенное сердцебиение, если ты продолжаешь быстро ходить. Иногда при быстрой ходьбе может даже появиться тяжесть, тонус внизу живота. Вывод — ходить медленнее, плавнее, тем более что сама природа сейчас тебя немного тормозит, а если надо попасть
Малыш
На этой неделе у меня продолжается активное наращивание подкожного жира, но пока моя кожа все еще сморщенная и красная. Я могу заглатывать жидкость и от этого иногда икать. Мама чувствует это как мои легкие ритмичные подпрыгивания. Мои пушковые волосы на головке потемнели, а ногти почти полностью сформировались. Лицо
Папа
Ты стал страдать от бессонницы, но не от своей, а от ее. Потому что спать ей не хочется, причем причины всегда очень «серьезные» — или слишком жарко, или слишком холодно, или и то и другое вместе, или
Календарь беременности 24 неделя
Мама
Килограммчиков уже предостаточно, но будем надеяться, что ты их набираешь согласно нормативам, хотя на этом сроке многие начинают буквально расти как на дрожжах
Малыш
К концу этой недели я обладаю всеми органами чувств, которые постепенно формировались все предыдущее время: я слышу, чувствую вкусы, имею хорошую тактильную чувствительность. Поэтому я очень внимательно прислушиваюсь к тому, что происходит за пределами моей квартирки и тонко на это реагирую. А теперь еще развивается и мое зрение. Конечно же, я очень чувствителен к маминым реакциям и эмоциям, и уже сам могу проявлять положительные и отрицательные эмоции, а значит, моя психика начала активно формироваться. Все это дает возможность моим маме и папе общаться со мной. Увы, но места в моей квартирке становится все меньше — я стал крупнее и толще и занимаю всею мамину матку — поэтому мне уже сложно плавать и кувыркаться, как раньше, но все равно я продолжаю изучать окружающую внутреннюю обстановку ощупывая снетки маминой матки и дергая за пуповинку. Под моей кожей продолжает формироваться бурая жировая ткань, которая станет очень важна после моего рождения — она будет отвечать за регуляцию теплообмена. И очень важно, что с конца этой недели я уже могу быть жизнеспособным, то есть существовать вне маминой квартирки, хотя, конечно, лучше, если я проживу здесь весь положенный природой срок.
Папа
Ну вот,
Календарь беременности 25 неделя
Мама
В большинстве случаев к концу шестого месяца – а эта неделя является его завершением – самочувствие физическое остается более или менее нормальным. Иногда бывает, что мучает изжога – это происходит от того, что места желудку из-за растущей матки остается все меньше и желудочный сок поднимается выше – в пищевод. Еще иногда возникают отеки, и, конечно, ты можешь быстрее уставать. Но если твоя беременность проходит без явных осложнений, то все это мелочи. А вот с головой начинает творится неладное. У многих беремняшек с ростом животика растет комплекс собственной неполноценности и недовольства своей внешностью и сексуальной привлекательностью. А если еще и муж отказывается заниматься с тобой сексом из соображений якобы нравственности — «Ребенок же все понимает!», то в этом случае ты начинаешь подозревать, что жалкое существование толстой замарашки с изжогой и газами и зверским аппетитом и есть теперь твоя жизнь. Какая уж тут сексуальная привлекательность. Еще обиднее, если до беременности ты была тоненькой-стройненькой и муж хотел тебя бесконечно много раз и в бесконечном множестве вариаций. А, может, у него кто-то завелся? Все, с того момента, как тебя впервые посетила эта гениальная мысль, житья не будет ни тебе, ни мужу. Многие беременные именно на этом сроке начинают устраивать проверки на верность, заботу и любовь своих благоверных. Если это не про тебя, тогда пару недель ты попереживаешь из-за своего нового прозвища «слоненок», а потом привыкнешь и даже будешь находить в этом проявления любви и нежности. Если же ты по полной загрузилась темой своего якобы уродства - то срочно иди к спецу – психологу или поговори с умных человеком, но не порть жизнь ни себе, ни мужу, ни вашему масику, который уж точно считает тебя самой-самой просто потому, что ты его мама и он внутри тебя живет.
Малыш
На начало седьмого лунного месяца моего пузного существования я вешу примерно 600 грамм и мой рост может быть 22 – 23 см — расту и накапливаю подкожный жирок. Мой пол уже окончательно определен – если я девочка, то формируется мое влагалище, а если мальчик – яички опускаются в мошонку. На этой неделе у меня формируется еще одна важная индивидуальная особенность, отличающая меня от остальных людей: решается, кем я буду – правшой или левшой. Вообще, эта неделя – время формирования моей индивидуальности – вырабатывается мой собственный график сна и бодрствования на время пузожизни, и мама скоро научиться понимать, когда я сплю, а когда бодрствую. Я стал супергибким и ловким для своего возраста – могу исхитриться и достать собственную ножку и даже ухватиться за нее и потянуть.
Мы с мамой и папой регулярно устраиваем «сеансы связи» друг с другом. Выглядит это примерно так: папа наклоняется к маминому животику, чтобы послушать как бьется мое сердце, а я в этот момент, чувствуя его близость, сначала замираю, чтобы он услышал стук моего сердечка, а потом начинаю передавать ему сигналы – стучу там, где чувствую его. Папа с мамой жутко довольны – это слышно по интонации их голосов!
На этой неделе мой рост может достигать 24 см. а вес – 750 г.
Папа
На этом этапе вместе с ростом ее живота может нарастать военная угроза твоей мирной жизни. Она вдруг может вспомнить, что для нее важна ее сексуальная привлекательность и со слезами, истериками и всем полным набором женской тяжелой артиллерии потребует от тебя доказательства – Господи, помилуй! – своей сексуальности — в ее-то интересном глубоко беременном положении! Смеется она, что ли? На самом деле она не смеется над тобой, а, скорее всего, серьезно комплексует по поводу своей внешности. И это не ограничится дурацким, но относительно безопасным для тебя вопросом «Милый, а я красивая?». Это потребует более серьезных подтверждений вплоть до выполнения своего супружеского долга, если ты до сих пор ей в этом по каким-то очень странным причинам отказывал. Чтобы тебе было легче ее понять, просто представь себя с таким вот животом (кстати, это еще далеко не предел, у вас всего лишь седьмой месяц начался) и подумай, насколько привлекательным ты бы себя чувствовал в таком виде и какой обвал на рынке твоей самооценки мог бы случиться. Так что не выпендривайся и сделай все, чтобы любимый слоненок, бегемотик, гиппопотамчик или как ты там ее еще про себя любовно называешь, поняла, что она самая – самая красивая и главное – сексуально привлекательная. Кстати, реальным сексом со всеми составляющими для этого заниматься совсем необязательно.
Календарь беременности 26 неделя
Мама
Возможно, сложный период нервяка в вашей семье все еще продолжается и, естественно, его источник — ты. То тебе кажется, что родные недостаточно о тебе заботятся, то — неправильно все делают, то ты думаешь, что тебя никто, ну совсем никто не понимает, то все они сразу и муж во главе начинают бесить со страшной силой, а потом ты успокаиваешься и понимаешь, что сама косячишь. Многие мамашки — беремняшки жалуются на кратковременные, но очень сильные и выматывающие всех и, в первую очередь, ее саму, приступы раздражения на этом сроке. Так что проблема, если есть, не такая уж особенная. Просто надо найти свои способы успокоения и непривлечения к своему нервяку родных и близких, например, на время приступа невиданной злости выйти на балкон и там отсидеться. Способ маленьких деток — залезть под стол — тебе на этом сроке уже не подходит — просто не влезешь туда или, что еще хуже, потом не вылезешь.
К психу в голове могут прибавиться неприятности с самочувствием — судороги в ногах, особенно ночью, головные боли, боли в спине, пояснице и в области таза. А еще на этом сроке пузожитель может начать буянить и буквально бить тебя по ребрам, почкам и другим внутренним органам.
Если беременность идет без осложнений, то этим все и ограничиться. Если же есть сложности типа повышенного белка в моче, тонуса матки, низкой плацентации, угрозы преждевременных родов ну и еще массы патологий, требующих госпитализации, то нервяк может стать твоим постоянным спутником. Советовать быть спокойной в этом случае все равно что рекомендовать утопающим заниматься самоспасанием, когда погружение на дно уже произошло — бесполезно, хотя возможно, это единственное, что может помочь. По крайней мере, попробовать всегда стоит.
Малыш
Считается, что с этой недели в большинстве случае мои легкие настолько сформированы, что я смогу сделать самостоятельный первый вдох и выжить вне маминого организма в случае начала у нее преждевременных родов. Но для этого мне понадобиться особые условия, множество медицинских аппаратов и усиленный уход врачей. Так что лучше всего прожить оставшиеся три месяца в теплой и уютной маминой пузонорке.
Мама называет меня арбузиком, потому что по размеру и весу я похож на этот фрукт — мой вес около 850 — 900 гр., рост 23 — 25 см., и иногда и больше. Мои глазки потихоньку начали приоткрываться и уже ясен цвет, который будет у них после рождения, а благодаря сформированным на язычке вкусовым сосочкам я уже реагирую на разные вкусы и отличаю их. Конечно, как и любой маленький детеныш, я люблю сладенькое, а от горького строю недовольные гримасы — все это можно увидеть во время УЗИ. Вообще же на этой неделе продолжают активно развиваться все пять моих органов чувств — обоняние, осязание, вкус, зрение и тактильные ощущения, а вместе с ними и координация моих движений. Все это помогает мне уже сейчас, находясь внутри маминого животика, познавать окружающий мир и реагировать на него — так и развивается моя нервная система. Так что, мама, если ты будешь включать мне приятную музыку, напевать песенки, читать вслух книжки, заниматься гимнастикой, йогой, дыхательными упражнениями, кушать правильную и вкусную в пищу — все это поможет мне правильно и гармонично развиваться. И, конечно, лучше всего я слышу стук твоего сердца и реагирую на твои эмоции — как положительные, так и отрицательные.
Папа
Держись, мужик, еще недолго осталось — большая часть испытания на выживание в экстремальных условиях уже пройдена. Все, что не убивает, делает нас сильнее. Сейчас то
Календарь беременности 27 неделя
Мама
Как удивительно быстро могут меняться ценности и приоритеты. Раньше ты радовалась новой сумочке и туфлям, а теперь область твоего счастья составляют свежеиспеченные булочки, которые ты уминаешь за один прием, или еще
Малыш
Я расту и вешу уже около 1000 г.-то есть целый килограммчик! Сейчас совершенствуется моя эндокринная система и в маленьком отросточке гипофизе начинает вырабатываться гормон роста — соматотропный гормон. Моя поджелудочная железа также принимает активное участие в синтезе гормонов и вырабатывает инсулин, а щитовидная железа — несколько гормонов, участвующих в обмене и усвоении кальция, работе сердечной мышцы, таким образом, сейчас моя активно работающая гормональная система уже сама может обеспечить потребности моего организма. А это значит, что с маминой гормональной системы снимается часть нагрузки. На этой неделе формируется еще одна моя индивидуальная характеристика — тип обмена веществ, который будет присущ только мне. В моих легких уже достаточно вещества под названием сурфактант — оно необходимо для того, чтобы после рождения я мог нормально дышать. Это вещество выстилает стенки альвеол — легочных пузырьков — чтобы они не склеивались при дыхательных движениях легких.
Папа
Возможно, сейчас твоя любимая беременная начала активно проявлять интерес ко всему беременному, маленькому,
Календарь беременности 28 неделя
Мама
Заканчивается седьмой месяц твоей беременности, и живот уже вырос настолько, что может затруднять дыхание, особенно если сидишь долго или ходишь быстро. Тогда делай выводы и меняй образ жизни — поменьше сиди и помедленней ходи. А еще самое время начать посещать школы для беременных, если ты там еще не тусуешься. Формирующаяся у тебя сейчас доминанта беременности очень даже к этому располагает.
Многие физические недомогания этого срока — тяжесть в ногах, боль в пояснице, в спине, усталость и отечность, а также общее ощущение себя как неповоротливого бегемотика — все это успешно «лечится» банальной гимнастикой или йогой для беременных, расслабляющими дыхательными упражнениями, а хандра, тревожность и депрессия — общением с себе подобными и со специалистами, которые ведут занятия.
Про посещения врача сказать приятного нечего: если твоя беременность протекает без осложнений, то примерно раз в 10 дней — 2 недели, а если набираешь лишнего веса
Малыш
Сегодня папа наклонился к маминому животу, чтобы послушать, чего я тут делаю, а я как дам ему в ухо ножкой — типа, «привет, па»! Вот
Я продолжаю познавать мой внутренний и внешний мир: ощупываю себя и свою пуповинку, стенки матки, прислушиваюсь к тому, что происходит снаружи, активно реагирую на внешние звуки и прикосновения. А еще я могу принимать такие смешные
Папа
У вас заканчивается седьмой месяц беременности — основной срок позади, осталось самое чуть — чуть, и оно же, во многом, самое сложное: большой и продолжающий постоянно расти живот, отдышка, изжога, беготня в туалет, отеки, тренировочные схватки, депрессия и ожидание, когда уже все случится — это все у нее. А у тебя в основном последнее — когда же уже начнется спокойная жизнь. Ответ: теперь уже никогда, потому что после родов все, что связано с беременностью закончится, а все, что связано с ребенком, как раз только начнется. Так что если есть время, походи с ней вместе в школу будущих родителей и послушай, что тебя может ожидать при хорошем раскладе. Сейчас самое время потихоньку врубаться в эту тему. Чтоб потом как снег на голову не свалились памперсы, динамические мячики, ванночки, слинги, молокоотсосы, бутылочки — сосочки и все такое прочее. А еще можете устроить вечеринку для тех, кто уже попал, в смысле на потомство, но у них инфо не всегда объективная —
Календарь беременности 29 неделя
Мама
На этом сроке многие мамашки сталкиваются с деликатной проблемой запоров — все — таки живот большой, изменения в организме на лицо. Если тебя это не беспокоит, тогда тебе повезло, если же
В голове могут появиться новые страхи — особенно страх родов и того, что с ним — ребенком — потом делать, то есть страх материнства. Паниковать не надо — надо узнать побольше и успокоиться, поняв, что такой страх типичен на этом сроке. А если тебя, наоборот, загружает полученная инфо, тогда перестать ее собирать и переключись на
Малыш
Вот и начался восьмой лунный месяц моей жизни в теплой и уютной норке. На этой недельке мне уже не хватает свободного места и придется занять окончательное положение, в котором я буду прибывать до начала маминых родов. Поэтому и шевеления мои немного изменятся — я уже не смогу переворачиваться, а смогу только ударять коленками, пятками и локтями в стенки маминой матки и потягиваться. Я писаю почти по 500 мл жидкости в день и уже умею регулировать температуру своего тела. Мы с мамой обмениваемся антителами и иммунитетом, который потом, после рождения защитит меня от всяких инфекций. Интересно, что когда я заглатываю околоплодные воды, я таким образом тренирую мой глотательный рефлекс и стимулирую работу пищеварительной системы и почек, что очень пригодится мне после рождения. Сейчас я вешу примерно 1300 грамм, а мой рост может быть больше 35 см.
Папа
У нее началась паника — главное, не поддавайся. Ты же уверен в себе, а ее страхи по поводу того, что потом с дитем делать, будет ли она хорошей матерью, а ты — хорошим отцом (странный вопрос — конечно, ты будешь лучшим) и все такое — это все провокация со стороны ее головы, которая сейчас работает в режиме
Календарь беременности 30 неделя
Мама
Карапуз продолжает во всю расти, и от этого у тебя смещается центр тяжести и вообще нарушается центральная ось тела. Походка твоя становится еще более неуклюжей — переваливаешься, как уточка. Поэтому тебе надо следить за осанкой и не горбиться, чтобы дышать нормально. Да и на мелкого давить сверху своим весом тоже неправильно. Многие беремняшки на этом сроке уже не могут завязывать себе шнурки — пуз мешает. В этом есть и положительный момент — лишний повод для мужа проявить заботу и помочь тебе их завязать или застегнуть молнию на сапогах. Еще ты можешь начать смешно и долго вставать с кровати — в несколько этапов — сначала перекатилась на бок, потом спустила ноги, затем села, а уж потом только попыталась встать.
С весом сейчас могут происходить метаморфозы — вроде и не ешь ничего особенного, и пьешь по нормативам, а он накапливается со скоростью полета пнутого ёжика. Если все так, то, возможно, у тебя гистоз — сильная отечность внутренних органов. Его еще называют токсикозом второй половины беременности. А если ты проанализируешь и поймешь, что только думала о том, что ешь мало, тогда ответ на вопрос «откуда лишние килограмчики» станет очевиден. Активность, прогулки, бассейн, гимнастика и оформление всяких родовых сертификатов и декретных отпусков могут тебе помочь снизить уровень наплывшего жирка. По вечерам могут начинаться тренировочные схватки Брегстона — Хигса — ты уже все знаешь о них, так что пугаться не стоит. Если они проходят очень болезненно, можно поделать расслабляющие дыхательные упражнения, еще помогает
Малыш
На этой неделе я начинаю реагировать на яркий свет, если мои глаза широко открыты и к маминому животу приблизить
Папа
Твой воспаленный ночным недосыпом
Календарь беременности 31 неделя
Мама
Ура! Декрет! Если ты до этой недели была честной беременной труженицей и ходила на работу по мере своих сил, то теперь у тебя появилась законная возможность отдыхать и заниматься блаженным ничегонеделанием. Возможно, что и самочувствие тебе уже подскажет изменения в ритме жизни и
В плане физического самочувствия ты можешь наблюдать следующие изменения: все те же тренировочные схватки, если их у тебя еще не было — чем ближе к родам, тем активнее матка тренирует себя, да и масика заодно; скорее всего, ты уже давно чувствуешь свою спину и особенно поясницу — боли в этом месте, к сожалению, неизбежны для большинства беременных, и связано это с тем, что
Малыш
На этой неделе я активно дышу — тренирую полностью сформированные легкие для дальнейшей жизни снаружи — и иногда мое дыхание сбивается и может переходить на икоту — мама это чувствует как постукивания с одинаковым временным интервалом и в одном и том же месте живота. Вешу я уже больше 1,5 кг и ростом могу быть около 40 см., то есть я продолжаю активно расти и места в маминой квартирке становится все меньше. Меня уже можно назвать пухлечком, так как под кожей достаточно жировой ткани, и сама кожа становится розовой, а кровеносные сосуды сквозь нее уже не просвечивают. Интенсивно растущий головной мозг составляет теперь 25% от мозга взрослого человека. Мои глазки открыты во время бодрствования, и закрыты во время сна. Я уже давно реагирую на яркий свет, а сейчас эта реакция выражается через сужение и расширение зрачков — почти так же, как новорожденный доношенный малыш. Мама уже знает мой режим — периода сна и активности у меня уже устоялись.
Папа
Что, завидуешь? Она типа дома отдыхает и еще и днем умудряется поспать, а ты находишься на круглосуточной вахте и даже после работы продолжаешь работать? Что ж, такая у вас разная природа — ты мужчина, а она беременная. Возможно, сейчас у тебя наступает великий предел всего — терпения, силы, выносливости, фантазии, в конце концов! Если ты чувствуешь, что дальше пропасть, не спеши в нее падать — ведь никто не говорил, что будет легко, но если сейчас сдуешься, потом уже трудно будет восстановить свое мужское реноме — лучше переключиться на
Календарь беременности 32 неделя
Мама
Живот растет вместе со сроком и, возможно, уже доставляет тебе много проблем — тяжело носить, мешает сидеть, лежать, спать, дышать, есть и вообще жить! А если еще и растяжки появились, то последние позитивные мысли о беременности и материнстве могут растаять без следа. Чем спасаться? Многие устраивают привычные разгрузочные для психики дни шопинга, тем более что это совпадает с обострением на данном сроке синдрома гнездования. Но про физические нагрузки забывать не стоит — сейчас они как нельзя кстати, потому что помогают вести отдаленно привычный образ жизни. Снимают напряжение в теле и голове, а если еще и по специальной программе, тогда и к родам помогут подготовиться. Это тебе сейчас очень нужно и важно, потому что на этой неделе опять может обостриться паника и страх по поводу предстоящих родов, материнства, жизненных изменений и всего такого. К тому же могут помочь хлопоты, связанные с подготовкой к родам, и в первую очередь, выбор роддома — с этой недели ты уже можешь основательно по этому поводу задумываться и начинаться выбирать.
Из физиологических изменений особо ничего нового не произойдет, разве что тренировочные схватки могут усилиться, а может их и не быть вовсе, проблемы со сном могут продолжаться в большем масштабе — большинство беременных уже не в состоянии спать на спине и
Малыш
Сейчас наступает время, когда все мои органы активно совершенствуются и готовятся к тому, чтобы обеспечить мою полноценную жизнь после рождения. Легкие продолжают накапливать сурфактант, помогающий наполнять альвеолы, вся гормональная система активно работает и выделяет нужные гормоны. Этим я помогаю маминому организму медленно перестраиваться и готовиться к родам и грудному вскармливанию. Мое лицо постепенно разглаживается, с него исчезают морщинки и оно приобретает розовый цвет, близкий по цвету к лицу новорожденного. Я продолжаю вслушиваться в окружающие меня звуки, запоминать их, особенно мне нравится стук маминого сердца, который меня очень успокаивает. Восьмой лунный месяц моей жизни внутри маминой матки заканчивается и постепенно я перехожу в режим подготовки себя и маминого организма к предстоящему рождению. Я вешу около 2 кг, а мой рост может доходить до 40 см. и это еще не предел.
Папа
Сейчас у нее опять может актуализироваться паника по поводу будущих родов: ничего то она не знает, как дышать, не знает, как до роддома доехать, не знает, боли боится, как за ребенком потом ухаживать, понятия не имеет, врачам не доверяет и вообще сама ничего сделать не сможет! Вообщем, пришло время включать мозги и быть, что называется,
Календарь беременности 33 неделя
Мама
Если твой масик еще не перевернулся, то придется поделать специальные упражнения, помогающие в этом вопросе. Многие малыши любят эту гимнастику и очень активно ведут себя — как будто делают ее вместе с тобой. Вообще же, шевеления масика могут сейчас доставлять и неудобство, и в то же время радость, потому что сейчас уже можно понять, чем это он таким выдвинулся вперед. В большинстве случаев это попа, которая превращает твой животик в дыньку — торпеду, свешенную с одного бока. Возможно, ты стала замечать за собой некоторые странности в поведении — хочется побыть маленькой девочкой и покапризничать, и чтобы все вокруг бегали вприпрыжку и заботились, и особенно муж. Вообще, плаксивость у тебя
Малыш
Начался девятый лунный месяц моей жизни. Я уже вырос до 2 кг, а иногда и больше. И местечка мне, конечно же, маловато — двигаться как раньше и кувыркаться не получается, но так как силы много и мое тело имеет совсем другие возможности, то приходиться
Все системы моего организма уже активно готовятся к жизни снаружи и постоянно тренируются: кишечник активно перерабатывает в меконий заглотанную околоплодную жидкость и желчь, производимую печенью, почки выделяют мочу, центральная и периферическая нервная системы работают как часы, легкие совершают ритмичные дыхательные движения и альвеолы уже созрели, кожа все более утолщается и приобретает розовый цвет, а головной мозг, полностью сформировавшись, начинает работу по формированию мозговых центров, отвечающих за различные функции моего организма — например, центр регулирования температурного режима, центр регуляции кровообращения, или сердечнососудистый центр. Я как маленький космический корабль со всеми работающими бортовыми системами, готовлюсь к высадке на планету Земля прямо в руки к маме и, может даже сразу и папе, если он будет присутствовать при моем рождении.
Папа
Периодически появляется ощущение, что один ребенок у тебя уже есть, причем в худшем проявлении — капризный, до смешного обидчивый, крикливый, истеричный и упрямый, и все время требует внимания и чтобы ты ее бесконечно гладил по головке и успокаивал. Хорошо еще на пол не валится, чтоб получить желаемую игрушку. И все это — твоя еще некогда милая, добрая, мягкая и нежная женщина. Такое ощущение, что однажды ночью, пока ты спал — ее просто подменили и подсунули тебе чужую тетку — монстра с огромным животом и запросами. Расслабься — жена твоя на месте, просто в ней зреет настоящий — ваш общий — ребенок и это дает такой вот эффект: детские черты переползают к ней. К тому ж понять тебе это сложно не потому, что ты бесчувственный сам знаешь кто, а потому, что физиологических изменений в твоем организме не происходит, а у нее по полном программе меняется не только тело, но и голова: формируется родовая доминанта и доминанта материнства, а также идет подготовка к самим родам. Все это происходит не без участия гормонов, которые вновь вошли в вашу жизнь и диктуют свои условия. Вообщем, придется тебе сейчас стать для нее матерью родной, но при этом не потерять своего значения как мужа. Если у нее с ее мамой и у тебя с ее мамой нормальные отношения — подключай — расскажет много интересного о том, как надо себя с таким ребенком вести. Если для тебя стать матерью такой же нонсенс, как, обладание подержанной десятилетней шестеркой АвтоВаза с пробегом свыше 200 000 км, тогда тем более обратись за помощью к той, кто ею для твоей жены является.
Календарь беременности 34 неделя
Мама
На этой неделе твоя плацента начала вырабатывать гормоны, отвечающие за выработку молока. И весь твой организм в целом активно готовится к родам. Для тебя это может быть заметно благодаря тренировочных схваткам — к вечеру они дают о себе знать, проявляясь более или менее болезненными маточными сокращениями начиная от верхней части матки и постепенно спускаясь к низу. Матка, конечно, продолжает расти и давить на все, что только можно — дыхание, желудок, мочевой пузырь и почки, а еще на кишечник, и от этого могут возникать запоры. Поэтому, чтобы не доводить дело до слабительных, старайся соблюдать антизапорную диету. Хотя у многих беремняшек именно на этом сроке возникает непреодолимая потребность есть как можно больше, потому что все, что бы они ни съели, не насыщает их, к тому же возникает странная проблема выбора — все, что ни едят, все не то!
С головой творится неладное: страхи становятся конкретными — про роды, про то, как они будут проходить, про возможные родовые травмы, про то, насколько здоров будет малыш и сколько ему поставят баллов по шкале Апгар. К тому же у тебя сейчас повысилась внушаемость и впарить тебе
Малыш
На этой неделе я вешу больше 2 кг! Меня точно уже не назовешь виноградинкой, абрикосиком, кабачком или
Папа
Пришло тебе время узнать значение таких загадочных слов и аббревиатур как ПДР и Апгар. ПДР — это предполагаемая дата ее родов, а Апгар, это такой дядька, который придумал оценивать на жизненную пригодность только что рожденных младенцев по
Календарь беременности 35 неделя
Мама
На это неделе у тебя могут обозначиться рекордные сроки ночного спринтерского бега до туалета — каждые 45 минут! Возможно, имеет смысл поставить палатку прямо там — чтоб время от сна не терять. Ты уже подходишь к финишной прямой — со следующей недели роды могут начинаться в любой день, так что сейчас, возможно, особенно актуализировались
Начиная с этой недели, если ты еще этого не сделала, начинай активнее и чаще гулять, но выбирай такие маршруты, чтобы было где присесть и отдохнуть. Может чаще и сильнее болеть спина, особенно в области крестца и поясницы — здесь средства стандартные — массаж, бандаж и физические упражнения. Кстати, ты можешь побаловать себя сеансом расслабляющего массажа — это поможет снять нагрузку с уставших и отлеженных в одном положении мышц, а также расслабить поясницу, ноги, руки и главное голову. А еще способствует хорошему сну. Если твой мужчина прошел курс молодого бойца по массажу в специальной школе для беременных, то удовольствия будет еще больше.
Малыш
Вероятнее всего, что на это неделе мои ногти на руках дорастут до самого края и к моменту моего рождения они будут уже довольно длинными. От этого у меня могут быть небольшие царапинки на лице, но это совсем не страшно. Еще на этой наделе активно развиваются надпочечники — это маленький парный орган гормональной системы, вырабатывающий многие важные для жизни гормоны.
Вообще же, к этой неделе я могу быть уже очень крупным, например, мой вес может достигать 2,200 кг и даже больше, а ростом больше 45 — 46 см. Это во многом зависит от того, какую наследственность передали мне мама с папой. И такие мои размеры, конечно, уже не способствуют моей активности. Так что, начиная с этой недели я могу уже меньше двигаться, а больше потягиваться
Папа
Соберись и будь бдителен — скоро финишная прямая. Скоро она начнет доканывать тебя своими «Ой,
Календарь беременности 36 неделя
Мама
Скорее всего, либо на прошлой, либо уже на этой неделе твой животик опустился — стал низким. Это значит, что масик устаканивается и готовится к родам. Понять это можно, обнаружив, что дышать, особенно в положении сидя, стало легче, и если была изжога, то она исчезла. Опять же
Малыш
В большинстве случаев к этой неделе в моем головном мозге начинает работать специальный дыхательный центр, который уже способен обеспечить правильную работу легких и процесс моего самостоятельного дыхания после рождения, а также
Папа
Сейчас вы на финишной прямой. Так что, с одной стороны, недолго тебе еще мучиться, но с другой — все самое интересное впереди. А именно: твои попытки понять, это у нее роды начались или это у тебя от страха сейчас они начнутся, это ей так плохо потому, что опять же роды начались, или потому что объелась
Календарь беременности 37 неделя
Мама
Возможно, именно на этой неделе у тебя могут начаться все описанные в предыдущем модуле предвестники, или часть из них. Опять же, если ничего такого нет — переживать не стоит. Вариантов
Малыш
Начинается последний — десятый лунный месяц моей внутриутробной жизни. Мой вес продолжает расти за счет накопления подкожного жира и роста костей. На этой неделе я могу набрать вес до 2400–2800 кг., а ростом быть около 46 — 48 см. Все мои внутренние органы уже имеют минимальную готовность к тому, чтобы в случае рождения обеспечить мне самостоятельное существование, однако для полной готовности должно пройти еще некоторое время. Это необходимо для того, чтобы мой организм и психика были готовы к тому стрессу, который мне придется пережить в результате своего рождения. Природа все так устроила, чтобы у так сформировалась правильная установка на самостоятельную жизнь. Все это очень интересно и мне просто не терпится уже попробовать. Моя нервная система продолжает свое развитие — вокруг нервных волокон создается специальная защитная оболочка — после рождения и в первый год жизни мне очень нужны будут те результаты, которых я достигну сейчас. В моих легких уже достаточно сурфактанта, поэтому в случае скорого рождения я смогу дышать самостоятельно.
Папа
На этой неделе проконтролируй сбор заветных пакетиков для роддома, которые все берут с собой — собирает их пусть сама, ей лучше знать, что в каждый из них класть, но твоя задача проверить, чтоб они были на месте и чтоб в них были все необходимые документы — паспорт, лучше копию, обменная карта (спроси у нее, что это такое), родовой сертификат, и может,
Календарь беременности 38 неделя
Мама
Сейчас наступает то время, когда ты ждешь родов каждый день — просыпаешься с утра и думаешь, родишь ты сегодня или нет. Возможно, ты прекрасно себя чувствуешь и готова еще ходить, а возможно, ты так устала, что хочешь, чтобы все это побыстрее закончилось. В любом случае, изменения в твоем организме полным ходом — кости таза раздвигаются, хотя ты можешь и не ощущать этого, ребенок опускается вниз и животик вместе с ним тоже, у многих отходит слизистая пробка — небольшой сгусток белого или розоватого цвета — если так случилось и у тебя, это может означать скорое начало родов. Хотя в некоторых случаях пробка не отходит совсем, а в некоторых — за 10 дней. В любом случае сейчас тебе уже нечего бояться преждевременных родов и самое время начать применять мужетерапию —
Малыш
Я уже такой великан, что занимаю все пространство маминой матки. Мой вес может быть около 3 кг., а рост — самым разным. Если я уже собираюсь родиться, то он будет приближаться к моему росту при рождении и может быть от 45 до 50 см. Моя голова сейчас имеет почти 60% размера головы взрослого человека. У меня уже нет лануго — пушкового волоса по всему телу, и первородной смазки стало меньше. К концу моего пребывания в уютной маминой квартирке в моем кишечнике накопилось много «пищевых» отходов. Эта масса называется меконий и считается первородным калом. После родов мой кишечник опорожнится и все выйдет. Но иногда это может случиться прямо здесь, и тогда я появлюсь на свет немного зелененьким. С этой неделе мамина беременность считается физиологически доношенной, а я — физиологически зрелым. Но дело в том, что для меня важна и психологическая зрелость, так как роды — это сильная стрессовая нагрузка. Чтобы выдержать ее, мне надо подготовиться и с этой недели я начинаю интенсивную подготовку. Мои надпочечники начинают вырабатывать важные гормоны — адреналин и норадреналин — отвечающие за реакцию организма на стресс. Кстати, мамины ложные схватки тоже помогают мне в подготовке — они имитируют состояние кислородного голодании во время родовых схваток, но только в меньшем объеме, и это помогает мне тренировать выносливость и умение находиться в ситуации нехватки кислорода. А еще мама ходит в специальную школу для беременных, где ее учат правильно дышать, и мне это тоже позволяет потренироваться на выносливость
Папа
Возможно, что знакомые, коллеги, начальник и особенно родственники замучили тебя вопросами типа «Ну что, родила?», «Ну когда?», «Ну как дела — твоя еще не родила?»
Календарь беременности 39 неделя
Мама
Если каждое утро на этой неделе ты просыпаешься с мыслью, что сегодня точно родишь — это значит, что сегодня ты точно не родишь. Все время, которое осталось еще дохаживать, стоит потратить на подготовку и к родам, и к будущему материнству. Так как сейчас ты каждую секунду находишься в ожидании, это только усиливает стресс этого самого ожидания и, конечно, добавляет негатива. Попробуй представить, что когда бы ты ни родила, это будет именно тот день, который должен быть. Конечно, тебе уже физически хочется со всем этим разобраться и перейти на новый уровень — надоело испытывать каждый вечер одни и те же обманки: твердеющий живот,
Малыш
На этой неделе моя голова еще ниже опускается в мамино тазовое дно и еще больше может давить на ее пах и мочевой пузырь. Придется ей, бедной, еще чаще бегать в туалет. Но зато дышать станет легче, потому что давление матки на легкие снизу станет меньше. Я постепенно готовлюсь к важному делу — своему рождению. И если мама спокойно проводит эти дни, то мне гораздо легче накопить необходимое количество сил и почувствовать, когда запускать процесс — ведь для того, чтобы хорошо и мягко родиться, я тоже должен быть готов. Конечно, плацента — наша с мамой система передачи данных — может уже начать стариться и тогда будет хуже выполнять свои задачи, а именно обеспечивать меня кислородом. Но с другой стороны, кратковременная гипоксия готовит меня к родам и к периоду схваток, когда возникает точно такая же нехватка кислорода.
Если я еще не родился, то продолжаю набирать вес — до 30 грамм в день. Я хорошо слышу и чувствую все, что происходит снаружи. Я улавливаю мамино настроение — когда ей хорошо, я это чувствую через свою гормональную систему и так же пребываю в приятном положительном состоянии, и это помогает мне настроиться на будущее рождение.
Папа
Каждое хмурое утро этой недели начинается с вопроса — «может, мы уже рожаем?» и продолжается хмурым днем и хмурым вечером ожидания, заканчивающимся однозначным ответом — «нет, не сегодня»? Если все так, это значит, вы еще не рожаете. В этом случае, лучшее средство — отвлечь ее и себя от бесполезного ожидания того, что все равно случится в свое положенное время. Конечно, идеальный вариант — если тебе удалось взять отпуск недельки на две минимум, чтобы побыть с ней перед родами, родить и потом быть еще неделю рядом с ней и ребенком. Если такой радужной перспективы как отпуск тебе не светит, все равно это не повод впадать в нервяк. Подумай о том, что у нее к этому ожиданию прибавляется еще и страх родов и боли. Вообщем, постарайся сделать так, чтобы ваши последние дни вдвоем стали и приятным воспоминанием и хорошим мостиком в новую жизнь, где вас будет уже не двое, а трое, и этот третий — результат вашей любви.
Календарь беременности 40 неделя
Мама
ПДР давно прошла, а ты все еще беременна? Ну, значит, врач, скорее всего, ошибся в расчетах — вернее, он выдал тебе расчеты, сделанные по средним показателям, и естественно ему не дано было знать точный день выхода яйцеклетки. К тому же на точный день родов влияет масса факторов, в том числе и длина цикла. Если твой цикл длиться не более 28 дней то вероятность того, что ты доходишь до
На это неделе может развиться и другой сценарий — у тебя, наконец, начнутся роды. Большая часть родов начинается к вечеру или ночью, а это значит, что ты можешь проснуться среди ночи или рано утром и понять, что все не так, как раньше. Самый главный критерий того, что ты точно рожаешь — это твое собственное необъяснимое ощущение того, что ты рожаешь. Ну и, конечно, отхождение вод, хотя в первых родах это бывает довольно редко, а еще частота и длительность схваток, которые в случае родов не пройдут от выпитой таблетки и расслабляющего душа, а скорее наоборот, только усилятся и приобретут стабильность. Если все совпало, то можешь радоваться —
Малыш
Конечно, я уже немного устал от того, что постоянно нахожусь в темноте и мне очень хочется увидеть и почувствовать свою маму. Кроме того, мой кишечник уже просит, чтобы я его освободил от мекония.
Папа
Если она разбудила тебя среди ночи с криком «Ой, я, кажется, рожаю!» — не спеши радоваться. Вполне возможно, что ей на самом деле кажется, потому что просто она устала ждать и выдает желаемое за действительное, а на самом деле это всего лишь очередные обманки. Если она в растерянности и не знает что делать — бери инициативу в свои руки. Засекай, через сколько минут у нее эти самые «схватки» начинаются. Если они идут в течение пары часов через равные промежутки времени — минут через 10–15 и не прекратились даже после теплого душа и таблетки
Календарь беременности 41 неделя
Мама
Свекровь и другие «добрые» родственники и друзья замучили вопросами, типа «Ну что, вы еще не родили?» и советами, что делать, если «перехаживаешь»? Во — первых, ты не перехаживаешь, потому что перехоженной беременность считается к концу 42 недели, то есть полных 42 недели — это не перехоженная, а нормальная беременность. Хотя большинству врачей этот факт не нравится и, вообщем, у них на то причины есть. Ведь очень трудно отличить, когда роды не наступают потому, что ребенок еще не готов, а когда — потому что есть проблемы. Во втором случае негативным моментом будет постарение плаценты, а это чревато длительной внутриутробной гипоксией, что, как ты понимаешь, негативно скажется на здоровье твоего масика. Поэтому проще для всех в этой ситуации простимулировать родовую деятельность. Вот почему важно проговорить этот вопрос заранее при выборе врача и роддома, если ты планируешь участие в своих родах. Грамотный врач будет тебя наблюдать и сначала порекомендует естественные методы стимуляции родовой деятельности. Причем, также активно, как они запрещают секс и физические нагрузки во время беременности, с такой же настойчивостью они теперь все это рекомендуют. Так что пользуйся этим и постарайся сделать радостными и принятыми и эти последние дни перед родами как для себя, так и для мужа и малышика, который родится уже совсем скоро. Кстати, не лишним будет пообщаться с ним на предмет его рождения — если в течение беременности вы были в контакте друг с другом, то совершенно реально уговорить его уже выйти из тени в свет. Можно при этом и мужа подключить — вдруг его он больше послушает.
Малыш
Если до этой недели я еще не появился на свет, то тогда у меня продолжает накапливаться жирок. Мои ногти и волосы продолжают активно расти, и к моменту рождения могут быть уже гораздо длиннее тех, которые бывают у малышей рожденных на
Папа
Возможно, уже несколько дней ты ходишь с желанием пойти и покрепче сжать в своих «дружеских» объятиях врача, давшего тебе ложную надежду — дату ПДР, которую ты с нетерпением ждал, и вот этот день не только наступил, но уже и благополучно миновал, а она все еще беременна и вы все еще ждете. Прояви свое мужское великодушие по отношению к этому несчастного и тем более несчастной — представь, сколько еще таких «обманутых» мужей ходят вокруг женской консультации с тем же желанием. Лучше наслаждайся временем, когда тебе пока еще не надо вскакивать и бежать за орущим младенцем, чтобы он занял твое законное место возле ее груди. С другой стороны, если твою беременную
Календарь беременности 42 неделя
Мама
Твоему терпению наступает предел? Тогда, возможно, пришло время проанализировать и понять, что не так. Может, боишься боли или будущих глобальных перемен, материнства? Тогда подумай о том, что если концу этой недели ты сама не родишь, то тебя по-любому заставят это сделать, хочешь ты того, или нет. Это как с прыжком с парашютом – если ты зашла в самолет, то не выпрыгнуть тебе не удастся – все равно столкнут. Результат будет одинаковый, а впечатление и осадок разный. Так что лучше не портить себе, мужу и масику это самое впечатление. А еще может случиться так, что ты уже сейчас слишком заботливая и опекающая мамашка и у твоего пузожителя там такие замечательные условия жизни, что ему просто не хочется выходить наружу – что называется, «нас и здесь не плохо кормят». Конечно, прекращать кормежку не стоит, но нужно с ним договориться и объяснить, что здесь снаружи, еще лучше. Возможно, он просто не знает об этом. Можно устраивать с ним сеансы связи всей семьей – вечерком или с утра, то есть , в то время, когда вы все наиболее расслаблены, сидя в теплой водичке в ванной и разговаривая, поглаживая пузико. Кроме того, на длительную беременность могут влиять возраст – после 30 лет, некоторые эндокринные заболевания и проблемы с репродуктивной сферой в прошлом, а также особенности иммунной системы, и если ты рожаешь впервые, тоже могут формировать беременность более 40 недель. А еще бывает так, что сами врачи ошибаются в расчетах ПДР и на самом деле все идет по тому графику, который установила природа. Вообщем, для успешного результата беременности сейчас вам всем нужна совместная работа, и тогда в ближайшее время в вашей дружной семье станет на одного ее члена больше.
Малыш
Если мамина беременность не является переношенной, а просто такая вот долгая, или, как говорят врачи, пролонгированная, то я продолжаю себе расти и накапливать жирок и на этой неделе уже собираюсь родиться. И самое интересное, что мой вес может быть и не больше 3500 кг., а мамины роду пройдут без осложнений, так как косточки моего черепа еще останутся мягкими и подвижными ровно настолько, насколько нужно, чтобы я мягко прошел по родовым путям и радостно выпрыгнул в этот мир. Если же все-таки мамина беременность походит на переношенную, то у меня из-за этого могут быть более твердые кости черепа, что помешает мне мягко скользить из маминой матки по родовым путям наружу и потому могут возникнуть осложнения в потугах. Еще у меня в связи с нехваткой кислорода может рефлекторно выделяться меконий, и если я вместе с околоплодными водами буду его заглатывать, то у меня могут быть проблемы с легкими после рождения и потребуется их вентиляция, а также антибактериальная терапия. Если мы с мамой пересиживаем – перехаживаем, то моя кожа станет сухой и будет шелушиться. Но все это не страшно, если мы оба сделаем все в положенный природой срок, потому что только она – так аккуратно поместившая меня сюда, внутрь мамы – знает, когда мне появиться на свет. И если все идет правильно, то я приду в этот мир даже к концу 42-ой недели моей внутриутробной жизни здоровеньким и счастливым на радость моим маме и папе.
Папа
Даже если для тебя, мягко говоря, странно делать из солидарности с ней по 40 приседаний, потом сидеть вместе в ванной и разговаривать с ее животом, держа на нем одну руку, а другой стимулировать ее соски, а после всего этого еще и заниматься с ней сексом (желательно, уже не в ванной, хотя ванны у всех разные) - ничего не поделаешь – придется и на это пойти, лишь бы уже закончилась эта ее беременность и наступили роды. Некоторые врачи все-таки юмористы: «Получайте удовольствие от этого процесса – важно, чтобы женщина входила в роды в приподнятом и радостном эмоциональном настрое!» Пусть бы кто-нибудь из них попробовал все это провернуть и остаться без психологических травм и с холодным рассудком. А если еще и клизму придется ставить, а потом и от волос ее в нужных местах избавлять, чтобы в роддоме проще было, какой уж тут холодный рассудок! Буквально медико-психологическая консультация и салон красоты в одном флаконе. Успокаивать в этой ситуации тебя должны следующие моменты: во-первых, она уже вот-вот родит, и – это важно - не без твоей помощи, во-вторых, рожать все-таки ей, а не тебе, а это значит, что физически больно будет опять же не тебе, а ей, и, наконец, в-третьих, только по-настоящему любящий муж и хороший отец готов на такие жертвы ради своей жены и ребенка, и за это она будет тебе благодарна, и ты будешь для нее героем и вообще самым – самым. А разве не это нужно тебе и любому другому мужчине, чтобы понимать, что жизнь все-таки имеет смысл?
Причины заболеваний
Есть ли у вас дома кладовка или, как ее еще называют, темная комната, куда вы складываете ненужные вещи? У большинства есть такое излюбленное местечко, куда быстренько можно запихнуть разный хлам, который в принципе не нужен, но избавляться от него не хочется. Мы впихиваем туда наш «неликвид» до тех пор, пока дверь в кладовую не перестанет закрываться и все вываливается наружу. Вот тогда только мы начинаем наводить порядок и раскладывать все по полочкам.
Тоже самое происходит в эмоциональной сфере. Если из года в год на чердак подсознания заталкивать гнетущие эмоции и убеждать себя в том, что все хорошо, обязательно наступит час икс, когда они перестанут там помещаться и выплеснутся наружу лавиной болезней.
Многие не признают связь болезней тела с состоянием души. Они просто не придают значения психосоматическим расстройствам. Некоторые отрицают психосоматические болезни в принципе, считая их фантазиями. Но человек, который хоть раз испытал душевную боль, каким то шестым чувством понимает, что это и есть болезнь. И это состояние не чуть не легче любого другого состояния. Не стоит с пренебрежением относиться к заболеванию, которое своими корнями уходит в глубинные слои души. Ученые, изучающие психосоматические расстройства убеждены, что психическая составляющая присуща большинству заболеваний.
Не секрет, что толчком к развитию психологических проблем является стресс. Точнее не сам стрессовый фактор, а его восприятие. В зависимости от того, какой заряд человек придает стрессовой ситуации и какими эмоциями его окрашивает, таким и будет действие на внутренние органы.
И большая радость, и большое горе — это стресс для организма. Но тяжкое горе несет более разрушительный заряд, да и горюем мы обычно намного дольше, чем радуемся. В обоих случаях происходит выброс адреналина, чтобы человек мог справиться с критической ситуацией. При этом мозгу все равно, в какой цвет вы окрасили свою эмоцию, и какой заряд ей придали. При длительном стрессе состояние боевой готовности становится хроническим, что в свою очередь приводит к функциональным нарушениям внутренних органов. И, если не предпринять необходимых мер, то хронический стресс приводит к серьезным последствиям, таким как:
- Гипертония
- Головокружения
- Аритмии
- Экстрасистолия
- Атеросклероз
- Язва желудка
- Гастрит, изжога
- Диспепсия
- Болезнь раздраженного кишечника
- Болезнь Крона и неспецифический язвенный колит
- Мигрень
- Псориаз, экзема
- Аллергии
- Рецидивирующие инфекции мочевыводящих путей
- Снижение либидо и фригидность
- Бесплодие
- Хроническая боль в спине
- Фибромиалгии
- Бронхиальная астма
- Хроническая усталость
- Ожирение
- Сахарный диабет
- Заболевания щитовидной железы
- Аутоиммунные процессы
- Депрессии
- Фобии
- Панические атаки
- Онкология.
Из всех эмоций, которые способен испытывать человек, смертельными называют: непрощение, страх, горе, вину, стыд, тревогу, разочарование, ярость, гнев и обиду. И из этого списка становится понятным, что от того, что человек чувствует, зависит то, как он себя чувствует. Стоит ли уделять внимание своей душе, заботиться о ней и выдергивать сорняки смертельных эмоций, каждый решит самостоятельно, впрочем, как и болеть или нет.
Комплексы

Комплекс перфекционистки или синдром отличницы
Синдром отличницы — это стремление в жизни сделать все на отлично. Казалось бы, что в этом плохого? Всем от этого только хорошо. Но объять необъятное не возможно и делать несколько дел одновременно минимум непродуктивно. Постоянное стремление к идеалу разрывает человека на куски, а это ни к чему хорошему не приводит. Перфекционизм — это болезнь искусственно завышенных стандартов и высоких требований. Удивительно, что такая жизненная позиция еще никому в жизни не помогла и не сослужила доброй службы.
Достижим ли идеал?
У каждого человека в голове свой идеал и своя картинка мира. Более того, свое собственное представление о себе — так называемое идеальное «Я». У перфекционистов идеальное «Я» заключено в фразе «Я все могу». Это становится корнем всех проблем. Такая жизненная позиция, заложенная в детстве, ведет к возникновению конфликта между «Я» идеальным и «Я» реальным, которые у таких людей не соответствуют друг другу. А это в свою очередь приводит в серьезным психоэмоциональным проблемам.
Побочные эффекты перфекционизма
- Жизненные разочарования. Они есть у всех, но у перфекционистов они переживаются особенно глубоко, поскольку эти люди не в состоянии понять, что идеала не существует. Погоня за идеалом часто оборачивается разочарованием. Тем более соответствовать такому совершенству, коим является сам перфекционист достаточно сложно. В результате жизнь превращается в череду недовольств и разочарований.
- Нервные расстройства. Стремление соответствовать идеальному образу нарисованному в своей голове, неприятие действительности и отрыв от реальности приводят к нервному срыву.
- Отсутствие индивидуальности. У перфекционистов идеальный образ, нарисованный в голове, как правило, собирательный. Различные качества (внешние и внутренние) заимствованы у своих авторитетов и кумиров. Это приводит человека не только к потере индивидуальности, но и к неумению раскрыть и узнать себя как личность.
- Максимализм. Это оборотная сторона перфекционизма.
- Всесторонний контроль. Жажда власть и желание контролировать не только себя, но и других, а также все ситуации, возникающие в жизни, приводит к печальным последствиям.
Бороться с синдромом отличницы достаточно сложно, но нет ничего невозможного. Просто надо знать, откуда у него растут корни.
Перфекционизм и страсть к самоконтролю — являются признаками подавленных чувств. Конечно, не стоит устраивать истерики на людях, только ради того, чтобы не прятать негативные эмоции к себе за пазуху. Стараться похоронить их в себе и вовсе вредно. Оптимальный путь это сдержать первый порыв. Остановиться и дать себе возможность признать, что вы НЕ идеальны и способны на такие гадкие чувства. Прочувствовать всю тяжесть этой эмоции. Проанализировать причину ее возникновения. Это обычная работа с эмоциями, для того, чтобы не допустить разрушительного момента и не упустить время, когда она будет жить в вашей душе сама по себе.
Перестать мучаться от синдрома отличницы не так сложно: надо научиться открыто выражать свои эмоции и понять, что жизнь это не соревнование. Здесь нет лидеров и аутсайдеров, здесь есть люди, которые идут Своим путем к Своей цели. Но ни ради цели как таковой, а ради самой жизни.
Эмоции, как причины психосоматических заболеваний
Тревога

Тревога — это навязчивое состояние, которое характеризуется ожиданием неприятных событий, напряжением и беспокойством. Тревога отличается от страха тем, что она беспредметна, в то время как страх предполагает наличие конкретного события или ситуации.
Чаще всего тревожность тесно связана со стрессом, так как является его проявлением. Как и стресс в целом, состояние тревоги нейтрально и не может быть названо плохим или хорошим.
Необходимо отличать естественное тревожное состояние в определенных ситуациях, особенно, если предстоит сделать что-то необычное или подготовиться к этому. Этот вид тревоги нормален и даже полезен, так как побуждает к сосредоточению и дает возможность проявить себя по максимуму.
В других случаях тревога является неестественной, патологической, неадекватной и , соответственно, вредной. Она становится хронической, постоянной и начинает появляться не только в стрессовых ситуациях, но и без видимых причин. В этом случае тревога не только не помогает человеку, а, наоборот, начинает мешать ему в его повседневной жизни.
На данный момент существует много разновидностей тревоги, но наиболее опасны те, которые ведут к неконтролируемому, безостановочному выделению стрессовых гормонов, даже после того, как травмирующий эпизод остался позади. Наиболее частым тревожным проявлением являются панические атаки. Эти приступы сопровождаются ощущением неизбежной и близкой смерти. Во время приступа потеют ладони, учащается сердцебиение, пересыхает во рту, появляется головокружение, боль за грудиной, начинает бить дрожь. Могут появиться тошнота, боль в подложечной области. Безусловно, эти атаки не приводят к летальному исходу, но существенно снижают качество жизни. Имея хроническую форму, они приводят к ряду серьезных заболеваний. К ним относят:
— Мигрень и головные боли напряжения — это самая распространенная форма, которую приобретает себе тревога.
— Тромбоз сонных и коронарных артерий.
— Язва желудка.
— Синдром раздраженного кишечника проявления которого разнообразны: от вздутия живота, спазмов и болевого синдрома до диареи и запоров.
— Общее снижение иммунного фона.
Стоит ли бороться с тревожными состояниями? Наверное, нет. А то это будет похоже на борьбу с ветряными мельницами. Гораздо проще и разумнее изменить свое отношение к событиям, происходящим в жизни каждого человека, воспринимая их не как угрозу, а видя в них руководство к действию и помощь. А за основу можно взять мудрость, что надо научиться принимать то, что не в силах изменить.
Чем бы вы ни руководствовались, что бы ни брали за основу, необходимо понимать, что тревога не появляется из ничего и не возникает ниоткуда. Тревога — это следствие тотального контроля, желания властвовать, не только над своими эмоциями, но и над ситуациями в целом. Это тот конфликт, который возникает между сознанием, которое понимает, что все проконтролировать невозможно, и бессознательным, которое страстно этого желает.
Печаль
Большинство негативных эмоций, живущих в человеке, выходят то боком, то раком. Это говорит о том, что у каждой эмоции есть свой «любимый» орган. Печаль предпочитает суставы. Это объяснимо.
Наивысшей точкой печали является смерть близкого человека. Это состояние, когда полная безнадега, то есть надежды вернуть все на круги своя просто нет. В этом состоянии, как правило, говорят, что подкашиваются ноги, то есть человек лишается основной опоры в жизни. Отсутствие опоры свидетельствует о слабости позвоночника и суставов. Несмотря на весь трагизм и негативный характер печали, эта эмоция является одним из продуктивных состояний. Если у человека хватит сил и мужества поверить в себя, как в личность, пересмотреть ситуацию и найти возможность выстоять, преодолеть обстоятельства, то печаль будет служить ступенькой новой жизни.
Психологической основой печали могут быть различные ситуации, с которыми мы сталкиваемся в повседневной жизни, эмоции, образы и воспоминания. Главной и универсальной причиной печали является чувство утраты. Утратой мы называем состояние, при котором лишились того, с чем были связаны эмоционально. Это говорит о том, что в объект, которого человек лишился, были вложены силы, как эмоциональные, так и физические. Такие же эмоции были получены от этого объекта, то есть это было взаимно.
Состояние печали, как правило, выражается в унынии, грусти, чувстве одиночества или изоляции. Хотя эмоция печали относится к смертельным и, безусловно, оказывает пагубное воздействие на человека, она характеризуется меньшим уровнем напряжения, чем другие негативные эмоции.
Эмоция печали выполняет ряд психологических функций. Переживания сплачивают людей, укрепляют дружеские и семейные связи; печаль тормозит умственную и физическую активность человека, и тем самым дает ему возможность обдумать трудную ситуацию; печаль побуждает человека к восстановлению и укреплению связей с людьми. Если для человека состояние печали не стало конструктивным, не дало толчок к новому этапу, к пересмотру жизненных обстоятельств, то эта эмоция начинает влиять на состояние здоровья.
Первым в патологический процесс вовлекаются суставы и позвоночник. Похрустывания и пощелкивания при ходьбе и поворотах головы, не что иное, как отложение солей, которое, если переложить на язык эмоций, является налетом печали.
Когда человек начинает обращать внимание на свое физическое состояние, то эмоция печали уже не гнетет. Она уже давно похоронена под слоями подсознания и оттуда источает свои миазмы.
Но если не искать причину возникновения патологического состояния и не признавать взаимосвязь телесного с духовным, то можно долго лечить остеохондроз, артрит, артроз, а также заниматься исправлением сколиоза. Результатов практически не будет либо они будут носить кратковременный характер.
В здоровом теле — здоровый дух. Эта поговорка советского прошлого до сих пор актуальна. Но я бы ее немного перефразировала. Если дух будет здоров, то тело тем более. Забота о своем психоэмоциональном состоянии способствует поддержанию физической формы и продлению молодости. Ведь морщинки печали сразу выдают возраст.
Гнев

Гнев. Вроде и слово то какое-то неблагозвучное, короткое какое то и резкое. Кроме того, эмоция это такая, что примечательно, человеческая. Все ее почему-то негативной считают. Гневливый человек. Определение. Клеймо. А когда человека считать гневливым? Если он гневается сто раз на дню или чаще? Кто выставил эти рамки? Кто наделил нас каленым железом слова для клеймления? Как узнать, этот человек в гневе или еще нет? По-моему, вопросов больше чем ответов. Не уверена, что нашла на все ответы, но некоторыми своими изысканиями готова поделиться.
Начнем с определения, данного учеными. Гнев — это естественная реакция человека на обиду или огорчение. Как-то скуповато. Ну обида, ну огорчение. Кто-то гневается, кто-то нет. У кого-то в душе живет лев с его звериным оскалом, у кого-то хомячок, мягкий и пушистый. От чего все это зависит?
Изначально от темперамента, данного человеку родителями. И, как правило, тип наследования такого бурного темперамента будет доминантным. Гневливые личности по типу темперамента называются холерики из-за избытка желчи. Об этом слышали многие. Продолжим мысль.
Что происходит с гневом? Ведь не на каждую ситуацию «гневливец» выплескивает свой поток негатива. Нет, конечно. Гнев должен созреть, выстоятся, накопиться. Такие люди довольно часто используют слово — накипело. Когда «оно созрело», может быть эмоциональный выплеск даже на самый незначительный раздражающий фактор. Предлагаю сопоставить: желчный пузырь — мышечный мешок, который способствует накоплению и выбросу желчи для переваривания пищи. Но питание происходит не вовремя и, при переполнении, пузырь вынужден выплескивать накопленное содержимое. Так вот, между темпераментом, физиологией желчного пузыря и эмоцией гнева есть непосредственная взаимосвязь. Эти связи настолько тесные, что эмоциональные проявления могут приводить к развитию заболеваний гепато-билиарной системы.
Обобщим: темперамент холерик, тип жидкости — желчь, органы-мишени — печень и желчный пузырь (на начальной стадии), а в дальнейшем вовлекается весь ЖКТ. Что касается эмоционального статуса, то для этих людей характерны: раздражительность, гневливость и обидчивость. Вот триада холерика, которая присутствует в большинстве случаев.
Каждое эмоциональное состояние, когда его количество уже переходит в качество, неизбежно приводит к заболеванию. Не хочу быть голословной. Раздражительность приводит к дискинезии желчевыводящих путей. Гнев к холециститам и гепатозам, обиды к желчекаменной болезни.
Из вышесказанного вы узнали что-то новое? Здорово! Любую новую информацию надо прочувствовать, принять, проверить. Она не должна лежать мертвым грузом. Но есть одна закавыка. Что же делать?
Не гневаться? Вариант, но в этом случае до других заболеваний рукой подать. Гневаться — тоже не выход!
Здесь оригинальностью поделиться не могу:
— Пресловутый счет до десяти будет достаточно хорошим помощником.
— В любой ситуации сразу же ставьте себя на место собеседника или оппонента. Так будет меньше шансов дать выплеснуться гневу.
— Выплескивать накопившиеся отходы эмоционального труда лучше где-нибудь на природе или в спортзале, чем на ближнего. Ну и йогу, и медитацию пока никто не отменял.
Кризис среднего возраста
Кризис среднего возраста или середины жизни. Расхожее понятие, известное многим, но что же означает этот кризис на самом деле, почему он происходит, зачем он нужен, об этом практически не говорят.
Этот пресловутый кризис, судя по названию, возникает в середине жизни и говорит об определенной степени зрелости души. Да-да. Человек рождается с несовершенным организмом, который по мере взросления начинает развиваться, и душой, которая в зависимости от жизненный обстоятельств тоже способна взрослеть.
Говоря о временных рамках возникновения жизненного перелома, психологи отмечают достаточно размытые границы от 30 до 50 лет. Это связано с тем, что у каждого своя середина жизни — это раз, и своя степень душевной зрелости — это два. Что же происходит в этот чудесный жизненный период? Чем он чреват и зачем он нужен? Давайте разбираться.
Начнем с того, что это состояние возникает вроде бы внезапно. На фоне полного благополучия: семейного, финансового, у некоторых даже на пике карьерного роста, вдруг понимаешь, что все чего добился в жизни тебе не нужно. Жизнь, которую ты проживал до сих пор, не твоя, будто бы ты ее прожил за кого-то другого. Некогда любимая супруга, нет она по-прежнему красива, но у тебя нет к ней чувств. Просто все чаще всплывае лицо девчонки из соседнего двора. Карьера — это прекрасно, ты добился отличных результатов, пройдя путь от менеджера до директора по развитию. Это не хухры-мухры. Но ты же мечтал летать в космос, а не торговать собачьими консервами.
То есть все, что было прожито до данного времени, почему-то обесценилось, перестало быть глобальным, влиять на вашу жизнь. Начали появляться те воспоминания, которые давно затерялись в тайниках подсознания. На завтрак чудится аромат бабушкиного пирога, вспоминаются мамины нежные руки, которые в детстве нежно обнимали и гладили по русым кудрям, впоминаются пацаны, с которыми во дворе играл в войнушку, которые не предавали и тащили раненного, первый поцелуй и первая любовь, та девочка, которой клялся в вечной любви и на которой обещал жениться. Это память проводит свою сверку на то, как ты реализовал свои мечты.
Кризис среднего возраста — это своеобразный жизненный аудит, который раставляет все на свои места. Происходит проверка того, что было дано человеку, чего он желал, к чему стремился и как он этим добром распорядился.
В этот период происходит больше всего разводов, меняются не только семьи, но и место работы, род занятий. Но на это нужны душевные силы.
Поэтому этот жизненный период это еще и смотр душевных сил. Что же происходит? Ведь протекает кризис у всех по-разному. У кого хватает сил поставить свою мечту на карту и все изменить, быть верным себе, идти своей дорогой. Такой человек, пройдя эту точку душевной боли и непонимания окружающих, выходит на вертикальную прямую самореализации.
Но как обычно, есть и другой вариант: продолжать мечтать, ничего не делать и ждать удобного случая, допустим, когда пригласят за компанию в космос слетать, или, к примеру, жена сама уйдет. Вариант? Вариант. Это тоже путь, но в никуда. Это прямая дорога к возникновению депрессивного состояния, когда наше желаемое никак не может совпасть с действительностью.
Хотелось бы еще несколько слов сказать о временных рамках данного процесса. Возрастной предел наступления кризиса зависит от степени зрелости души, и у некоторых людей эти изменения появляются на рубеже 25-летия.
А зачем вообще нужен этот кризис? Считается, что до 30-35 лет человек, будь то мужчина или женщина, выполняет так называемую животную (жизненную) программу. Она включает в себя продление рода, ну и дом, дерево, кому что.
После этого периода начинается другая программа, связанная с развитием души. Во всяком случае так заложено, так должно быть. У кого-то она начинается, у кого-то нет. Кто-то ее просто не замечает. Так вот кризис среднего возраста — не что иное, как переход от одной жизненной программы к другой и некий отчет о проделанной работе. Каким образом рассматривать кризис: как разрушение, изменение или рост и подъем, дело добровольное. В любом случае каждый получит то, чего желает. Хотите самореализации — ориентиры даны, хотите депрессии — это еще проще, дождитесь, когда случится кризис среднего возраста, и просто не обращайте на него внимания.
Жалость к себе

«Тону ли я в собственной жалости к себе, чахну ли от этой жалости или лопаюсь от злости — все это с собой делаю я сама!»
Задумывался ли кто-то над тем, каким разрушительным чувством является жалость? А жалость к себе — особенно. Практически каждый человек хоть раз испытывал это всепоглощающее и изнурительное чувство, а большинство людей сталкивается с этой эмоцией, направленной внутрь себя, ежедневно, даже не осознавая этого. Пред жизненным штилем жалость меркнет и прячется на чердак подсознательного. Но там, находясь в дремлющем состоянии, творит свои разрушительные дела. И, как только наша стабильная на первый взгляд жизнь, меняет свой курс, из глубины души выскакивает жалость. Жизненная несправедливость и ощущение того, что мы достойны лучшего, заставляет нас оплакивать ушедшие годы и терять жизненные силы в неравной борьбе с жалостью. Действительно, как же не пожалеть себя любимого, бедного, несчастного — возможны варианты. Конечно, можно, но не стоит забывать о том, что жалость, — смертельная эмоция.
Разрушительный характер жалости проявляется в завышенной самооценке. Пожалев нищего, старушку, переходящую дорогу, брошенного котенка, мы становимся в собственных глазах альтруистом, неким благодетелем человечества. Порой, не отслеживая, что любое действие становится не следствием желания, а возможностью получить моральную выгоду и повысит собственную значимость. То есть жалость к себе — это прямая причина развития комплекса неполноценности.
Кроме того, жалость чувство заразное. Испытав ее единожды, на фоне нервного стресса, на первый взгляд проблема сглаживается и вроде бы теряет свою актуальность. Как следствие, возникает желание испытать такое состояние еще раз. Но проблема не исчезает, стресс остается, занимая более глубокие душевные слои. Такое состояние носит название дистресс.
Но отойдем на мгновенье от стресса и вернемся к жалости к себе. Как уже было сказано, эта смертельная эмоция становится причиной серьезных заболеваний. Наш организм на эмоцию жалости реагирует выбросом ацетилхолина. Высокие концентрации этого вещества ведут к ослаблению сосудистого тонуса, снижению артериального давления, а в дальнейшем, к развитию стойкой гипертензии.
Сбой парасимпатической нервной системы, проявляется астеническим синдромом и развитием вегето-сосудистой дистонии, сопровождающейся депрессией. Физическими проявлениями этого состояния являются ощущение нехватки воздуха, страх смерти, тошнота, головокружение, чувством слабости и онемения конечностей, вплоть до обморочных состояний.
Еще одно заболевание, которое развивается на фоне состояния жалости к себе, это лишний вес, ожирение. В этом случае бездействие оправдывается испытываемым состоянием безысходности. Зачем что-то делать, если меня толстую и так никто не любит. Да и вряд ли я похудею, я ведь такая слабая и безвольная. Жалость является серьезной маской лени и нежелания что-либо менять.
Понравилась перспектива? Тем более, что на сегодняшний день нет никаких достоверно адекватных методов лечения ни вегето-сосудистой дистонии, ни ожирения. Так стоит ли себя жалеть или лучше проявить мужество и встретиться со своими страхами лицом к лицу.
Страх
Неразумно бояться того, что неизбежно
Черная тень страха всегда преследовала человечество. Сюжеты были разные, отчасти они зависели от уровня развития социума, а отчасти от уровня развития человека. Чувство страха дано человеку с рождения, мы несем его в своих генах. Это своего рода самовыражение инстинкта самосохранения. Остальные страхи, кроме проявления инстинкта, являются фантазией либо человека, либо социума. Если человек научился справляться с этим состоянием и страх не доставляет дискомфорта, то отклонений в этом нет. Но зачастую страх переходит рамки дозволенного и превращается либо в ужас, либо в фобии. Механизм перерождения адекватной эмоции страха в патологическую достаточно прост. Это связано с искаженным восприятием человека окружающей действительности. Каждому кажется, что все, что в жизни происходит, крутится вокруг него. Прохожий, посмотревший недобрым взглядом, подумал что-то плохое, шеф, который вызывает на ковер, неприменно будет ругать, муж, поздно вернувшийся домой, обязательно изменял. Ведь при каких либо неоднозначных ситуациях, в голову хорошие мысли не лезут. Так и сеются семена страха в душе.
Еще одним моментом, способным нажать на спусковой крючок в развитии страха — это адреналиновая зависимость, проще говоря, любовь к риску. Это может быть от просмотра «ужастиков» до быстрой езды.
Все эти грани человеческой личности дают благодатную почву для патологических семян.
Семена в душе есть у всех и в достаточно большом количестве, у многих появляются всходы, у большинства эти всходы превращаются в укоренившиеся растения. А когда они начинают цвести, то со стороны наблюдается все абсурдность этого состояния. Таким образом, страх оказывает гораздо большее влияние на нашу жизнь, чем это кажется на первый взгляд.
Человек, укоренивший в своей душе страх, подвержен серьезным заболеванием. Излюбленными органами этой эмоции являются сердце и сосуды. Все сердечно-сосудистые заболевания от тромбов, атеросклероза до инфарктов и инсультов генерируют страхи. Кроме этого страх является причиной колита, болезни Крона, синдрома раздраженного кишечника, головной боли, псориаза, экземы и даже стрессовых угрей.
Говоря о страхе, нельзя не сказать о гиперопеке, которая является труднопреодолимым страхом отвержения. Это проявление не только не дает нормально жить человеку, который является источником этого состояния, но и смертельно заражает, можно сказать, душит своей псевдо заботой других. Эта форма страха наиболее распространена в наше время. Работать со страхами, с одной стороны, проще, нежели с другими эмоциональными состояниями. С другой стороны, признаться самому себе в своих страхах и в их абсурдности сложнее, чем, скажем, обосновать свою гневливость или обидчивость.
Единственным противоядием страха является вера. Вера в себя, в свои способности, в то, что можно справиться и достигнуть поставленных целей. Если в душе поселился страх, надо идти вперед, навстречу ему. Тогда он лопнет как мыльный пузырь. Потому что страха в реальности не существует. Это то состояние, которое человек способен выдумать и вырастить самостоятельно в своей душе.
Страх способен держать человека в постоянном напряжении и порождать неуверенность в себе. Он сковывает активность и не дает возможности реализовать себя. Похожа ли жизнь на жизнь, если она насквозь пронизана страхом и подчинена ему? Может, стоит попробовать что-то изменить?
Последствия разрыва отношений

Люди встречаются, люди влюбляются, женятся, а потом расстаются. В наше время схема не новая и часто встречающаяся. Любой разрыв оставляет в нашей душе след, у некоторых рану, которая кровоточит и болит.
Можно ли расстаться с любимым так, чтобы не было мучительно больно за бесцельно прожитые годы? Можно ли забыть причиненную боль, нанесенные обиды и выйти из этой ситуации обновленным, готовым к новым отношениям? И, наконец, почему же расстаются некогда близкие люди?
Много вопросов, а ответ приходится искать долго.
Как правило, начало отношений характеризуется эмоциональным подъемом, твой спутник приобретает только лучшие качества, кажется, что именно его я ждала всю свою жизнь, именно его хочу видеть отцом своих детей, именно с ним хочется встретить свою старость.
Следующий этап отношений — это плато, когда все розовые эмоции угасли, появился быт. Этот период характеризуется более глубоким познанием своего спутника, сопоставлением жизненных установок, общности взглядов. Это проверка отношений. Этот период может стать как началом любви, так и концом влюбленности. Именно этот промежуток характерен разрывами для кого-то болезненными, для кого-то не очень. Очень часто можно слышать, что я его очень сильно любила, а он, гад такой, поступил так и так, опять же, возможны варианты. И эта песня звучит из уст каждой обиженной женщины. Почему нас бросают? Почему от нас отказываются?
Во-первых
Yачнем с того, что бросить, отказаться — эти действия психологически воспринимаются как нечто ужасное. Хотя бросить можно только вещь. Отказаться можно только от чего-то ненужного. Но женское восприятие отличается от мужского. И женщине нужны очень красивые туфли, даже если они жмут, шикарное платье, даже если оно мало. То есть подсознательно женщина воспринимает мужчину не только как вещь, но как собственную вещь, и дать ее примерить кому-то для нее мучительно. Всегда мучает вопрос: «А вдруг, на ком-то эта вещь будет смотреться лучше?»
Мужское восприятие формирует женщину как друга, с которым можно выпить пива, поговорить по душам, потусоваться где-то.
В этом заключается разница взглядов и источник непонимания. Женщина является большей собственницей, чем мужчина, и ревность, которая терзает сильный пол, подогрета исключительно женскими инсинуациями.
То есть мы пришли к тому, что отношение к мужчине, как к собственной вещи, неизбежно приведет к разрыву. И любви здесь никакой нет, есть только чувство собственничества.
Во-вторых
Если послушать женщину, каждая знает, каким должен быть ее избранник. Есть конкретный образ: что б ни пил и не курил, что б цветы всегда дарил, ну и далее по тексту. И, что самое страшное, в этом образе нет недостатков. Хотя, себя любимую, хочется, чтобы воспринимали такой, какая есть. С любовью к шопингу и нежеланием готовить, с расплывшейся после родов фигурой и бигуди на голове.
В-третьих
Все претензии, которые предъявляет вам ваш благоверный, порождены женщинами. Как только женщина по-настоящему начинает думать и заботится о своем мужчине, это становится морским узлом в ваших отношениях и связывает крепче, чем красивая, но эгоистичная партнерша.
В-четвертых
Женщина довольно часто пытается бороться за равенство в отношениях, которого никогда не было, и быть не может. Это закреплено в женских и мужских программах. Мужеподобных женщин не воспринимают не только мужчины, но и сами женщины не очень адекватно на них реагируют.
Итак, подведем итог. Если отношениям пришел конец — это значит, что двум людям не по пути. Никто никого не бросал, просто у каждого своя дорога. Для того, что бы не бросали, надо соблюдать всего два, но очень важных условия: быть женщиной и любить. Пересмотрите свои взгляды на женскую суть и на любовь. Быть может то, что вы называли этим словом, не вписывается в понимание вашего партнера.
Почему так важно оставлять после расставания теплые воспоминания и легкую грусть? Потому что такое внутреннее состояние является готовностью к другим отношениям, а обиды, проклятия, ненависть к бывшему любившему влечет за собой проблемы со здоровьем. И самое смешное, не с его здоровьем, что было бы на ваш взгляд справедливо, а с вашим.
Самой небольшой проблемой, даже проблемкой, является лишний вес, потому что эндорфинов, гормонов радости, выделяемых в несчетном количестве при состоянии влюбленности, не хватает. Вот и начинается жор, который предлагает эрзацудовольствие и эрзацрадость.
К другим проблемам, более серьезным, относятся: миома матки, нарушение функции щитовидной железы и многие другие заболевания, возникновение которых зависит от степени разочарования и обиды.
Как жить дальше, решать вам: не верить моим словам, принимать их за истину в последней инстанции или как руководство к действию. Но неоспоримо одно, что понятие истинной любви и претензий не совместимы.
Психосоматика сниженного иммунитета
Иммунитет — реакция организма, направленная на то, чтобы защищать организм от вредных воздействий из вне. Но в некоторых случаях, все идет не так, как должно быть. Это связано с вредным воздействием эмоционального фактора на организм. Речь идет о стрессе и его повреждающем действии.
Длительный стресс серьезно ослабляет иммунитет. Это в свою очередь способствует открытию входных ворот для различного рода инфекционных агентов: бактериальных, вирусных, грибковых.
Люди, длительно испытывающие на себе стрессовое воздействие подвержены аутоиммунным заболеваниям. К ним относят ревматоидный артрит, системную красную волчанку, склеродермию. Возрастает риск развития базедовой болезни и рассеянного склероза. Это игра организма против своих. Работа иммунной системы контролируется мозгом. Когда в этом взаимодействии что-то нарушается, то последствия могут быть двоякими. В этом случае иммунная система отвечает не ослаблением, а безудержной активностью. При этом иммунные клетки набрасываются не только на врагов, но и на здоровые клетки своего организма. Результат — аутоиммунные заболевания. Еще одним серьезным последствием стрессовых атак является развитие и распространение онкологических клеток, которые в последствие разрастаются в опухоль. Это связано с уменьшением количества Т-лимфоцитов, которые являются первой линией защиты.
Снижение иммунитета в детском возрасте характеризуется частыми респираторными заболеваниями и ангинами. Это связано с неблагоприятной обстановкой в семье. При этом ребенок постоянно находится в стрессовой среде. Это либо ссоры между родителями, либо психологическое насилие над детской психикой, либо не восприятие ребенка, как личности. Все эти повреждающие ситуации порождают внутренний конфликт детской личности и вызывают стресс, который в свою очередь ослабляет иммунитет. А ослабление иммунного статуса приводит к возникновению вышеперечисленных заболеваний.
Если вы живете в постоянной спешке, и пока выдерживаете этот ритм, то будьте осторожны. Вы подожгли свечу с двух сторон, и скоро она сгорит полностью. Компенсаторные возможности организма ограничены.
Остановитесь на мгновенье, оглянитесь по сторонам. Загляните в свое сердце, спросите, чего оно хочет на самом деле, в чем нуждается. Наверняка, многие проблемы покажутся пустяковыми, а необходимость в спешке и получении призрачной выгоды отпадет. Возможно, изменится система ценностей и восприятие окружающей действительности. Так зачем ждать какой то страшной болезни, если можно заглянуть вглубь себя. Это поможет не только избавиться от стресса, но и укрепить свои внутренние позиции, а значит усилить иммунитет.
Психосоматика тиков

Тик или как его с определенной долей иронии называют нервный тик- это внезапное повторяющееся мышечное сокращение с участием отдельных групп мышц. Одной основной причины тика не выявлено, но неоспоримо одно, что своим появлением он обязан неврологическому дисбалансу.
Нервный тик у обывателя ассоциируется с непроизвольным подергиванием верхнего или нижнего века. Но, между тем, его проявления настолько многообразны, что даже сложно представить себе всю гаму тиков. Они могут проявляться в моргании, непроизвольных движениях бровей, прищелкивании языком, гримасах, скрежетании зубами, сплевывании, вытягивании шеи, вскидывании головы, подергивании пальцев, сжимании рук в кулак, раскачивании ног, в издавании различных звуков, например, похрюкивании.
Тик не имеет возрастных границ, но чаще первые его проявления возникают в раннем детстве и в дальнейшем сопровождают человека по жизни.
Тики в основном имеют психогенное происхождение, возникают чаще у мальчиков, а во взрослом возрасте непосредственно связаны с психотравмой. Тик — это способ снятия эмоционального напряжения, своеобразная реакция на стресс. Так же тик можно рассматривать как защитную реакцию от внешних раздражителей.
Считается, что причиной возникновения тиков в детском возрасте является отсутствие у родителей истинной, безусловной любви к своему ребенку. Ребенок тонко чувствует те моменты, в которых любовь, которая ему необходима, подменяется долгом. К тому же, на это могут наслаиваться взаимные претензии и обиды родителей к друг другу. Тогда, тик, как защитник несформировавшейся психической структуры, блокирует проникновение психотравмирующего фактора в более глубокие слои.
Вытесненная таким образом проблема, переходит с того уровня, на котором она возникла, на уровень физического тела.
Тик достаточно хорошо поддается психотерапии, общие принципы которой сводятся к следующему:
— На всем протяжении работы, необходимо осознавать свою полноценность, верить в себя, в возможность все преодолеть и справиться данной проблемой. Надо постараться справиться со своей ранимостью, довериться и открыться миру.
— В процессе лечения необходимо пересмотреть тот психотравмирующий фактор, который явился пусковым механизмом в развитии заболевания, принять его и простить того человека или людей, которые его нанесли.
— В процессе работы необходимо понять, что тик — это состояние непроизвольное. В принятии этого должен участвовать не только сам страдающий данным расстройством, но и все близкое окружение. Постараться не рассматривать тик, как неизлечимую, ужасную болезнь, но в тоже время не считать его простой распущенностью.
— Отдых, спокойная обстановка, полноценный сон, способствуют коррекции этого состояния, а стресс и конфликты только усиливают его.
Можно ли победить тик самостоятельно, не прибегая к медикаментозной терапии? Определенно да. Надо только набраться терпения, верить в собственные силы и опираться на поддержку близких людей.
Психосоматика диабета

Сахарный диабет — потрясающее заболевание! Если это диабет первого типа, то мозг запрещает клеткам вырабатывать инсулин. Если второго типа — то мозг запрещает клеткам усваивать вырабатываемый родной инсулин. Почему? Зачем? Какая такая программа у человека, что он запрещает себе жить..? Психосоматика чистой воды...
«Сахарная болезнь» нередко возникает от несладкой жизни. Специалисты по психосоматике утверждают, что в 20 — 25% случаев диабет развивается на фоне хронических бытовых стрессов. Кто же в группе риска, и как само заболевание отражается на психике?
Наша гормональная система в целом и поджелудочная железа в частности очень чувствительны к эмоциям и обстановке, что нас окружает. Например, заболеваемость инсулинозависимым диабетом за последние десять лет возросла на 70% в тех регионах бывшего СССР, которые принято называть «горячими точками».
А как быть, если жизнь в семье мало чем отличается от «зоны конфликта»? Ученые из Мюнхенского университета выделили три главные причины, способствующие развитию диабета с точки зрения психосоматики:
— Посттравматические депрессии. Они могут развиваться после какого-то тяжелого потрясения: потери близкого человека, изнасилования, изматывающего развода. Когда организм как бы «зависает» в состоянии шока и никак не может из него выкарабкаться, хотя ситуация уже ушла в прошлое. В этом состоянии вся эндокринная система работает на предельных мощностях, и у кого-то может сдать щитовидка, надпочечники, а у кого-то — поджелудочная.
— Хронические проблемы в семье, которые люди предпочитают скрывать годами и не решаются разрешить их радикально. Самые частые ситуации весьма банальны: алкоголизм или же ...кобелизм супруга. Особенно плохо на состояние поджелудочной железы влияет нестабильность и чувство панического ожидания. Иногда для того, чтобы нормализовать уровень сахара в крови, нужен всего-навсего душевный покой.
— На руку диабету играет и повышенная тревожность. Организм человека в состоянии панической атаки очень быстро сжигает сахар, инсулин едва успевает вырабатываться. Вот почему многим для того, чтобы справиться с нервозностью и тревогой, безумно хочется съесть чего-нибудь сладкого. Со временем формируется постоянная потребность заедать стресс шоколадками и пирожными. В результате — зависимость от сладкого и как следствие — нарушение выработки инсулина и развитие диабета второго типа.
Группы риска
В группе риска — чувствительные эгоцентрики.
Конечно, заболеть диабетом рискует далеко не каждый. Психологи выделяют некоторые особенности личности, которые делают человека особенно уязвимым в отношении сахарной болезни. К диабету наиболее склонны люди эндокринного типа — полноватые, склонные к ожирению. Им свойственны колебания настроения, повышенная чувствительность ко всему на свете — от сентиментальных мелодрам до перепадов погоды.
Эти люди, как правило, добродушны, но эгоцентричны, умеют (опять же в силу своей врожденной чувствительности) манипулировать близкими.
Они экстраверты, нуждающиеся в постоянном общении и внимании к собственной персоне.
Болезнь «сов» и ленивцев
Диабет — гормонозависимое заболевание. Большинство таких болезней тесно связаны с половой сферой. Ученые из университета Инсбрука (Австрия), проведя опрос 1,5 тысячи больных диабетом, подсчитали, что среди пациентов в возрастной группе до 50 лет только 15% мужчин и 10% женщин довольны качеством своей половой жизни.
Также к группе риска можно отнести и людей с нарушенным суточным ритмом — тех, кто предпочитает бодрствовать по ночам. Дело в том, что эндокринная система наиболее активна в утренние часы. И чтобы выработка гормонов шла нормально, организм в это время должен быть бодрым и отоспавшимся. Если же под утро только засыпать, выработка инсулина со временем нарушается.
И, конечно же, диабет — это болезнь ленивцев. Известный физиолог-диабетолог Борис Жерлыгин утверждает, что у 80% страдающих начальной стадией диабета можно нормализовать уровень сахара в крови с помощью физических упражнений. Самые полезные виды физической активности для диабетиков — плавание и лыжи.
Помните! Диабет, как и любое заболевание, расцветает там, где нет гармонии. Но все в ваших руках. Стоит только задуматься и пересмотреть отношение к себе и к окружающим, изменить обстановку в семье, и мир заиграет радужными красками, и уж точно, в нем не будет места диабету.
Психосоматика алкоголизма

Алкоголизм — это состояние, обусловленное систематическим употреблением спиртных напитков. Проявляется в стойкой потребности состояния опьянения. Влечет за собой соматические, неврологические реакции, расстройства психической деятельности, потерю трудоспособности, кроме того, приводит к деградации личности.
Это сухие медицинские слова, написанные в любом учебнике психиатрии. Но за каждым случаем алкоголизма стоит человеческая жизнь, конкретная личность, чей-то родной, близкий человек. Бороться с алкогольной зависимостью достаточно сложно, несмотря на огромное количество средств известных и доступных в наше время. Специфической профилактики этого заболевания нет, да и верного противоядия пока еще не придумали.
Из всех доступных и наиболее эффективных способов является возможность не допустить возникновение данного состояния. А для этого необходимо понять те психологические предпосылки, которые подталкивают к стакану.
Но сначала, рассмотрим стадии заболевания для того, чтобы определить насколько далеко зашел процесс:
— Первая стадия характеризуется измененной реактивностью: меняется переносимость спиртных напитков, при передозировке исчезает защитная реакция виде рвотного рефлекса.
— Вторая стадия характеризуется психической зависимостью: в трезвом состоянии человек испытывает дискомфорт.
— Третья стадия определяется наличием физической зависимости, характеризуется абстинентным синдромом, а также улучшением физического состояния во время алкогольного опьянения.
— Четвертая стадия характеризуется хронической алкогольной интоксикацией: появляются стойкие нарушения психической деятельности, неврологические симптомы и социальная дезадаптация.
Наблюдая за тем, как деградирует близкий человек, безусловно хочется ему помочь и в ход идут просьбы, слезы, увещевания, угрозы, кодирования, подливание и подсыпание различных смесей, но все тщетно. Стоит задуматься над тем, почему человек начал пить, ведь даже наследственная предрасположенность в данном случае относительна.
Психологические причины, подталкивающие человека к алкоголизму:
— Наиболее часто встречаемой причиной является потеря близкого родственника, как правило, родителя или ребенка. То есть того человека, с которым существовала тесная психоэмоциональная связь и, который являлся опорой и смыслом жизни.
— Другие ищут этот самый смысл на дне бутылки, следуя истине in vino veritas.
— Третьи потеряли свою любовь, тоже своего рода почву под ногами, возможно, толчком к этому послужил развод или измена.
— Четвертые пьют от вселенского непонимания. В состоянии опьянения им надо выговориться и, они уверены, что их так услышат.
— Пятые пьют от своей исключительности. Ведь, вокруг одни враги и глупые люди, ничего не понимающие в жизни.
— Шестые вовсе не пьют, а просто выпивают.
Очень хочется расставить все точки над «и». Никогда алкоголик не пьет просто так, всегда есть причина и достаточно обоснованная на его взгляд. Но в душе, это очень несчастные люди, потерявшие веру в себя и других людей. Своим состоянием они несут протест против их несостоявшейся жизни. Это достаточно слабые люди, которым, действительно, нужна помощь, но не в виде нотаций и нравоучений, а в виде понимания и поддержки.
Психосоматика бесплодия

Бесплодие очень часто бывает вызвано не столько соматическими причинами (физиологическими нарушениями), сколько психологическими. И тогда вполне здоровые, по медицинским показаниям, люди просто не могут зачать ребенка. В таких случаях говорят о том, что у человека включается «блокада зачатия».
Давайте рассмотрим некоторые причины возникновения такой проблемы.
Страх
Причина может быть связана с подсознательным отрицательным отношением к самому процессу деторождения, с неготовностью стать родителями. Часто, когда люди с подобными проблемами слышат в свой адрес слова о том, что на самом деле не хотят иметь детей, они начинают бурно протестовать и говорить, что это неправда. Но если эту тему глубоко рассмотреть и проанализировать, то, действительно, начинают всплывать страхи.
Страх перед возможной физической болью, страх родить больного ребенка, а потом всю жизнь мучиться, или страх перед тем, как изменится внешность в связи с беременностью и родами, страх быть непривлекательной для мужа после родов и т.п. А также — нежелание взять ответственность за другого человека, боязнь быть «связанным по рукам и ногам», страхи о материальной стороне этого вопроса и недостаточно просторном жилье... Корни этих страхов кроются в ситуациях, пережитых в разные периоды жизни (начиная от внутриутробного развития, рождения, младенчества, детства).
Перемена ролей
В бесплодных парах часто наблюдается явление замены ролей, искаженное понимание мужественности и женственности — т.е. женщина может проявлять себя в большей степени как глава семьи, брать на себя выполнение чисто мужских функций, мужчина — отчасти женоподобен. Замечено, что рядом с властными женщинами, так называемыми «генералами в юбке», мужчины теряют свою мужественность, становятся пассивными и слабыми. Это происходит из-за того, что все в мире (если не сознательно, то на подсознательном уровне) стремится к гармонии. Для того чтобы гармонизировать пару, в которой один чересчур яркий, сильный и активный, другой перестает проявлять свою силу. В других условиях или с другим человеком муж-подкаблучник мог бы проявлять себя совершенно иначе. Если женщина «давит», значит, она по-настоящему не любит своего мужчину, а больше любит себя. В таких семьях проблема мужского алкоголизма — обычное явление.
Ну что же ты, мама...
Психотерапевты обратили внимание на то, что женщины, страдающие психосоматическим бесплодием (т.е. когда причины бесплодия лежат не столько в области физиологии, а в психической и психологической сферах), в большинстве случаев испытывают чувство ненависти, неприязни, осуждения к собственной матери. Подсознательно происходит перенос этой враждебности на саму себя (потому что дочь подсознательно все равно воспринимает себя как продолжение своей мамы). А затем, автоматически, происходит перенос своей агрессии на своих будущих детей (как на продолжение себя) + возникает страх, что история повторится, и она сама будет ненавистна собственным детям.
Повторим, все это происходит на уровне подсознания, а внешне проявляется как бесплодие, подавленность, склонность к депрессии, гневливость, страхи. У женщин с такой неосознанной враждебностью, блокада зачатия является защитой от возникновения послеродовых психозов, которые часто сопровождаются необоснованной ненавистью к ребенку (в те моменты, когда он плачет, например).
Секс — удовольствие или...
Отношение к сексу также может быть причиной «блокады». Мужчина и женщина, достойные во многих отношениях, могут относиться к интимной близости довольно примитивно, вступая в половые отношения только для получения удовольствия. Природа не создавала половые органы именно для удовольствий, их основное предназначение — продолжение рода. Мы сейчас живем в обществе, в котором серьезно искажено отношение к этой сфере, поэтому и заболеваний полового характера великое множество, и проблема бесплодия очень актуальна. Многие сейчас не любят, а ПРОСТО ЗАНИМАЮТСЯ СЕКСОМ. Секс становится целью. Тогда как он (Природа так придумала) — средство... Поэтому и психологический климат «занятия любовью» без любви; близости физической, без близости духовной негативно отражается на таких «физических» материях, как зачатие ребенка.
Эгоизм по отношению к будущему ребенку
Ребенок не является собственностью родителей. Это душа, которую Бог посылает родителям на время. Для того чтобы те позаботились о ней, подготовили к тому моменту, когда ребенок должен начать жить самостоятельно, выполнять собственное жизненное предназначение. Ребенок не должен стать средством для самоутверждения мамы. Задайте себе вопрос «Почему я хочу иметь ребенка?» — и ответьте на него честно. Тогда вы сможете лучше понять мотивы, которые Вами движут в желании родить малыша Варианты ответов:
1. Потому что у «всех подруг есть дети».
2. Потому что я не смогу считать себя полноценным человеком, если не рожу.
3. Потому что ребенок должен осуществить мои нереализованные планы и мечты?
4. Потому, что я хочу привести высокую гармоничную душу на землю.
Если ваш честный (ну зачем себе-то врать?) ответ располагается в первых трех пунктах — это может быть серьезным препятствием для зачатия малыша. Душа будущего ребенка заведомо не хочет приходить в семью, где ее будут использовать для удовлетворения своих корыстных целей, даже если они серьезнейшим образом завуалированы.
Может, действительно Господь не наказывает бездетную пару, но заставляет задуматься? Может — повременить с врачами? И в своей душе разобраться — для начала?
Психосоматика атеросклероза
Атеросклероз является одним из самых частых заболеваний современного человечества. Он поражает в основном пожилых людей, но не всегда является отличительным признаком старости. В последнее время атеросклероз часто можно встретить у лиц молодого возраста, и с годами у этих людей он только усиливается.
Невзирая на возраст, у людей, страдающих атеросклерозом, есть много общего. Особенно в состоянии души, в эмоциональном статусе.
Любовь и кролики
В начале 70-х годов проводились опыты на кроликах: их специально кормили чрезмерно жирной, высокохолестериновой пищей, для того чтобы исследовать процесс развития атеросклероза, вызванного неправильным питанием. Как и ожидалось, у кроликов значительно повышалось содержание холестерина в крови, а затем развивались характерные поражения артериальных сосудов, вызванные отложением холестерина. Но... обнаружилось одно исключение: у некоторой части экспериментальных животных было отмечено на 60 процентов меньшее повреждение сосудов, чем у остальных.
Причина была обнаружена. Выяснилось, что молодой ассистент, недавний выпускник, которому был поручен уход за этой группой кроликов, обычно перед тем, как кормить животных, вынимал их из клеток, гладил, ласково трепал за уши. Этого оказалось достаточно, чтобы в большой степени нейтрализовать разрушительное действие нездоровой, неестественной диеты. Доктор, описавший этот случай в книге «Пространство, время и медицина» (1982), так комментирует его: «Прикосновение, поглаживание, ласковая речь послужили смягчающим фактором в развитии заболевания, от которого, вероятно, многим из нас суждено когда-нибудь умереть — атеросклероза».
Говоря другими словами, защитой от смертельных доз холестерина послужила... любовь.
Любовь материальна
Это явно противоречит весьма популярному в сегодняшней медицине воззрению, согласно которому с болезнью, поражающей организм на уровне молекул, бороться следует также на молекулярном уровне. Но любовь — явление отнюдь не молекулярного порядка, хотя... — как посмотреть! Вот, например, страх (состояние сознания) органически выражается выбросом адреналина (гормона стресса). Если бы не вырабатывался адреналин, страх не вызывал бы никаких реакций в поведении. А так все телесные реакции, связанные со страхом (учащенное сердцебиение, напряжение мышц), обусловлены химическими сигналами, поступающими из мозга.
Или еще один пример. В начале 1970-х годов израильские медики, проведя обследование 10 тысяч человек, страдавших сердечно-сосудистыми заболеваниями, установили следующее:
1. заболевают преимущественно те, кто живет в состоянии тревоги и подвержен стрессам;
2. при прочих равных условиях те из пациентов — мужчин, у кого благополучная семейная жизнь, обнаружили вдвое меньшую заболеваемость, в частности стенокардией, чем те, кто указывал на недостаток любви и тепла в семье;
3. часто заболевали и недавно овдовевшие мужчины, то есть опять-таки те, кто лишен был любви и поддержки.
Это подводит нас к очень важной мысли: не сетовать на внешние обстоятельства, а обратить самое пристальное внимание на свое «я» и поискать источники болезни в самих себе...
Но кроме поиска первопричины заболевания необходимо еще и действовать, причем незамедлительно.
Схема самопомощи при атеросклерозе
— Избавиться от вредных привычек.
— Отрегулировать питание: основной упор делать на овощи, фрукты. Исключить из рациона чай и кофе, уменьшить потребление сахара и соли.
— Мясо есть не более 3-х раз в неделю. Основной упор делать на рыбные блюда.
— Раз в неделю устраивать «голодные» дни на воде.
— По-возможности соблюдать посты.
— Давать себе ежедневную физическую нагрузку, такую как ходьба, танцы, плавание в бассейне.
Придерживаясь всего вышеперечисленного, не забудьте, что лучшим целителем Вашего недуга будет Любовь. Не только Ваша к кому-то, но в первую очередь к самому себе.
Психосоматика астмы

Бронхиальная астма является самым известным психосоматическим заболеванием. В механизме возникновения этого заболевания реакция нервной системы играет важную роль. А эмоциональный конфликт зачастую является пусковым механизмом очередного обострения или даже возникновения астматического статуса.
«Психосоматическое расстройство» — это состояние, при котором душевные переживания и последствия стрессовых реакций выливаются не в психическое заболевание, а маскируются под болезни внутренних органов.
Наличие только эмоциональных факторов вряд ли сами по себе могут создать необходимые условия для развития болезни, но у человека, предрасположенного к ней, они могут привести в действие астматический процесс. То есть, провоцируя дальнейшее снижение иммунного статуса, эти факторы приводят к выработке веществ, которые в свою очередь и участвуют в механизме развития астмы. Все люди рождаются с предрасположенностью к тем или иным заболеваниям. Это уже наследственный фактор, который несет информацию о болезнях ваших предков не только первой родовой линии. У кого-то слабое место — легкие, у кого-то — сердце, желудок и т. д. И со временем либо накопление стрессов, либо какой-то резкий толчок (горе, конфликт или даже бурная радость) дают прорыв в «слабом звене», и человек заболевает.
Естественно, предрасположенность не является гарантией возникновения заболевания. Если ваша реакция и ваше восприятия конфликтной ситуации или сложных жизненных обстоятельств будут направлены не внутрь себя, то это позволит снизить риск возникновения патологического состояния. Но, как говорится, предупрежден, значит, вооружен. Возможно, в психологическом портрете астматика вы найдете свои черты.
Психологический портрет астматика
Астматические состояния говорят о серьезных, внутренних обидах, а возникновение заболевания в детском возрасте говорит о переносе обиды с одного человека на другого. Например, перенос обиды с мужа на ребенка, с дочери на внучку. Внутренний конфликт начинается тогда, когда человек понимает, что кто-то не оправдал его ожиданий. При этом один может дать возможность близкому человеку быть «всего лишь человеком», то есть ошибаться, принимать «неправильные» решения, а другой — будет требовать от других соответствия своему идеалу и, соответственно, будет подгонять себя под какой-то идеал. Это была прелюдия к портрету астматика, а теперь сам портрет.
— Вечно сомневающаяся натура, скрупулезно переваривающая различные обстоятельства. Большая склонность к самокопанию.
— Нервный и капризный человек. Не умеет сбрасывать стресс, загоняет его вглубь, что и провоцирует приступы одышки и удушья.
— Не умеет общаться и решать конфликтные ситуации. Внешне принимает точку зрения других, а внутри придерживается совершенно другого мнения.
— Не умеет открыто высказать свою точку зрения, копит обиду, что служит причиной возникновения внутреннего конфликта.
— Очень раним, не умеет прощать.
— В глубине души считает себя истиной в последней инстанции, а свою точку зрения — единственно правильной.
— Хочет, чтобы все было так, как он желает, а когда это не получается, привлекает к себе внимание астматическим «свистом». Астма также является хорошим оправданием того, что он не так силен, как ему хотелось бы.
Картина не утешительная, но какой-то выход из сложившейся ситуации, кроме бесчисленного поглощения гормонов, должен быть? Естественно. Во-первых, пересмотр отношения к себе и другим, к своим мыслям и чувствам, поскольку именно они являются пищей нашей души. Во-вторых, необходимо позаботиться и о телесной пище, придерживаясь специальной диеты.
Диета при астме
Категорически запрещены все слизеобразующие продукты: термофильные дрожжи, все молочные и молокосодержащие продукты, рыба, яйца, а также смешивание белковой пищи и крахмалсодержащих продуктов. Придерживаясь диеты и посещая сеансы психоанализа, есть огромный шанс избавиться от астмы навсегда, но это делают единицы. Не потому, что неэффективно, а потому жить с астмой им выгоднее...
Психосоматика желчнокаменной болезни

Желчнокаменная болезнь — заболевание, обусловленное появлением камней в желчном пузыре. Осложнения желчнокаменной болезни обусловлены либо присоединением инфекции (острый холецистит), либо миграцией (движением) камней (развитие холедохолитказа, механической желтухи), либо сочетанием этих двух моментов (острый холецистит при закупорке желчных путей, холангит).
Желчнокаменная болезнь передается по наследству и имеет четкую половую градацию. У женщин она встречается в разы чаще, чем у мужчин. Это заболевание является четким показанием к операции. Казалось бы, ничего страшного. Сейчас операцию по удалению желчного пузыря проводят лапароскопически, не травматично, качество жизни человека без желчного пузыря практически ничем не отличается от качества жизни остальных людей. Но... Пузырь удаляют, а тенденция к камнеобразованию остается.
Например, после оперативного вмешательства на желчном пузыре, очень часто (по данным разных авторов до 50-60% случаев), некоторое время спустя, снова обнаруживаются камни. При этом если желчный пузырь уже удален, то они локализуются в протоках печени.
А не проще ли избавиться от своих внутренних проблем и противоречий, тем самым облегчить свой каменный груз и прекратить передачу данного заболевания своим последующим поколениям? Каким образом — разберем позднее, а для начала необходимо выяснить, чем человек с ЖКБ отличается от остальных, в чем его особенности.
Особенности человека, страдающего желчнокаменной болезнью:
— Это желчный человек, то есть злобный и язвительный, острый на язык.
— Это достаточно властолюбивая личность, все у него в той или иной степени находятся в подчинении.
— Это человек очень обидчивый, причем по различным пустякам, холящий, лелеющий и даже смакующий свою обиду.
— Это очень гневливый человек, в гневе он страшен и заводится с полуоборота.
— Этому человеку присуща раздражительность, его может взбесить любая мелочь, чей-то взгляд, насмешка.
— Это человек, который все принимает близко к сердцу и любые ситуации проецирует на себя.
Чтобы навсегда избавиться от камней в желчном пузыре, надо начинать с себя
— С прощения обид. Причем, своих обид и себя самого, а не того, кто обидел. Потому что зачастую обидевший вас часто даже не понимает, что он чем-то вас зацепил, и уж тем более не хотел этого делать. А вы уже включились в процесс («Мужик на барина 3 года дулся, а барин и не знал», — говорит народ о такой ситуации). Поэтому прощать надо не обидевшего, а себя за то, что впустили обиду, приняли ее и сроднились с ней.
— Надо учиться контролировать свой гнев, свою раздражительность. Всем известный счет до десяти является очень продуктивным способом.
— Если вас обидели, отпустите обиду в свободное плавание, перестаньте ее прокручивать в голове, «пережевывать» подробности возникновения ситуации.
— Надо научиться контролировать свое желание властвовать. Поразмышляйте о том, что другой человек тоже личность, тоже что-то знает и умеет. А вы всегда и во всем правой быть не можете.
— Надо давать право на ошибку не только другому, но и себе. И не казнить себя за малейшую неудачу, а делать выводы.
Особенностью, присущей всем людям, страдающим желчнокаменной болезнью, является непродуктивность. Не во всем, конечно. Но подходить продуктивно к конфликтным ситуациям они точно не умеют. Для них важна не суть конфликта и причины его возникновения, а конфликт ради подтверждения своей правоты и исключительности. Такие люди не могут себе позволить выйти из конфликта проигравшими, и, конечно же, правда должна быть только на их стороне.
Желчнокаменная болезнь — одна из немногих патологий, которая дает возможность докопаться до глубоких корней своего не только физического, но и душевного заболевания. А работа над ним приведет не только к укреплению здоровья, духовному росту, но и поможет изменить жизнь.
Психосоматика язвенной болезни
Первый вопрос, который психолог задает клиенту с язвой желудка: «Что в Вашей жизни Вы не можете переварить?» Психодинамическое направление смотрит на психосоматику весьма прямо: каждая болезнь является метафорическим отображением того или иного конфликта. Если болит желудок — человек кого-то или что-то в своей жизни не переваривает. Как и многие другие психосоматические болезни, язвенная болезнь начинается с тревоги. Именно она включает процессы излишнего потребления пищи, которая ведет к повышению кислотности желудочного сока. Затем идет переход от тревоги к гневу (повышается концентрация желудочного сока и осуществляется антиперистальтика — рефлюкс).
Желудок относится к важнейшим внутренним органам. Без него, так же как и без сердца, человек не может жить. Он располагается между тонкой кишкой и пищеводом. Функция желудка: с помощью желудочного сока трансформировать всю твердую пищу в жидкую, осуществляя тем самым важнейший этап в процессе пищеварения.
Кроме того, у таких пациентов, как правило, существует проблема принятия. Принятия себя, других людей, событий. Часто, в процессе беседы, выясняется: то, что лежит за рамками симпатии больного, не просто безразлично ему, а часто вызывает гнев, злость и страх. Общий уровень отрицательного отношения к миру у таких людей очень высок. Люди, страдающие от болезней желудка, в частности язвы, — категоричные консерваторы. Они до последнего сопротивляются нововведениям. Вот почему рак желудка в последнее время так часто стал поражать пожилых людей — слишком быстро стали происходить изменения в мире. Но нельзя умолчать о других чертах характера «язвенника».
Психологический портрет «язвенника»
1. Страх. Твердая уверенность в собственной ущербности. Человек боится, что недостаточно хорош для своих родителей, учителей, начальников и т.д. И не может «переварить» то, что он из себя в действительности представляет.
2. Отсутствие собственного достоинства. Человек старается угодить другим. При этом у него атрофировано чувство собственного достоинства.
3. Почти у всех страдающих язвой пациентов существует глубокий внутренний конфликт между стремлением к самостоятельности, которую они высоко ценят, и заложенной с детских лет потребностью в защите, поддержке и опеке.
4. Это люди, пытающиеся доказать всем свою нужность и незаменимость.
5. Человек часто испытывает зависть, стыдится этого чувства и подавляет ее в зародыше.
6. Люди с язвенной болезнью отличаются тревожностью, раздражительностью, повышенной исполнительностью и обостренным чувством долга. Им свойственна пониженная самооценка, сопровождающаяся чрезмерной ранимостью, стеснительностью, обидчивостью, неуверенностью в себе и вместе с этим повышенная требовательность к себе, мнительность.
Замечено, что эти люди стремятся сделать значительно больше, чем реально могут. Для них типична тенденция к активному преодолению трудностей в сочетании с сильной внутренней тревогой.
1. Ипохондрия.
2. Раздражение, возмущение и одновременно беспомощность от попыток изменить себя, подстроив под чьи-то ожидания.
3. Язвой желудка чаще заболевают гиперответственные люди, те, что берут на себя слишком много, но не видят реальной отдачи от своих стараний.
А вот язву двенадцатиперстной кишки зарабатывают импульсивные любители острых ощущений. Еще эту болезнь связывают с неприемлемой для самовосприятия потребностью в защите и покровительстве. У таких людей сильно развито чувство страха. Они буквально перенасыщены им к абсолютно разным вещам. Это вызывает чувство неуважения к самому себе. Особенно ярко это проявляется у мужчин. Получается порочный круг: боюсь, а потом ругаю себя за это. На что это похоже? Правильно. На самоедство. А язва — это не что иное, как дыра, разрушение ткани.
Поэтому хороший способ излечиться от «язвенных» проблем — научиться любить себя и других людей, научиться доверять другим людям, научиться уважать себя. Проведите собственное расследование и убедитесь в том, что уважающие себя люди редко страдают от проблем с желудком.
Психосоматика лишнего веса

Сколько раз вы пробовали похудеть? Много? И как успехи? Никак? Отлично! Так и должно быть! Почему же мы либо не худеем, сидя на диетах, либо вес с настойчивостью, достойной лучшего применения, возвращается вновь и вновь? Все дело в том, что организм таким образом реагирует на наши эмоциональные и ментальные состояния. Лишний вес — это защита, блокировка, кладезь лени и негатива. Поэтому, хоть и считается, что толстяки добрее, спокойнее, уравновешеннее и позитивнее, если копнуть глубже, можно попасть в болото негатива и обид, глупых установок «на неудачу» и психологических блоков. Причем большая часть этого «болота» — наших собственных рук дело. То есть не рук, а неадекватной реакции на проявления внешнего мира. Поэтому избавление от лишнего веса может быть эффективно, если, попутно, избавляться и от «мусора» в голове, и в душе.
Итак, давайте разберемся, «откуда ноги растут» у нашего лишнего веса.
Откуда что берется?
Парадоксальная, на первый взгляд, ситуация. Девушка, окончив школу, уезжает учиться в другой город. Общежитие, питание в столовке, вечное отсутствие денег... Казалось бы — тут уж никак не растолстеешь. Ан нет, стрелка весов неуклонно ползет вправо. Отчего? Да просто ее организм переживает жуткий стресс ухода из родительского дома. И — защищается всеми доступными ему способами. Среди которых «наращивание массы» играет далеко не последнюю роль. А вес растет потому, что человек начинает больше есть. А ест он в этой ситуации потому, что еда — это удовольствие, поощрение, защита. Тот же механизм срабатывает и при утрате объекта любви, разлука с любимым человеком и т.д. Поводом к повышению аппетита, а также запуску механизма «накопления впрок», могут служить общая подавленность, гнев, страх перед одиночеством и чувство пустоты.
Вот некоторые из таких ситуаций:
— Сочетание опасности и бурной деятельности, требующие бодрствования и повышенного напряжения (например подготовка к экзаменам, военные действия);
— Страх перед лицами противоположного пола. Лишний вес тут играет роль «буфера» — я толстая, ко мне всё равно никто не подойдет. А если я буду стройной, то могут подойти и обидеть;
Ну и так далее, и тому подобное...
Во всех этих «выявляющих ситуациях» еда имеет значение замещающего удовлетворения. Она служит для укрепления связей, безопасности, ослабляет боль, чувство утраты, разочарования, как у ребенка, который с детства запомнил, что при боли, болезни или потерях ему давали сладости для утешения.
Как мы едим?
Прием пищи у полных людей происходит импульсивно, в ситуациях напряжённости и конфликтов. Хотя большинство могут сказать о себе: «На самом деле я ем немного, меньше, чем другие!» Они не лгут, когда говорят это. Настроение у них часто ассоциируется с элементарным желанием что-либо съесть и часто приводит к автоматическому, непроизвольному поглощению пищи. Соизмеряя количество пищи с внутренней субъективной потребностью (аппетитом), а не с физической потребностью в калориях (голодом), они всегда считают, что приняли её мало. В связи с этим возникла концепция, согласно которой при избыточном весе отсутствует чувство насыщения при еде. А это является одним из ведущих факторов появления избыточного веса. Итак, проблема на лицо, т.е. на весах. Осталось найти виноватых.
Кто виноват?
1. Все причины кроются в нашем детстве. Мамы перекармливают детей, боясь, что ребенок останется голодным. Пресловутое: «Ложечка за маму, ложечка за папу» знакомо всем.
2. Еще одна мамина ошибка — гиперопека. Подросший ребенок просто не умеет решать свои проблемы самостоятельно. Не может найти гармонии с окружающим миром. Соответственно, при возникновении любой проблемы он испытывает дискомфорт, конфликт, стресс. Самый простой способ «вернуться в детство», почувствовать заботу мамы — это наградить себя чем-то сладким. Или — просто поесть.
3. Человеческая лень тоже одна из причин ожирения. Не только лень, но и отсутствие желания менять что-либо.
4. Страх перед жизнью и нежелание взрослеть, нежелание принимать ответственность за свою жизнь на себя отслеживается у большинства, страдающих ожирением.
5. Фраза «Как тебе не стыдно?» — одна из самых больших психологических травм. Стыд начинает компенсироваться лишним весом, своего рода щитом от стыда, «домиком» куда можно спрятаться.
Ладно, виноватых, вроде, нашли, а делать-то что?
Что делать?
1. Снимать стресс всеми возможными способами, кроме похода к холодильнику. Йога, танцы, прыжки с парашютом, секс, общение с друзьями и т. д. — правильные способы включить позитив.
2. Работать со своими мыслями. Фиксировать каждый порыв поесть вопросом «Зачем? Я действительно голодна, или мне просто скучно и грустно?»
3. Самое главное разобраться со своими установками, которые укоренились в сознании. Честно признаться себе в том, что «чемодан без ручки» в виде 30 лишних килограмм, который тащили годами, уже не нужен, он лишний!
4. Любить себя. Вот так просто и сложно одновременно. К сожалению, мы себя не любим. И балуем крайне редко. И, в основном, «баловство» заключается в поглощении тортов/пирожных/бутербродов/котлет. К сожалению, удовольствие, получаемое таким образом, очень кратковременно. Долговременно лишь ношение на боках и животе груза в виде отложившегося жира. Поэтому — любить и баловать себя — шоппингом, общением с дорогими людьми, умными разговорами, красивым маникюром — это хороший способ пореже засовывать в рот всякий съедобный мусор.
5. Ну и принципов рационального питания и разумной физической нагрузки никто не отменял, конечно!
Психосоматика заболеваний щитовидной железы
На сегодняшний день заболевания щитовидной железы являются одними из самых распространенных в мире, наряду с болезнями сердечно-сосудистой системы. Особо выделяется на этом фоне проблема гипотиреоза, который является одной из наиболее часто встречающихся патологий щитовидной железы.
Официальная медицина заболевания щитовидной железы подразделяет на:
— гипотиреоз
— тиреотоксикоз
— аутоиммунный тиреоидит
— диффузный токсический зоб
Течение заболеваний разное, проявления отличаются, а психологические причины, запускающие механизм возникновения заболевания, одинаковые. Так же как одинаково место локализации — щитовидная железа.
По данным статистики, нарушениям функции щитовидной железы наиболее подвержены женщины и лишь незначительная часть мужчин. Почему? Традиционная медицина выдвигает на этот счет массу гипотез, но к единому мнению медики пока так и не пришли.
Попытаемся найти ответы в науках, сопряженных с медициной.
Итак, с точки зрения Аюрведы, щитовидная железа преимущественно поражается у женщин, потому что их основной задачей является гармонизация себя, своего мужа, своих детей и окружающего пространства.
Только женщина может совершенным образом создать гармонию в интерьере своей квартиры, дома или места работы. Она может научить хорошим манерам поведения своих детей и постоянно независимо от жизненных испытаний поддерживать душевное равновесие своего супруга. Здоровое питание и образ жизни членов семьи во многом зависит от женщины. Она своим примером и поведением должна вдохновлять своих близких на духовное развитие. Мир, внутренняя и внешняя чистота, порядок и равновесие создаются женщиной.
В настоящее время очень немногие женщины хотя бы пытаются, сознательно или интуитивно, это делать. В борьбе за так называемое «равенство» между мужчинами и женщинами, в стремлении к эмансипации они забыли свое главное предназначение. Таким образом, согласно Аюрведе, если женщина игнорирует свое основное предназначение, или наследует подобный стереотип поведения от своих предков, у нее возникают все условия для развития той или иной патологии щитовидной железы.
Психология, определила основные эмоциональные проявления и установки, являющиеся почвой для развития этих процессов:
— Унижение: «Мне никогда не удается делать то, что я хочу. Когда же придет мой черед?»
— Ненависть к навязанному в жизни. Жертва. Ощущение исковерканной жизни. Несостоявшаяся личность.
— Опускаются руки. Чувство безнадежности, застоя.
— Гнев за игнорирование вашей личности.
— Жизнь в постоянной спешке, в неестественном для вас темпе.
Также у людей с тиреотоксикозом, в процессе работы с психоаналитиком, обнаруживается глубинный страх смерти. Очень часто у таких больных в раннем возрасте имела место психологическая травма, например потеря любимого человека, от которого они зависели. После они пытались компенсировать зависимость попытками раннего взросления, например попытками опекать кого-либо, вместо того чтобы самим оставаться в зависимом положении. Поэтому у людей, стремящихся к скорейшему достижению зрелости, страдает орган, выделяющий секрет, ускоряющий обмен веществ.
Кроме этого, был создан обобщенный портрет страдающего заболеваниями щитовидной железы:
— Повышенная ранимость
— Чувствительность
— Мягкосердечие
— Способность к переживаниям по мелочам, выраженность эмоционального реагирования
— Быстрая «отходчивость»
— Высокий уровень тревожности
Эти личностные особенности, внутренние установки и стереотипы играют роль психологических факторов в развитии диффузного токсического зоба и других заболеваний щитовидной железы.
Поэтому в процессе коррекции заболеваний щитовидной железы так важно учесть психологические аспекты личности пациента, помочь справиться с подсознательными страхами.
Постабортный синдром (ПАС)

...Второй жертвой аборта является женщина, но кто воспринимает серьезно ее боль? Едва ли кто-то даже задумывается над этим...
Профессор гинекологии Б. Натансон
К женщине, сделавшей аборт, отношение неоднозначное, как правило — негативное. Мало кто идет на аборт с положительными эмоциями — и молоденькая девушка, «залетевшая» в 15 лет, и взрослая женщина, забеременевшая в 40... У всех свои обстоятельства, кому-то негде жить, кому-то надо работать-работать-работать... У кого-то муж пьяница. В общем, каждая решает для себя, что «так будет лучше».
И даже если аборт сделан в хорошей клинике, риск возникновения бесплодия сведен к минимуму, воспалительных заболеваний удалось избежать — ни одной женщине не удалось миновать психологических последствий аборта, именуемых постабортным синдромом (ПАС). Это бомба замедленного действия, поскольку никто не знает, когда же этот самый синдром проявится. Нет острого начала, температуры, боли, есть только необъяснимая тоска.
Что такое ПАС?
Этот синдром описан в медицине как комплекс многочисленных симптомов. Было обнаружено, что после аборта у женщин проявляются классические симптомы телесного, психосоматического, а также психического характера.
Причиной возникновения данного синдрома служит различное восприятие аборта сознанием и подсознанием. Сколько бы сознание ни убеждало себя в том, что там всего лишь кусочек плоти и скопление клеток, на подсознательном уровне все равно идет запись убийства. Убийства не только ребенка. Мы сейчас не будем обсуждать, что в этом момент чувствует ребенок. Да, ОН ИСПЫТЫВАЕТ БОЛЬ. Потому что нервная трубка (зачаток нервной системы) закладывается уже к 21 дню (конец 3-й недели), а аборт зачастую делается на 12-14...
Но сейчас мы говорим о женщине и о ее терзаниях. В подсознании женского рода стоит твердая установка на рождение детей, продолжение рода, на жизнь как данность. Поэтому женщины физически более выносливы и психологически устойчивы. После аборта в глубинных структурах мозга идет запись об убийстве не только ребенка, но и части себя. И сразу же запускается программа саморазрушения.
Проявлениями этой программы на психоэмоциональном уровне являются:
— Агрессия и самоагрессия;
— Тревога;
— Обида на себя, на других (врачей, мужчину, родственников);
— Депрессия из-за чувства потери;
— Суицидальные мысли;
— Нарушения в сфере сексуальности (фригидность, снижение либидо);
— Выраженное чувство вины.
К пусковым механизмам этой программы на физиологическом уровне относят:
— Резкое нарушение гормонального фона, которое в свою очередь запускает механизм образования миомы, мастопатии с возможным последующим перерождением в новообразование;
— Снижение иммунитета, которое, в свою очередь, приводит к развитию воспалительных заболеваний органов малого таза.
Психососматические проявления ПАС:
— Мигрень,
— ПМС,
— Миома,
— Рак молочной железы,
— Бесплодие,
— Аритмии,
— Желудочно-кишечные нарушения,
— Нарушения сна и кошмарные сновидения.
Это основные проявления, встречающиеся чаще всего. Но иногда женщина в течение многих лет страдает от неклассифицируемых симптомов и никто не может понять причину их возникновения.
Что же делать?
— Во-первых, принять факт свершившегося.
— Во- вторых, не осуждать себя за содеянное. Лучше сделать выводы и не совершать подобного в дальнейшем.
— Попросить прощения (пусть мысленно) у своих детей, мужа, родственников за то, что лишили их радости быть братьями, сестрами, дедушками, бабушками.
— Попросить прощения у ребеночка, который уже не сможет сделать вас счастливой.
— И самое главное простить себя. Не казнить, ругать, ненавидеть, а простить, за совершенное. Необходимо помнить, что самоуничижение хуже гордыни. Все мы люди, и способны ошибаться, но у каждого есть шанс исправить ошибку.
Исправить дальнейшим материнством.
Да, это непросто. Но возможно. Если есть желание стать мамой и избавиться от несуществующих заболеваний. Это сложная, серьезная и интересная работа над собой, которая принесет много открытий, даст возможность лучше узнать себя.
Аборт нельзя рожать. Где ставить запятую в этом предложении — решать только тебе. На чаше весов жизнь и смерть. Осталось только выбрать. Просто помни, что это очень значительное событие. Как после свадьбы женщина становится женой или после рождения ребенка — матерью, так после аборта она становится ...«другой», не такой, как прежде. И дальнейшая жизнь делится на «до» аборта и «после»...
Психосоматика мигрени

По данным Всемирной организации здравоохранения, в развитых странах две трети мужчин и 80% женщин страдают хроническими головными болями и мигренью. Последнюю называют болезнью современности. На самом деле этим недугом страдали еще в глубокой древности. Так, мигрень досаждала легендарной Нефертити. Тяжелой формой мигрени страдал Ницше (возможно, это и придало его философии мрачный оттенок). Даже Понтий Пилат в «Мастере и Маргарите» мучился от головных болей. И все-таки в прошлом мигренью страдали единицы. Сейчас она не дает жить миллионам.
Мигрень — хроническое заболевание нервной системы, которое характеризуется повторяющимися приступами тяжелой головной боли. Являясь чрезвычайно распространенным состоянием, мигрень вызывает выраженную дезадаптацию (нарушение работоспособности и адаптации к внешним проявлениям). Тяжелые мигренозные приступы являются причиной нетрудоспособности.
Обычно мигрень проявляется приступами сильной головной боли в одной половине головы. Часто мигрень сопровождается расстройствами зрения, рвотой и поносом. Подобные приступы могут быть очень продолжительными (до нескольких дней). Если понаблюдать за больным, страдающим от мигрени, то можно заметить, как он старается притушить все вокруг: свет, количество звуков, голосов, людей. Он хочет остаться один.
Что может вызвать приступ мигрени?
На самом деле — все что угодно. Важна лишь сила реакции, а не раздражитель. Нельзя сказать, что мигрень свойственна только людям определенного склада. Это будет неверно. Правильнее сказать — мигрень возникает при каких-то (возможно, всегда схожих) обстоятельствах. В обстоятельствах, от которых не застрахован ни один из нас. В обстоятельствах, в которых мы не позволяем себе быть самими собой. Это, пожалуй, наиболее полная характеристика фактора, провоцирующего мигрень. Фактор, провоцирующий мигрень, запускает механизм боли лишь тогда, когда имеет место глубинная причина данного заболевания.
Спровоцировать мигрень могут:
— Ненависть к принуждению. Сопротивление ходу жизни. Сексуальные страхи.
— Недооценка себя. Самокритика.
— Завышенные требования к себе, раздражение несовершенством жизни. Привычное состояние нервной системы — быть всегда на пределе своих возможностей.
— Сексуальные страхи. Состояние после аборта (мигрень является в том числе симптомом постабортного синдрома). нужна ссылка на статью Постабортный синдром.
— Враждебная завистливость.
— Неумение прощать никого, в особенности себя.
— Стремление избежать любых ошибок.
Большинство головных болей вызвано теми или иными мышечными спазмами. С точки зрения психологии, спазмы вызваны тем или иным насилием над своими эмоциями или желаниями, то есть они проявляются, когда мы подавляем свои чувства или желания. Человеку, страдающему от мигрени, очень важно осознать, что мир несовершенен. Все мы — несовершенны. И, самое главное — никто не требует от нас быть совершенными. Мы можем ошибаться, можем делать свой выбор. Нет ничего хуже, чем жить, выполняя социальный заказ, сделанный родителями, друзьями, мужем (женой). Таким образом, подавляется очень важная составляющая — творческое начало в человеке.
Не рассматривайте творчество только как удел писателей, художников и т.д. Все мы творим свою жизнь, и мы имеем право на авторство.
Главный вопрос — болеть или не болеть. Он напрямую связан с нашей любовью к себе, с чувством, что нас любят просто так, а не потому, что мы «особенные», с нашей способностью не терять контакта с собой, достаточной для того, чтобы мы могли жить не ради других людей, а ради самих себя.
Психосоматика ПМС

Природа женщины — это стихия, где человеческое сознание оказывается втиснуто в рамки жизненной сути. Каждый месяц у женщин наступают дни, когда внутренние противоречия достигают максимальной силы. Бывает так, что на несколько дней женщина буквально теряет саму себя, самые обычные вещи дают самую непредсказуемую реакцию.
В чем же дело?
Речь идет о предменструальном синдроме (ПМС) — комплексе нарушений, возникающих за 2-3 дня до менструации. Чаще всего ПМС проявляется ощущением напряженности и раздражительности, или, наоборот, вялости, подавленности, нерешительности, снижением работоспособности. Среди других симптомов — болезненность молочных желез, головная боль, запоры, отечность, потливость. Эти неприятные ощущения усугубляют нервозность. Обычно все эти симптомы проходят сразу после начала менструации.
Что касается причин ПМС, то, как это ни странно, к окончательным выводам ученые еще не пришли. Большинство склоняется к тому, что все дело в гормонах. Точнее, в том, что с 21-го по 28-й день менструального цикла уровень женских гормонов эстрогенов в крови резко падает. А потому в организме происходят очень существенные изменения. Впрочем, дополнительный прием эстрогенов в эти дни никакого эффекта не дает. А потому некоторые ученые считают причиной ПМС другие факторы. Действительно, снижение гормонов перед началом цикла — физиологический процесс, а ПМС возникает не у всех.
К другим факторам, провоцирующим проявления ПМС, психологическим, относят:
— Нежелание взрослеть. С началом менструации девочка превращается в девушку, соответственно, меняются ее взгляды на жизнь, установки. Поэтому ПМС можно рассматривать как некое подсознательное нежелание, страх вступления во взрослую жизнь.
— Описаны случаи, когда ПМС возникает после абортов. Ежемесячное кровотечение, как напоминание о совершенном, подсознательно возвращает женщину к этому моменту, который она хотела бы вычеркнуть из своей жизни.
— ПМС может служить отрицанием или протестом против женской природы и симптомы проявления говорят об этом. У некоторых женщин похожая симптоматика возникает перед половым актом.
Считается, что к ПМС наиболее предрасположены следующие группы женщин:
— Старше 30 лет;
— Недавно родившие детей (многие именно в этот период впервые замечают у себя симптомы ПМС);
— Многократно беременевшие (более половины всех страдающих от ПМС были беременны более одного раза, с учетом абортов и выкидышей);
— Перенесшие частичное или полное удаление матки (в этом случае ПМС обусловлен гормональными сдвигами);
Некоторые специалисты полагают, что существует наследственная предрасположенность к ПМС. Это тоже легко объяснимо с психологической точки зрения. Мама предает дочке свою модель поведения, свое видение мира.
Пути решения проблемы ПМС
Самое главное — пересмотреть свои взгляды по отношению к себе и к жизни. Уделять как можно больше времени своей женской сути — баловать, любить себя, не ругать свое отражение в зеркале (ты толстая, ты неудачница и т.д.) В дни ПМС больше отдыхать, не перегружать себя работой, пораньше ложиться спать, радовать себя общением с друзьями, любимыми занятиями. Расслабляться, например при помощи ароматерапии и т.д. (нужна ссылка на материал Релаксом по стрессу) Можно использовать эфирные масла иланг-иланга или лаванды.
Хорошими помощниками могут стать травяные чаи с добавлением мелиссы и мяты. Раздражительность уменьшает настой из листьев валерианы, с добавлением ромашки. Стоит пересмотреть свое отношение к этим лекарственным растениям и превратить их «прием» просто в хорошее чаепитие. Сейчас это легко, т.к. производители предлагают удобные упаковки «в пакетиках», поэтому их можно заваривать и дома, и на работе. Включать в рацион продукты, потенциально полезные для профилактики ПМС: зелень, печень, бобовые, орехи, хлеб с цельными зернами (источники витаминов группы В); каши, соевые бобы, бананы, зеленый перец (витамин В6), пророщенные зерна, подсолнечное масло, капуста брокколи (витамин Е), шпинат, кабачки, семечки (магний), а также сельдерей, капусту, ревень (источники фитоэстерола, растительного гормона, смягчающего негативное воздействие прогестерона). В общем, главное, что поможет избавиться от ПМС, — это принять свою природу. Да, ты женщина. И это прекрасно! Хотя бы потому, что тебе не приходится каждый день бриться.
Психосоматика вагинизма

Вагинизм — это сильное напряжение (спазм) мышц влагалища и тазового дна, которое может затруднять или делать невозможным половой акт. Вагинизм может проявляться просто в виде болей при половом акте, а может создать препятствие введению или движению полового члена во влагалище, вплоть до полной невозможности совершить половой акт.
Частота этой патологии невелика, примерно этим страдают от 3 до 4% молодых женщин. Расстройство может появиться в любом возрасте, в основном до 25 лет, и вследствие различных причин. Различают вагинизм с коитофобией (боязнь полового акта) и вагинизмоподобным расстройством (состояние, напоминающее вагинизм, но развившееся непосредственно после психологической травмы).
Степень вагинизма может быть разной, вплоть до полного закрытия входа во влагалище и невозможности провести гинекологическое обследование. Часть женщин, страдающих вагинизмом, способны к сексуальному возбуждению и получению сексуального удовлетворения, но без полового сношения. Лишь желание иметь детей заставляет таких женщин обратиться за помощью к врачу.
В норме, во время сексуального возбуждения, тело женщины само создает оптимальные условия для введения полового члена: мышцы дна таза и влагалища расслабляются, выделяется смазывающий секрет, к половым губам приливает кровь, губы несколько увеличиваются в размерах, раскрываются и становятся более мягкими. Все это происходит по команде особых нервных центров, расположенных в головном и спинном мозге. В случае вагинизма мозг женщины дает ошибочные команды половым органам. В результате возможно следующее:
— Недостаточное расслабление или спазм мышц влагалища и таза.
— Дефицит выработки смазывающей жидкости.
— Недостаточное набухание половых губ.
— Боль и неприятные (как минимум) переживания — вершина всех симптомов.
— Эти ошибочные команды мозга невозможно контролировать сознательно, так же, как, например, работу желудка или сердца.
Возникновение этих симптомов может провоцироваться глубокими психологическими проблемами. Например, страхом перед половым актом с детства (девочка была свидетелем эротических сцен или изнасилования), страхом лишиться девственности; воспоминанием о резкой боли и грубости со стороны партнера при первом половом акте; подсознательным желанием отомстить, который проявляется так называемым «женским кастрационным комплексом» (как кричала обиженная на мужа Надюха из к/ф «Любовь и голуби»: «Органы движения они лечили! Поотрубать бы вам эти органы!!!»
К приступам вагинизма может приводить и чрезмерное романтизирование интимных отношений. Девушке представляется, что в них много возвышенного и духовного, и нет места телу. Секс кажется аморальным. Ведь он связан с неодобрением со стороны значимых людей (родителей, бабушек, дедушек). Секс — непристойное и унизительное занятие. Возбуждение, сексуальные позы кажутся постыдными. В подсознании заложены установки: этого делать нельзя, это нехорошо, поэтому нужно сделать все, чтобы этого избежать. Некоторые женщины, страдающие вагинизмом, подсознательно считают свое влагалище неприкосновенным внутренним органом, вторжение в который расценивается как агрессия по отношению ко всему организму. Еще один фактор, создающий благоприятную почву для вагинизма, — это боязнь забеременеть. Или страх повторного аборта.
Поэтому лечить вагинизм необходимо комплексно. Выявить психотравмирующие факторы поможет психолог, а гинеколог посоветует «свои» способы снятия мышечного спазма. Например, такой комплекс упражнений, направленный на овладение контролем над своими генитальными мышцами.
— Потужиться (как в туалете), затем расслабиться, затем втянуть в себя влагалище (одновременно сокращая мышцу заднего прохода и круговую мышцу влагалища). Это упражнение улучшает кровоснабжение половых органов женщины, улучшает чувствительность, вызывает сексуальное возбуждение и в дальнейшем углубляет чувство оргазма и ощущения партнера.
— Ввести во влагалище палец и попытаться делать им разнообразные движения: двигать из стороны в сторону, вращать, сгибать и т.д. Врачи считают, что это очень важное упражнение, и если пациентка научилась его выполнять, переборола страх, успех гарантирован.
— Для этого упражнения потребуется любящий и терпеливый муж. Потому что это будет попытка введения пениса во влагалище в позе наездницы. Чувствуя себя, свое тело, женщина может легко принимать такие позы, в которых введение осуществляется по оси влагалища, а пенис не упирается в стенки. Естественно, проделывать это надо после предварительных сексуальных ласк и успеха в тренировках, описанных выше.
Работая над собой и своим состоянием, наилучших результатов можно добиться при поддержке своего супруга. Самое главное, чтобы партнер понимал свою половинку и ни в коем случае не расценивал эту проблему как женский каприз. Ведь женщина в большинстве случаев и рада бы познать все радости секса без каких бы то ни было проблем, но не получается... Справиться с такими затруднениями в одиночку очень сложно. А вот вдвоем эта проблема, как и многие другие, решается куда легче.
Психосоматика миомы
Фибромиома матки является одной из самых распространенных доброкачественных новообразований у женщин. Частота встречаемости поразительно высока — каждая четвертая женщина старше 30 лет и каждая третья женщина предклимактеричесого возраста имеет данную патологию. Размеры и вес новообразования могут варьировать от нескольких граммов до нескольких килограммов. К причинам развития фибромиомы относят, прежде всего, стимулирующее влияние гормонального фона на миометрий. Определенную роль в возникновении и развитии миомы матки играют нарушения в системе гипоталамус — гипофиз — яичники — матка. Лечение фибромиомы преимущественно хирургическое, при быстром росте опухоли нередки радикальные операции, в ходе которых матка удаляется, лишая женщину возможности к деторождению.
Далее мы рассмотрим психосоматические причины возникновения опухоли матки. Ребенок рождается и, в зависимости от пола, получает свою «программу». Мальчики — мужскую, девочки — женскую. Природное предназначение женщины — это семья, материнство, домашний очаг. Отклонение от программы или ее «неисполнение приводит к нарушению гормонального фона и, как следствие, развитию гормонозависимых опухолей. Так, аборт — это «сбой» программы деторождения. Карьера — «сбой» программы создания и поддержания в «рабочем» состоянии домашнего очага. И наоборот, полная отдача всей себя воспитанию детей и ...мужа (ведь своего мужчину женщина, зачастую вынуждена «растить», поддерживать и направлять не меньше, чем детей), полное погружение в дела близких и наплевательское отношение к себе — это «сбой» программы гармонизации окружающего пространства, которая также заложена в женщине с рождения. Умение прощать это тоже неотъемлемый «атрибут» женщины. А накопленные невысказанные обиды, как говорят врачи, «вылезают у кого боком, у кого ...раком». Раком молочной железы, раком матки (это злокачественные гормонозависимые опухоли) или, в лучшем случае, доброкачественными заболеваниями, такими как миома.
В общем, опухоли появляются там, где нет равновесия. Карьерой вполне можно заниматься тогда, когда большая часть женской программы (деторождение, создание очага) реализована. А если ждать некогда, нужно просто научиться расставлять приоритеты. И на первом месте у женщины всегда будет семья. Также развитие новообразований связано с такими эмоциями и состояниями, как:
— длительное «вынашивание» обиды и невозможность простить обидчика. Постоянное возвращение к воспоминаниям, мыслям и рассуждениям об оскорблении, предательстве, претензии к мужчинам (ко всем, или какому-то конкретному, например бывшему мужу);
— переживания потери ребенка (аборт, выкидыш, отказ и т.д.). Эти эмоции могут быть не очевидны даже самой женщине. Они становятся «фоновыми», неосознанными и хроническими. Постоянное переживание об утрате ребенка становится привычным рутинным состоянием и женщина может не сразу обнаружить этот факт.
Не секрет, что миомы часто рассасываются во время беременности и в период климакса. Или, наоборот, в эти периоды размер миомы может увеличиться. Зафиксированы случаи, когда миома у беременной женщины достигает (или даже «перегоняет») по размерам ребенка! Почему это происходит. Безусловно, потому, что начинается гормональная перестройка. А попутно — пересмотр жизненных принципов, установок, стереотипов.
Поэтому в случае возникновения фибромиомы очень важно пересмотреть свои взгляды на жизнь, простить и понять «обидчиков», простить себя. И тогда лечение пойдет успешнее, а рецидивов болезни удастся избежать.
Психосоматика преждевременной эякуляции

Преждевременная эякуляция — это состояние, при котором семяизвержение происходит либо до начала полового акта, либо непосредственно после его начала.
Кто страдает преждевременной эякуляцией
В подавляющем большинстве юноши, начинающие половую жизнь. Это связано с перевозбуждением, с высокой чувствительностью головки полового члена. Чаще всего это быстро проходит с опытом половой жизни. Реже преждевременная эякуляция встречается у вполне зрелых мужчин. Причем может появиться уже в солидном возрасте. И вызвана она совсем другими причинами.
Преждевременная эякуляция снижает качество секса, может стать источником конфликтов в паре, поводом для беспокойства мужчины, снижения его самооценки. На фоне преждевременного семяизвержения у партнера, у женщин также могут возникать сексуальные проблемы.
Причины преждевременной эякуляции у взрослых мужчин
Все причины преждевременной эякуляции можно разделить на две группы — физиологические, то есть связанные с особенностями строения и функционирования органов, и психологические.
Чтобы устранить физиологические причины, достаточно обратиться к урологу. По поводу психологических причин на данный момент существуют разногласия. Некоторые авторы считают, что психологических причин не существует, а есть лишь генетическая предрасположенность. Ну, с генетикой спорить трудно, хотя сейчас «спором с Природой» и заняты тысячи генных инженеров по всему миру. Но т.к. существенных «прорывов» по поводу раннего семяизвержения еще сделано не было — остается лишь опустить ...м-м-м-м... руки :), и смириться с фактом «скорострельности».
Тем же, кто верит, что человек — система единая и психология может влиять на физиологию, предлагаем поискать проблемы, о которых организм пытается рассказать своему хозяину таким, не слишком похвальным (с женской точки зрения, конечно), способом.
Смена сексуального партнера или длительное воздержание
Чаще всего у взрослых мужчин преждевременная эякуляция происходит эпизодически: при длительном сексуальном воздержании или смене сексуального партнера. Конечно, эпизодические преждевременные семяизвержения не рассматриваются как проблема или патология.
Неправильное восприятие секса
Секс подсознательно воспринимается как нечто «грязное», чем, однако, приходится заниматься в силу устоявшихся правил и потребности организма. Организм противится этому, что и выражается в преждевременной эякуляции.
Низкая самооценка
Психологической причиной преждевременной эякуляции может быть представление о своей неполноценности, враждебность между партнерами.
Страхи
Преждевременная эякуляция может возникать из-за страха быть застигнутым врасплох (могут помешать родители или дети). В такой ситуации мужчина может торопиться и подсознательно «ускорять» эякуляцию. Также это может быть страх не удовлетворить партнершу, или страх самой преждевременной эякуляции, если она уже отмечалась ранее. Поэтому, чтобы скорректировать эту «стыдную» для мужчин проблему, необходима работа с психологом, который поможет найти истинную, глубинную, причину преждевременной эякуляции. А вот разговоры «по душам» со своей второй половиной или с друзьями за пивом к желаемому эффекту вряд ли приведут.
Главное помнить, что проблема эта нередка, и существуют методики ее разрешения, и ни в коем случае не опускать руки, поскольку, конечно, состояние это не жизнеугрожающее, но вот вопрос в качестве жизни в этом случае остается открытым.
Психосоматика женской фригидности

Секс с постоянным (очень желательно еще, чтобы при этом он был и ЛЮБИМЫМ !!!) партнером полезен для здоровья. Это факт, доказанный множеством исследований. Но что делать, если само слово «секс» вызывает стойкое отвращение? К сожалению, такое явление — не редкость среди вполне успешных, молодых, красивых женщин (да и мужчин случается нужна ссылка на статью Кучмеевой Мужская Фригидность). Так почему же то, что призвано приносить радость, несет лишь разочарование и желание наконец-то отвернуться к стенке и с удовольствием ...поспать?
Фригидность — отсутствие сексуального влечения, возбуждения и оргазма (наличие всех трех факторов одновременно) на протяжении длительного периода времени. Фригидность является медицинским диагнозом, чаще всего с благоприятным прогнозом. Несмотря на то, что в этой статье речь пойдет о психологических аспектах фригидности, необходимо кратко описать и физиологические причины возникновения этого состояния.
Вот только некоторые физиологические причины фригидности— Серьезные заболевания (и не только гинекологические !!). Например, болезни, которые снижают чувствительность половых органов или же воспалительные заболевания мочеполовой системы.
— Интоксикация (чрезмерное употребление алкоголя и никотина, вредное производство).
— Переутомление; хроническое «недосыпание»; серьезные гиповитаминозы, зачастую вызванные строжайшими, несбалансированными диетами; ослабление организма частыми простудными заболеваниями (астенический синдром).
Психологические факторы фригидностиПомимо чисто физиологических, половое влечение и способность получать удовольствие от занятий любовью может быть обусловлено и чисто психологическими аспектами. При психологической фригидности оргазм не наступает в результате нарушения прохождения нервного импульса, который при возбуждении должен добраться до нужного отдела головного мозга и привести к желаемому сокращению мышц — оргазму. У человека, имеющего психологические проблемы, в «пикантной» ситуации внимание подсознательно концентрируется на собственных страхах, всевозможных мыслях, что приводит к своего рода замыканию, обрывающему импульс.
Наиболее частой причиной фригидности не случайно становится «депрессивный синдром домашней хозяйки», ведущей нудную жизнь «дом-магазин-поликлиника-детский сад-дом...» — и далее по кругу. Попадая в этот заколдованный «день сурка», молодая женщина перестает хотеть чего-либо, как от жизни, так и от мужа. А он, в свою очередь, попросту начинает относиться к ней как к некоему удобному устройству домашней обстановки (посудомойка-стиральная машина-плита-жена), по сути — перестает с ней общаться, и лишь ночью предъявляет свои сексуальные требования.
Очень часто холодность женщины возникает в результате шока от первого полового контакта, если он сопровождался грубостью со стороны мужчины или же сильной болью. Часто холодность женщины происходит оттого, что она не любит своего мужа. Это отсутствие любви проявляется в сопротивлении удовлетворению. Иногда говорят о том, что к половой холодности приводит мастурбация. Это не совсем так, к фригидности скорее приводит стыд, связанный с этим действием. По этим причинам многие женщины не возбуждаются, когда мужчина, например, трогает рукой ее клитор. Такая ласка, даже со стороны собственного мужа, к несчастью, напоминает ее собственные действия в детстве (за которые ее, возможно, ругали и стыдили), и в результате дает отрицательную реакцию.
Также половую холодность может провоцировать и боязнь беременности. Зацикленность на этой проблеме провоцирует мышечный «зажим», который не позволяет женщине получить удовольствие от сексуального контакта. Еще одной причиной фригидности, правда не часто встречающейся, может быть половой акт в неподходящих условиях, например, когда семья из нескольких человек живет в однокомнатной квартире. Также умению получать удовольствие совсем не способствуют сексуальная неграмотность женщины и неумелые действия мужчины. Точнее говоря, о половой холодности здесь речь и не идет — это, скорее, мнимая фригидность, когда женщина думает, что она холодна, а на самом деле мужчина просто не находит ее эрогенные зоны, не старается узнать, что же именно хочет его партнерша, а концентрируется лишь на своем удовольствии. А нередко бывает так, что именно мужчины провоцируют охлаждение своих женщин к интимной близости. Резоны у них примерно такие:
— «Если она не получает удовольствия от секса — значит, не будет искать его на стороне».
— «Зачем, что-то менять, если меня все удовлетворяет? Если бы ее что-то не устраивало — она бы сказала».
— «На долгий секс уходит слишком много сил и времени, а как же дети и забота о доме?»
— «Она безразлична к сексу? Чудесно! Замечательное оправдание для похода «налево».
Как видите, причин у женской фригидности много. Единственное, что нужно понять — она ни в коем случае не может быть нормой! Поэтому, если период «ничего не хочу» затягивается на недели/месяцы, а то и годы — нужно обязательно обратиться к психологу. У него есть методики, как «вытащить» из вашего подсознания истинную причину холодности, которая не просто снижает качество жизни, но и сокращает ее на несколько лет, поскольку желание нравится, быть желанной, получать удовольствие от сексуальных контактов, — это показатель психологической востребованности женщины. И — ее здоровья в целом!
Психосоматика мужского бесплодия

Мужское бесплодие не так сильно распространено как женское, но, тем не менее, занимает свою нишу в препятствиях к появлению наследников на свет. Главной причиной мужского бесплодия называют низкое содержание сперматозоидов в семенной жидкости. К другим факторам, определяющим мужскую способность к зачатию, относятся подвижность сперматозоидов и объем семенной жидкости. Низкое количество сперматозоидов может быть последствием травмы яичек, перенесенного в зрелом возрасте эпидемического паротита, облучения, эндокринных заболеваний, варикоцеле.
Нарушение продукции спермы может быть связано с употреблением спиртных напитков и наркотических веществ. Прием антидепрессантов и «тяжелых» седативных препаратов так же снижает выработку спермы.
У мужчины, так же как и у женщины, возможна непроходимость половых путей, вызванная врожденными дефектами или спаечным процессом. Различают полную и частичную непроходимость, при которой зачатие теоретически возможно. Бесплодие также может быть обусловлено эректильной дисфункцией.
Это все органические и функциональные нарушения мужских половых путей. Но очень часто мужчина полностью здоров, гормональный фон в норме, а долгожданного прибавления в семействе все нет.
При более тщательном обследовании и беседе с психотерапевтом выясняется ряд психологических барьеров, которые могут стать причиной мужского бесплодия. Вот наиболее часто встречающиеся:
— Мужчина в своей женщине, не видит не только вторую половинку, но и мать своих будущих детей.
— Мужчина в принципе не хочет детей, считая, что ничего им дать не может.
— Мужчина, настолько зациклен на себе, что появление ребенка может лишить его части внимания его супруги.
— В детстве мужчины была серьезная психологическая травма, которая наложила отпечаток в виде бесплодия ( это могут быть телесные наказания, применяемые родителями или иные издевательства над детской психикой).
— Мужчина не рассматривает ребенка, как наследника и продолжение рода.
— Рождение ребенка является не желанием дать миру новую жизнь, а единственным способом удержать свою вторую половинку.
— Нежелание брать на себя ответственность не только за жизнь маленького существа, но и за свою жизнь.
— Самой распространенной причиной бесплодия является стресс и депрессия, связанная с неуверенностью в завтрашнем дне, экономическими сложностями.
Все вышеперечисленные причины говорят об одном. Желание стать отцом, должно быть полностью осознанным. К этому надо подходить не с пустым желанием, а с разрешенными психологическими проблемами и умением противостоять жизненным неурядицам. К сожалению, этому нигде не учат. Это лишь вопрос психоэмоциональной зрелости каждого человека.
Психосоматика булимии и анорексии

Булимия и анорексия — психологические причины заболевания
Булимия и анорексия — это психосоматические расстройства, другими словами, когда страдает душа, страдает и тело. Взаимосвязь психического и духовного в наше время получила свое признание как врачами, так и психологами.
Анорексия — это болезнь, при которой женщина независимо от своего реального веса считает себя чересчур толстой и отказывается от еды. Чаще всего она встречается у молодых девушек до 25 лет. Кто-то от нее умирает, у остальных включается механизм выживания на уровне инстинкта — они начинают есть очень много, набирают вес, в ужасе смотрят на свое отражение в зеркале и вызывают у себя рвоту, чтобы опять похудеть. Так начинается булимия, или волчий голод.
При булимии человек постоянно испытывает неконтролируемый голод, ест лихорадочно и очень много. При анорексии не ест практически ничего. Общим для больных и анорексией, и булимией является то, что они имеют крайне искаженное представление о своем теле. И насколько бы худыми они ни были, в любом случае будут считать и, самое главное, видеть себя более толстыми, чем им хотелось бы, даже несмотря на то, что по объективным меркам их вес крайне мал.
Большое количество женщин, страдающих анорексией/булимией, не признают очевидного — они наотрез отказываются признавать то, что с ними что-то не так, что-то не в порядке. Именно поэтому лечить их крайне сложно.
Степень отрицания очень сильная. Больные булимией годами продолжают упорствовать в том, что приступы утоления волчьего голода и последующее вызывание у себя рвоты не связаны с заболеванием, а просто хороший способ похудеть. Контролирование веса тела превращается в важную жизненную цель. Это для них хотя и неудачный, а в некоторых случаях и угрожающий жизни, но тем не менее способ решать свои проблемы.
Основанием пирамиды заболевания являются психологические проблемы, которые выбрали себе такую форму реализации.
Факторы, модели поведения, порождающие болезнь:
1. Наличие неразрешенного или глубоко укоренившегося эмоционального, психологического стресса в жизни. Это может быть чувство отторжения или несоответствия, «недолюбленности» в детстве, или же пережитая травма потери близкого, либо иное трагичное событие.
2. Наше восприятие мира посредством собственных верований и убеждений. То, во что мы верим, неразрывно связано с эмоциями и влияет на наше здоровье. Если наше эмоциональное состояние определяется негативными взглядами и переживаниями, то это лишает нас энергии и уверенности в себе. Не имея позитивной установки в жизни, при низкой самооценке и отсутствии веры в себя и свой смысл жизни, человек весьма уязвим для заболеваний.
3. Мы не умеем отдавать и получать любовь, хотя, казалось бы, это так очевидно и просто. Человеческие жизни вращаются вокруг любви, и если в этом плане есть какая-то зажатость, неумение раскрыться, физическое тело может в ответ легко сломаться. Человек, живущий без тепла и любви, — первый претендент на болезнь.
4. Недостаток юмора и легкости восприятия жизни. Неспособность отделять серьезные жизненные вопросы от незначительных моментов. Мы слишком серьезно относимся к каждодневным хлопотам, которые не заслуживают чувства напряжения или страха.
5. Неумение расставлять приоритеты. Булимия — это страх потери контроля над своей жизнью. Стремление контролировать события своей жизни и внешнего мира порождают беспокойство и стрессы. Порою мы слепо загоняем себя в жесткие рамки, не осознавая, что сохранять приоритеты своей жизни означает участвовать в естественном процессе отдачи и принятия, быть гибким, реагировать на других и достигать желаемого с позиции внутренней силы и уверенности. Это значит иметь собственный решающий голос в осуществлении планов.
6. «Эмоциональный вакуум» или страдания нереализованной души, потеря смысла жизни. Бесцельно блуждающий человек подвержен болезням в силу своего отчаяния, депрессии, чувства никчемности. Чувство пустоты стремится к заполнению. Булимия в этом плане — самая находчивая болезнь и заполняет отсутствие эмоционального удовольствия физическим — едой.
7. Неспособность принимать вызовы жизни, понимать суть проблем и искать позитивные решения. Стремление отрицать трудности, избегать принятия решений, неумение проговаривать свои чувства и проблемы порождает лишь внутренний накапливаемый стресс, разрушающий тело. Преодолев проблему и болезнь, становишься сильнее.
Каждый человек осознанно или неосознанно создает сам свою реальность, свое здоровье. Инструменты, которыми мы пользуемся для создания здоровья, находятся внутри нас. Это наши взгляды, эмоции и убеждения, а также осознание своего духовного Я. В любом случае данное заболевание требует серьезной психологической коррекции и длительной внутренней работы.
Психосоматика хронической усталости

Хроническая усталость характеризуется совокупностью разных симптомов, которые можно ошибочно спутать с другими заболеваниями. Это состояние достаточно часто носит маски различных заболеваний. Известно, что синдром хронической усталости не имеет возраста, национальных и половых различий, но наиболее распространенным он является среди людей среднего возраста.
Он может развиваться медленно, а иногда совершенно внезапно после вирусного заболевания или какого то травмирующего события. При этом состояние может привести к постельному режиму и отсутствию всякой активности.
Первым признаком этого синдрома является постоянное состояние усталости и чувство слабости, появляющееся даже без значительного напряжения. При этом ответные реакции, обратная связь на окружающие раздражители может быть заторможенной, а способность к восстановлению резко снизиться. Любая физическая активность может стать тяжким бременем. Даже обычная прогулка представляет собой утомительное путешествие.
Другими симптомами, которыми характеризуется синдром хронической усталости, являются:
— Нарушения памяти и внимания
— Нарушения сна
— Головная боль
— Лабильность настроения
— Потеря аппетита
— Боли различной локализации
— Изменение веса (снижение или необоснованный набор)
— Мышечная слабость
— Нарушение функции ЖКТ
Если внимательно присмотреться к симптомам и прислушаться к своему сердцу, можно провести параллель между хронической усталостью и депрессией. В большинстве случаев хроническая усталость является симптомом последней.
Депрессивное состояние способное проявляться хронической усталостью — это ничто иное как дистресс. Механизм дистресса прост и заключается в игнорировании стрессового воздействия на организм. Проще говоря, если при длительном стрессовом воздействии не было принято никаких мер к его предотвращению, то это состояние проникает в более глубокие слои, становится менее выраженным, но продолжает свою разрушительную работу виде дистресса.
Синдрому хронической усталости в основном подвержены:
— Люди безотказные, не умеющие говорить нет
— Люди, страдающие гиперответственностью
— Люди, отождествляющие себя и различные конфликтные ситуации
— Слишком восприимчивые люди
— Хозяева лабильной психики
— Люди, не умеющие четко планировать рабочее время и страдающие дезорганизованностью
— Люди, не умеющие отдыхать
— Люди, зависимые от адреналина, ритм жизни которых связан с постоянным риском и высоким жизненным темпом
— Люди, позволяющие на себя давить.
Если человек имеет вышеперечисленный психотип и при этом его самочувствие не нарушено, то это говорит только о том, что пока компенсаторные возможности организма не исчерпаны. И, если на данном этапе не принять профилактических мер, то дистресс не за горами.
С другой стороны, надо всего лишь изменить свое восприятие окружающей действительности, существующих проблем, научиться растождествляться с ними и говорить нет. Это приведет к внутреннему равновесию и гармонии. А в этом случае ни стресс, ни депрессия не страшны.
Психосоматика головной боли

Головная боль. Найдутся единицы людей, которые не слышали о ней и еще меньше тех, кто не знаком с ней лично. Головная боль — это наиболее часто встречаемая жалоба, с которой обращаются пациенты всех возрастных категорий. Степень выраженности болевого синдрома каждый характеризует по-разному. Все валится из рук, нет настроения что-либо делать, на глаза не вижу, мозг вылезает наружу. Этими эпитетами награждена головная боль. На нее большинство людей не обращают внимания, считая чем — то обыденным и ничего не значащим. Между тем она зачастую предупреждает о нарушениях, возникающих в организме.
Как правило, боль, возникающую в висках или в затылке, связывают с повышенным артериальным давлением, присущим людям старшей возрастной категории. Мало кто может себе представить, что головную боль может испытывать даже младенец и недооценивать ее было бы неосмотрительно.
Поскольку головная боль является симптомом более тысячи патологических состояний, прежде чем думать о худшем, обратите внимание на самые безобидные причины головной боли: неправильно подобранные очки, тугие шапки, головные повязки. Головная боль может быть следствием длительного голодание, приема холодных напитков и пищи, неадекватных физических и умственных нагрузок.
Головная боль у детей имеет три этиологических фактора: патологический, психосоматический и психосоциальный.
К патологическим причинам головной боли относят различные органические поражения начиная от банального ОРЗ и инфекционных заболеваний, заканчивая серьезными поражениями головного мозга.
Психосоциальными причинами головной боли являются психоэмоциональные перегрузки и нарушенная адаптация ребенка в социуме.
На психосоматической природе детской головной боли или цефалгий (так врачи называют это состояние) остановимся подробнее:
— Детская тревожность одна из серьезных причин головной боли
— Головная боль может быть протестом на психологическое насилие над ребенком ( нежелание ходить в школу или детский сад, принимать какие либо лекарства, проводить процедуры)
— Может являться как пусковым механизмом, так и симптомов депрессивных расстройств
— Головную боль следует рассматривать как протест против стесняющих ребенка обстоятельств ( повышенный тон родителей, крики, понукание, ссоры и неблагополучная семейная обстановка)
— Поскольку до шести лет ребенок напрямую зависит от физического состояния мамы, то известны случаи, когда мамина головная боль провоцирует такое же состояние у ребенка
— Цефалгия у ребенка может быть следствием астено-невротического состояния одного из родителей
— Провоцировать головную боль может психоэмоциональное истощение ребенка.
Все эти причины напрямую указывают на взаимосвязь семейного микроклимата, взаимоотношения родителей между собой и непосредственное отношение к ребенку. Если жизненным приоритетом является психологическое и физическое здоровье ребенка, то родители находят компромиссы, для того, чтобы сохранить атмосферу психического здоровья в семье. Если же акцент в воспитании ребенка делается на родительские принципы и желания, тогда нужно быть готовым к различным болезням и стрессовым состояниям у ребенка.
Психосоматика рецидивирующих болей в животе у детей

Рецидивирующие боли в животе — это одна из насущных проблем не только педиатров, но и родителей. Рецидивирующими считаются боли в животе, которые возникают не реже трех раз в течение трех месяцев, влияющие на нормальную активность ребенка.
Психогенную природу этих болей определяют после комплексного обследования и отсутствия патологии со стороны желудочно-кишечного тракта и других органосистем. Болевой синдром в области живота причиняет беспокойство не только детям, но и вводят в состояние постоянного напряжения родителей. Педиатры всегда боятся пропустить аппендицит, болезнь Крона, почечную колику, инфекции желудочно-кишечного тракта, которые могут приводить к серьезным, а иногда летальным последствиям. Боли психогенного характера не только исключают органическую природу заболевания, но и имеют выраженный психотравмирующий фактор.
К таким факторам можно отнести:
— Заболевания или смерть близких родственников, близкого друга или любимого животного
— Семейные неурядицы (ссоры, конфликты, разговор на повышенных тонах, драки, развод)
— Конфликтные ситуации в детском саду или в школе могут являться защитной реакцией, чтобы не идти туда, ограничить свое общение с неприятными людьми или с людьми, с которыми ребенок не может найти общий язык.
— Вынужденное нахождение ребенка вне семьи, внутрисемейные конфликты, недопонимание, отсутствие друзей или дружеской поддержки, также могут являться психотравмирующим агентом.
— Появление новых членов семьи ( мачехи или отчима, рождение ребенка или женитьба) ограничивают внимание, которое привык получать ребенок.
— Ухудшение экономического состояния семьи сказывается на ограничении тех потребностей, к которым привык ребенок.
— Несоответствующее место для сна, нахождение относительно взрослого ребенка в одной кровати с родителями или в спальне с более взрослым членом семьи нарушает личное пространство маленького человека.
— Боли в животе могут быть проявлением астенического синдрома, эмоциональной и физической перегрузки, а также могут носить истерический характер.
Необходимо обратить внимание на наличие еще хотя бы одного желудочно-кишечного симптома, как то: хроническая диарея, потеря веса, рвота, непостоянная лихорадка, потеря аппетита. Дополнительные проявления свидетельствуют о наличии органической природы болей в животе и полностью исключают психогенный фактор.
Для того, чтобы более достоверно определить наличие психогенной природы надо наблюдать за ребенком и реально оценивать эмоциональную компоненту семьи. Если боли преимущественно расположены вокруг пупка, длятся от пятнадцать минут до двух-трех часов, исчезают с появлением положительных эмоций ( игра с друзьями, интересный мультик, занятие любимым делом), то следует искать психологическую подоплеку болевого синдрома.
Необходимо тщательно изучить отношения ребенка в детском саду или школе, оценить изменилось ли его поведение в группе, понимать как он проводит время после занятий, услышать что его беспокоит и на какие глобальные вопросы он ищет ответ в данный момент.
В любом случае, вне зависимости от природы болевого синдрома, рецидив боли говорит о том, что мама утратила свою связь с ребенком, что-то упустила, чего-то не услышала за суетой своих дел.
Психосоматика гиперактивности у детей
На протяжении долгого времени врачи пытались выяснить причину двигательной расторможенности, невнимательности и повышенной отвлекаемости у детей. За это время это состояние сменило множество названий от легкой детской энцефалопатии до минимальной мозговой дисфункции. Для родителей эти названия звучат достаточно страшно. Это влекло за собой беспокойство, страх и даже повергало в депрессивное состояние.
Возникновение симптомов данного заболевания относится к дошкольному периоду, примерно к трехлетнему возрасту, а ухудшение, которое беспокоит родителей к началу обучения в школе. В детсадовском периоде преобладает рассеянность, импульсивность, гипервозбудимость, повышенная утомляемость. В подростковом возрасте эти состояния могут стать причиной асоциального поведения.
Причина возникновения заболевания и достаточно серьезных последствий заключена в самом названии: синдром дефицита внимания с гиперактивностью. Это не только заболевание ребенка, но зачастую и состояние мамы. Психоэмоциональный статус родителей, непосредственно участвующих в воспитании малыша меняется от психологического истощения — астеноневротического синдром до периода угнетенного состояния. Из этого следует, что лечению должны быть подвержены оба: и ребенок и мама. Как любое заболевание синдром дефицита внимания с гиперактивностью имеет ряд симптомов.
Симптомы СДВГ:
— невнимательность
— неумение завершить начатое
— дезорганизованность
— забывчивость
— суетливость
— неусидчивость
— болтливость
— низкая умственная и психическая работоспособность
— капризность
— замкнутость
— импульсивность
— повышенная тревожность
— внутренняя напряженность
— беспокойство
— наличие страхов
— подверженность депрессивному состоянию
Дети, подверженные этому синдрому являются социально незрелыми. Внешняя независимость не позволяет принимать помощь от окружающих. По сути такие детки всю жизнь, если во время не оказать помощь, страдают от одиночества.
Есть две теории возникновения данного синдрома:
Первая — биологическая, согласно которой существует связь этого заболевания с органическими поражениями головного мозга. Причинами органических поражений мозга могут служить токсикоз во время беременности, иммунологическая несовместимость, прием алкоголя во время беременности, травмы шейного отдела позвоночника.
Вторая — психосоциальная, которая обращает внимание на психологический климат в семье. Ссоры, конфликты, неадекватное поведение родителей отражаются на психике ребенка. Непосредственную роль в возникновении СДВГ играют и особенности воспитания. Гиперопека и воспитание по типу «кумира семьи», могут стать причиной возникновения психопатологий.
Немаловажным моментом является наследственный фактор. Родители, таких деток утверждают, что у них в детстве наблюдались такие же особенности, как и у их детей. Как уже говорилось, СДВГ — является проблемой не только ребенка, но и мамы, поэтому лечение начинается с нее.
Взрослому следует изменить свое поведение к ребенку ( избегать слов «нет» и «нельзя», а отношения строить на доверии и взаимопонимании). Постараться изменить психологический климат в семье ( избегать конфликтных ситуаций, больше времени уделять ребенку и времяпрепровождению со всеми членами семьи), организовать режим дня, разработать четкую программу поддержки и вознаграждений.
Как только изменится психологическое состояние мамы и микроклимат в семье, состояние ребенка изменится. Благоприятная обстановка и взаимопонимание в семье не дают развиться внутреннему конфликту в душе ребенка. При этом отпадет не только необходимость детского протеста, но и постановка страшного диагноза.
Психосоматика ангины
Казалось бы, что может быть «психологического» в банальной ангине (она же — острый тонзиллит), которая случается по несколько раз в год, особенно у детей? При чем здесь психосоматика? Но специалисты утверждают, связь есть.
Частые, рецидивирующие ангины развиваются у детей, растущих в семьях, где практикуется гиперопека. Поскольку, повышенное, зачастую необоснованное, участие в жизни ребенка предполагает и решение всех жизненных проблем за него, то у ребенка нет возможности и опыта сформировать свое мнение. Высказать его тоже никакой возможности нет, поскольку его жизнь строго ограничена рамками: туда не ходи, то не делай, это не трогай, оттуда не прыгай, громко не говори, не балуйся. С родительской позиции это и есть проявления любви.
Такой тип воспитания вызывает у ребенка протест, потому что большинство детей воспринимают себя как самостоятельную личность, даже в очень юном возрасте. У некоторых деток, если родители не обращают на это внимание, формируется комплекс неполноценности.
Поскольку ребенку не дают высказывать свое мнение, говорить то, что он хочет, то соответственно возникает ...ангина, при которой, действительно, говорить очень сложно. А, когда еще, вдобавок, взрослые постоянно «пичкают» чадо наставлениями, к ангине присоединяется отит. И организм ребенка говорит — все, я не хочу вас больше слышать! Болезнь может возникнуть при наблюдении конфликтных сцен или громких ссор между родителями. В этой ситуации ангина — это немой крик, просьба прекратить ругаться. Ведь маленький человечек не может выбрать между мамой и папой. Они для него одинаково близки и дороги.
Еще один аспект возникновения ангины сформулирован в народной мудрости фразой «проглотить обиду». Когда глотаешь что-то, что тебе не нравится, это больно и плохо. Отсюда — болезни горла: ангина, простуда. Подумайте, возможно, вы обидели малыша? Ошибку исправить еще не поздно — просто извинитесь! Это не стыдно, честное слово! Все мы мечтаем о том, чтобы наши дети выросли успешными личностями, сильными, имеющими свою точку зрения. Но это все наши мечты про их «взрослую жизнь». А когда они маленькие — нам хочется, чтобы они были «удобными», не мешали нам жить. Но, к сожалению, из зажатого, закомплексованного существа, которое в детстве могло выразить свой протест только немым криком в виде психосоматической ангины, вряд ли вырастет самостоятельный человек, идущий по жизни с гордо поднятой головой.
Поэтому частые болезни чада — это еще один повод задуматься не только об «укреплении его иммунитета», но и о том, правильно ли мы сами строим свою жизнь? Защищены ли мы или чувствуем себя каждый день как на передовой? Правильно ли относимся к мужу, родителям, детям? Не задавили ли мы их своей заботой? Или, наоборот, они требуют нашего внимания к себе, к своим проблемам?
Здоровье ребенка — маркер (показатель) отношений в семье. Особенно, если речь идет о психосоматических, то есть обусловленных психологическими моментами заболеваниях.
Психосоматика задержки развития
Растя ребенка, родители порой не замечают, что он чем-то отличается от сверстников. Например, другие дети в два года вовсю болтают и стишки наизусть читают, а ваш какой-то молчун: в три года еще ни слова не сказал. Или чьи-то малыши из пластилина лепят, конструктор собирают, рисуют, а у вашего и карандаш не держится в руке, и конструктор ему непонятен, да и вообще он какой-то вялый, малоподвижный. Или, наоборот, слишком шустрый — вертится как юла, ни минуты на месте не сидит. Все это явные признаки задержки развития ребенка (ЗПР). В том, почему она возникает и как ее вовремя выявить, мы и попытаемся разобраться.
Для начала надо определиться. Если ребенок родился здоровым, без повреждения структур мозга и центральной нервной системы и к трем годам практически не говорит, то имеет смысл говорить о задержке развития. Это не значит, что ребенок болен, это говорит о том, что надо искать причину, которая привела к этому. А причина, в подавляющем большинстве случаев, — в семье, во взаимоотношениях между родителями или отношении родителей к своему чаду. Что-то не так, давайте искать.
Как правило, задержки речи являются маркером следующих проблем:
1. Патологии беременности, трудные роды. Играют роль эмоциональное и душевное состояние мамы в период вынашивания ребенка, то, желанно было его появление или нет.
2.Психические травмы (переживание в связи с разлукой с близкими людьми, длительная психотравмирующая ситуация в семье). Сюда же отнесем развод родителей, «папу выходного дня», отъезд ребенка на попечение бабушек и дедушек «в деревню», или в другой город.
3. Госпитализм, либо длительное вынужденное пребывание в детском учреждении, где внимание уделяется, в основном, физическому уходу, где много сверстников, много «чужих» взрослых, а ребенку недостает близких, личностных контактов.
4. «Сверхзабота». Мамы и папы готовы все делать за малыша сами: даже говорить. Ведь речь появляется у ребенка как раз для того, чтобы передавать окружающим свои желания, требования. А у этих детей нет стимула, чтобы начать говорить. Их и так с полуслова понимают!
5. «Ранняя самостоятельность». Иногда может быть прямо противоположная причина долгого молчания: родители не могут себе позволить сидеть в декрете, рано выходят на работу. Маме некогда с малышом заниматься, читать книги, разговаривать, играть, гулять, петь песни — то есть стимулировать появление речи. А, вернувшись с работы, родители предпочитают смотреть телевизор, который и становится для ребенка «главной няней».
6.Постоянный просмотр телевизора детьми также может являться причиной задержки речевого развития. Ведь речь — это не подражание чужим словам и не запоминание речевых штампов. Овладение речью в раннем возрасте происходит только в живом, непосредственном общении, когда малыш не только слушает чужие слова, но и отвечает другому человеку, когда он сам включен в диалог.
7. Неврозоподобные черты психики ребенка: неуверенность, робость, капризность, эгоцентризм.
Также причиной задержки развития может стать дефицит полноценной, соответствующей возрасту деятельности: предметной, игровой, общение со взрослыми и т.д., искаженные условия воспитания ребенка в семье (алкоголизм, грубость) или же авторитарный тип воспитания. Сюда же относятся крики на ребенка, телесные наказания, неумение и нежелание взрослых объяснять почему можно, а почему нельзя делать что либо. В любом случае не стоит винить ребенка, он всего лишь лакмусовая бумажка психического здоровья вашей семьи. Если проблема налицо — нужно решать ее комплексно, ведь даже если специалисты помогут ребенку преодолеть кризис, а обстановка в доме останется той же, задержки развития все равно проявят себя, пусть чуть позже и в других формах — когда ребенку не будет «даваться» обучение в школе, общение со сверстниками и т.д.
Психосоматика аллергии

Традиционная медицина рассматривает аллергию как проявление нарушений в работе иммунной системы человека. Однако психолог будет относиться к аллергии как к физическому проявлению внутренних душевных конфликтов.
Иммунная и нервная система тесно связаны, и не всегда это идет на пользу ...иммунитету. Почему? Образно говоря, аллергические реакции представляют собой следствие излишней «бдительности» и преувеличенной «старательности» иммунной системы. А в том, что ее защита оказывается чрезмерной, повинна и нервная система. Вывод прост. Если бы у больных аллергией с нервами все было в порядке — то есть было бы меньше болезненных переживаний, конфликтов, отрицательных эмоций — то и симптомы болезни значительно меньше бы их беспокоили.
Аллергия на ...эмоции
Какие же именно эмоции подрывают здоровье и создают питательную почву для аллергических расстройств? Конкретных вариантов огромное множество, но все они сводятся к нескольким общим. С точки зрения психосоматики, их всего три.
а) Человек недоволен собой и своей жизнью. Он вынужден делать то, что не хочется, либо делать больше, чем может, пересиливая себя. Или, напротив, он не может позволить себе делать то, что хочется. Болезнь становится дополнительным самонаказанием... Либо непреодолимым препятствием, которое, в конечном счете, заставляет отказаться от «насилия над собой». Так, благодаря подсознательному сопротивлению, все устраивается к лучшему, вследствие болезни и «благодаря» ей.
б) Иммунную систему подтачивает длительная тревога, вне зависимости от того, оказывается ли она обоснованной или возникает буквально «на пустом месте». В любом случае, фиксируется длительное состояние мобилизации организма, повышенной готовности — к неприятностям, болезням и т. п.
в) Наконец, если аллергические реакции протекают в форме приступов, то у больных возникает страх рецидива. Увы, вследствие внутренней противоречивости подсознательных механизмов психики, этот страх в свою очередь провоцирует приступы, а в момент начавшегося приступа усиливает его проявления. Ведь для подсознания, если вы чего-то боитесь — значит, скрыто к этому стремитесь...
Соответственно, первым шагом к избавлению от аллергии должна стать терпеливая и, можно сказать, бескомпромиссная борьба с отрицательными эмоциями. Во-первых, это общая релаксация — ежедневно, день за днем. Во-вторых, «прицельная» релаксация, непосредственно в моменты возникновения бурных отрицательных эмоций, либо начинающихся приступов болезни.
Психологический портрет аллергика
Да-да, при всех различиях, многих аллергиков объединяют общие черты. Например, зачастую, эти люди очень сложно и долго адаптируются к новым условиям, людям, порядкам. Они сильно сконцентрированы на том, какое впечатление они производят. Это важно для них. Кроме того, аллергики воспринимают себя как объект настоящей или потенциальной агрессии.
Они обидчивы и «двойственны». Например, могут одновременно испытывать радость и ...злость по одному и тому же поводу! Это очень сложно объяснить, подобный конфликт формируется годами. Одной из причин такого склада личности, может быть несовпадение взглядов родителей на многие жизненные вопросы. Или развод, частые ссоры — т. е. прямая конфронтация между ними. Ребенок не понимает, чью сторону ему нужно занять, потому что одинаково любит и мать и отца. Это буквально «разрывает» его изнутри и порождает противоречия.
Высказывания наиболее присущие аллергикам:
«Меня это раздражает». Это «раздражение» проявляется болезнями кожи: нейродермитами и т. д. «На дух не выношу». Здесь чаще всего страдает дыхательная система: аллергический насморк, бронхит, астма.
Типичный «аллергический» набор эмоциональных состояний:
— Чрезмерная тревожность, катастрофическое мышление;
— Недостаточное и неправильное принятие своего прошлого опыта, двойственное отношение к прошлому;
— Постоянная напряженность, отсутствие состояния релаксации;
— Подавленный гнев;
— Подавленная агрессия.
Многочисленные исследования показывают, что при использовании гипноза и бессознательного воздействия на человека аллергия пропадает. Это подтверждает тот факт, что сознание очень сильно контролирует вашу жизнь, а когда истинные, но подавляемые чувства выходят наружу, то их сопровождают аллергические проявления.
Поэтому если вы страдаете от хронических проявлений аллергии, значит, нужно проанализировать сложившуюся ситуацию и попробовать найти причину внутренних противоречий. Необходимо вывести из подсознания те вещи, ситуации или отношения с людьми, которые вам неприятны, которых вы избегаете. Нам, к сожалению, никогда не удастся очистить мир от аллергенов. Согласно некоторым данным, каждый из нас имеет аллергию на тот или иной раздражитель. Но целую жизнь может с ним не встречаться. Ну, например, вы живете в средней полосе России, а аллергия у вас на пыльцу какого-нибудь австралийского одуванчика. Вы с ним никогда не встречаетесь, и оба живете спокойно. А вот с конфликтными и стрессовыми ситуациями нам приходится встречаться куда чаще. И в наших силах кардинально изменить свое отношение к происходящему.
Психосоматика энуреза

Энурез — неосознанное и неконтролируемое мочеиспускание у детей старше трех лет, т. е. в том возрасте, когда ребенок уже может и должен контролировать сфинктеры мочевого пузыря до того момента, когда можно будет позволить себе опорожнение. Очень важно, что контроль этот должен сохраняться не только днем, но и ночью.
Отсутствие ночного контроля может свидетельствовать о том, что днем — контроль чрезмерный, поэтому ночью, когда контроль слабеет, сил для сдерживания уже не остается.
Что может являться причиной чрезмерного дневного контроля?
Скорее всего, это постоянная напряженность, тревога сделать что-то не так. Эта тревога вызвана желанием угодить человеку, олицетворяющему для ребенка власть (отец, мать, бабушка и т.д), боязнь сделать «что-то не так». Постоянная тревога из-за возможности неконтролируемого мочеиспускания, о которой близкие ребенку люди, из лучших побуждений, постоянно напоминают ему («давай пописаем, а то опять забудешь и намочишь штанишки», «ты еще не хочешь в туалет, а опять все будет, как в прошлый раз, когда ты описался» и т.д.), приводит к тому, что внимание ребенка неосознанно постоянно сосредоточено на психотравмирующем образе. В результате такого жесткого контроля механизмы, позволяющие удерживать мочу, работают с перенапряжением. А как только ребенок засыпает, наступает фаза расслабления. Истощенные механизмы удержания не могут более сохранять контроль.
Психологи, к которым часто обращаются родители с детьми, страдающими энурезом, могут рассказать множество историй. Например, про то, как девочку, воспитывавшуюся в католическом пансионате, монахини, всякий раз, когда та мочилась в постель, заставляли показывать мокрую простыню всем воспитанницам. Из-за постоянного унижения дневная напряженность у ребенка усиливалась, а затем ночью организм брал реванш глубоким расслаблением. И только после того, как она оказалась в семье, где ее приняли со всеми ее проблемами, напряжение спало и энурез прекратился.
Считается, что энурез — это возможность ребенка «плакать вниз». Другими словами, в данном случае, не позволяя себе рассказать (поплакаться) о своих проблемах днем, ребенок начинает говорить о них по ночам языком тела. Это — типичная реакция сброса, сброса энергии напряжения, и переход в фазу расслабления. В результате ребенку становится на время легче — напряжение слабеет. А затем, на следующий день, когда обнаружены мокрые простыни, все начинается сначала...
Если рассматривать ночной энурез как психоневротическую проблему, то можно выделить следующие варианты:
— Астеноневротический вариант возникает у эмоционально нестабильных, впечатлительных детей после психотравмы в период возрастных кризов (3 года, 7 лет);
— Истероидный вариант отмечается у темпераментных, артистичных детей, чаще у девочек;
— Реактивный вариант представляет собой форму невротического энуреза, когда случайный эпизод энуреза вызывает у ребенка тяжелую реакцию с фиксацией как на состоянии энуреза, так и на последующих переживаниях.
Разорвать этот замкнутый круг можно разными способами: существуют медикаментозные схемы, включающие белладонну, прозерин и витамины, можно усилить сфинктер воздействием диадинамических токов, можно с помощью акупунктуры. Но если проводить эти мероприятия без учета психологического климата, окружающего ребенка, результата добиться сложно. В связи с этим в лечении энуреза следует отталкиваться от мысли, что больной ребенок, страдающий недержанием, представляет собой один из ярких «симптомов» семейного неблагополучия.
Семья — организм, в котором первым страдает самое «слабое звено», а таковым является ребенок. И лечить нужно не только его, но и всю семью, точнее, — семейные взаимоотношения. Нужно сделать так, чтобы ребенок подсознательно не опасался за свое будущее, не боялся потерять родительскую любовь, потому что он такой плохой, не умеет того, что умеют делать другие его ровесники. И тогда лечение не понадобится, у ребенка хватит сил для контроля сфинктеров по ночам, так как днем они не будут расходоваться на избыточное напряжение.
Лечение психосоматических расстройств

Основой любого психосоматического расстройства является стресс. Его степень выраженности зависит от глубины и стадии самого заболевания, а также от внутреннего состояния человека. Существует множество методов устранения стресса. К ним относят медитацию, аутотренинг, йогу, индивидуальные или групповые тренинги, коучтерапию, работу с психоаналитиком. Но всегда сохраняется возможность помочь себе самостоятельно.
Эта работа для тех, кто не хочет, чтобы полученная информация осела мертвым грузом в уголках сознания. Те, кто находят в себе силы и испытывают огромное желание быть здоровыми, переходят на следующую ступень. Она заключается в работе с психосоматическим состоянием.
Существуют определенные принципы такой работы, которые заключаются в следующем:
— Принять ситуацию: это означает, что надо перестать сетовать на жизнь, жалеть себя и обвинять в случившемся других. Принятие ситуации заключается в понимании того, что это заболевание смог породить сам человек, а, значит, он найдет в себе силы от него избавиться.
— Понять причины и цели: надо осознать, что любое заболевание дано для роста и саморазвития, а также для целостного восприятия картины заболевания и восстановления причинно-следственной связи.
— Простить себя за то, что разрешили себе страдать и позволили своими страданиями обременить других.
Освоили принципы, переходим к работе. Ищем в своей душе те причины, которые породили заболевание. И пытаемся их устранить. Для новичков устранять причины лучше путем аффирмаций, то есть перекруток. Другими словами пытаемся придать положительный заряд негативной компоненте путем многократного подтверждения.
Через некоторое время мозг усваивает новую аффирмацию, которая собой замещает ненужную, устаревшую.
Это позволяет прервать порочный круг заболевания и устранить причину его возникновения. Через некоторое время организм начинает раскручивать заболевание в обратную сторону с постепенным регрессом симптомов. Таким образом, происходит исцеление.
Как работать с психосоматикой?
Если у вас внезапно, «без объявления войны», в организме что-то разболелось, воспалилось или перестало работать — что делать? Прежде чем рассказывать, что с этим делать с точки зрения психологии, надо напомнить:
I. Если вы знаете причину — постарайтесь «убрать» ее Иными словами, помните, как врач в анекдоте рекомендовал даме из новых русских — «Аллергия пройдет, когда пройдут ананасы». Дама сильно удивлялась: «Странно, разве ананасы могут пройти?»
Не уподобляйтесь. Ананасы и рябчики будут разрешены, когда аллергия окончательно пройдет.
II. Если вы не знаете причины — пройдите обследование Когда говорят, что все болезни от нервов, забывают уточнить, что часть этих болезней зашла уже так далеко, что имеет вполне объективные физические причины. При наличии органических поражений, лекарства гораздо эффективнее психотерапии. Так что — не пренебрегайте ими НИ В КОЕМ СЛУЧАЕ. Потому что психологическая работа над собой никогда не помешает — но и действенных лекарств не заменит...
Если вы уже выполнили пункты 1 и 2 — можно переходить к третьему:
III. Что этот симптом хочет сказать вам с психологической точки зрения?
Если у вашего симптома нет никакой очевидной причины, и врачи не находят в вашем организме никаких изменений — то, значит, речь идет о психосоматике. Организм явно испытывает психологический дискомфорт и пытается сказать вам что-то, что вы уже долго никак не желаете услышать...
Симптом — почти всегда крик организма о помощи. Звонок. Требование: ПОМОГИ! Поговорите с ним, попробуйте понять, что же ему нужно, ведь он вам не чужой, ваш организм...
К. Чуковский
К сожалению, симптом не позвонит вам по телефону, поэтому это вам придется идти к нему на помощь, а не наоборот... Это нелегкая работа, да. Но вместе с тем это занимательное путешествие, путешествие в себя, разговор с собой на языке образов: другого языка у подсознания нет.
Если вы научитесь разговаривать с симптомами (сигналами организма) на их языке — вас ждут, в буквальном смысле слова, сказочные открытия.
Итак, погружаемся в сказку! 1. Сосредоточьтесь на симптоме. Усиливайте его, чувствуйте его как можно более полно. Как он ощущается внутри вас? Какого он цвета? Температуры? Формы? Фактуры?
Представьте его так точно, чтобы вам не составило труда его нарисовать. 2. Станьте этим симптомом и изобразите его собой. Двигайтесь, как будто вы и есть этот симптом; звучите, как будто вы и есть этот симптом. Прислушивайтесь к своим чувствам в движении: куда направлена их энергия? Что является целью этого волшебного движения? 3. Замечайте чувства, образы и идеи, возникающие в связи с этим движением и этой энергией. Позвольте им увлечь себя в фантазию о перерождении этой энергии: достигните цели своего движения, почувствуйте энергию этого достижения и то, куда она направлена... и почувствуйте его следующую цель. Эта фантазия может быть сколь угодно длинной — позвольте ей развиваться до тех пор, пока не ощутите, что последняя достигнутая цель — окончательна. 4. Исследуйте достигнутое состояние. О чем оно вам говорит? Как вы себя чувствуете в этом состоянии? Что бы случилось, привнеси вы эти чувства в свою обыденную жизнь? Возможно, симптом напоминает вам о том, чего вам не хватает в обыденной жизни? А возможно, предостерегает от того, чего в жизни слишком много? 5. Сформулируйте послание симптома, придумайте, как можно было бы сделать это кратко, и запишите его. Например: «Мое горло вот уже 10 раз за год воспаляется. Для чего человеку горло? Чтобы есть. И еще — говорить. Есть я хочу, аппетит хороший. А вот разговаривать с мамой для меня — большой труд. Она не слышит, что я ей говорю, не хочет меня понять. Наверное, мое горло хочет сказать мне: «СТОП»... 6. Спросите себя, что вы открыли или узнали о себе и своем симптоме, выполняя это упражнение. Прикиньте, каким образом вы могли бы привнести послание симптома в свою обыденную жизнь. 7. Начните менять свою жизнь в соответствии с посланием симптома — и, когда ваша жизнь изменится, симптом исчезнет. Некоторую помощь в диалоге с симптомами могут оказать народные пословицы и поговорки: «Это меня раздражает» — болезни кожи: раздражения, нейродермиты «На дух не выношу» — дыхательная система: аллергический насморк, бронхит, астма «Глаза б мои не смотрели» — болезни зрения «Слышать этого не хочу» — болезни слуха «Проглотить обиду» — болезни горла: ангина, простуда «Не перевариваю» — болезни пищеварительной системы, тошнота Если симптом только-только появился — то, поговорив с ним, вы наверняка быстро сообразите, как поменять свою жизнь таким образом, чтобы удовлетворить его желания.
Если же вы с ним давно друг без друга не живете — то, возможно, разговаривать придется долго... но оно того стоит. Лучше понять собственный организм — значит, начать рационально использовать его огромные ресурсы. И не стоит этим пренебрегать. Психологические причины ожирения не только разнообразны, но и многолики. Не исключено, что заболевание стало следствием целого ряда причин. Следует отметить, что для начала работы берется та причина, которая первой приходит в голову, то есть лежит на поверхности.
Как правило, вершиной айсберга со звучным названием ожирение является отсутствие любви к себе.
Причина выяснена, переходим к поиску нужной аффирмации. Для этого необходимо принять удобную позу, закрыть глаза и постараться расслабиться. Сразу полного расслабления достичь не удастся. Но не стоит на этом зацикливаться, все придет с опытом. После того, как расслабление стало максимально возможным начинаем искать нужную перекрутку. На фоне расслабления начинаем повторять, то, что приходит в голову. Например, я себя люблю — в теле никаких ощущений, продолжаем искать. Я люблю свою стройную фигуру — ничего, я люблю свои ножки за то, что они помогают мне сделать множество дел. В ногах почувствовали приятное тепло. Люблю свой живот за то, что он помогает мне переваривать пищу, и по животу разливается тепло. Таким образом, продолжаем подбирать аффирмацию для каждого органа. Первый сеанс заканчиваем на том, что я люблю себя такой, какая я есть, потому что у меня масса достоинств. Из всех аффирмаций выбираем ключевые. Например, конечную: я люблю себя такой, какая я есть. Эту перекрутку повторяем как можно чаще: когда просыпаемся и ложимся спать, когда смотрим в окно или о чем- то мечтаем. Для достижения лучшего результата, перекрутку необходимо подпитывать ощущением тепла, разливающегося по телу. Аффирмация считается прижившейся и может работать самостоятельно, после того, как на нее теряются всякие телесные ощущения. После полной отработки этой аффирмации, появляется следующая, и так далее. Признаком эффективной работы будет являться изменение восприятия себя самой. После завершения работы над собой произойдет переход из «я толстая» в " я красивая, но можно немного подкорректировать". Повышение самооценки даст толчок развитию продуктивной критики и избавит от самобичевания. Перед началом работы, хотелось бы пожелать доброго пути в интереснейшем путешествии в себе самойКак работать с ожирением психосоматической природы?

Планирование беременности и зачатие
В первом ролике мы подробно остановимся на вопросах планирования беременности. Что такое овуляция, как она происходит и как определить ее наступление? Как помочь парам, у которых не получается зачать ребенка? Ответы на эти вопросы даст врач акушер-гинеколог Геворкова Елена Валерьевна.
Если Вы планируете рождение ребенка, хотелось бы прежде всего пожелать удачи... Но одной лишь удачей в таком тонком вопросе никак не ограничиться. Поэтому попробуем подстелить соломки. Итак, невредные советы...
Во-первых, за полгода прекратить прием оральных контрацептивов, а тем, у кого стоит внутриматочная спираль — вынуть хотя бы месяца за три-четыре.
Во-вторых, позаботиться о хорошей физической форме — она очень пригодится во время беременности, в момент родов, да и заботы о малыше — тоже испытание не из легких. Так что лучше заранее привести мышцы в тонус и стабилизировать вес. Как это делается? Нормализуется питание при планировании ребенка. Если финансы позволяют, следует включить в рацион морепродукты, фрукты, овощи, соки, икру и прочие полезности.
В-третьих — NO SMOKING! Бросить привычное занятие надо хотя бы месяца за 3-4 ДО ТОГО (а не тогда, когда уже животик растет). Это же касается и других вредных привычек.
В-четвертых, идем в поликлинику.
Планирование ребенка у врача
Гинеколога проходим на предмет выявления возможных проблем со здоровьем (сдаем анализы , делаем УЗИ, чтобы не было неприятных сюрпризов и/или ...напрасных ожиданий. Если врач обнаружит инфекции — лучше, эффективнее и безопаснее вылечить их ДО беременности, а не в процессе вынашивания малыша. Причем, касается это обоих родителей. Следующий пункт путешествия по врачам: стоматолог. Проверяем все зубы, залечиваем кариес, консультируемся по поводу укрепления зубов. Скорее всего, доктор скажет вам попить витамины с кальцием, пока еще есть время ДО беременности. Потому что во время вынашивания чада кальция вам потребуется много. Те, у кого есть какие-то хронические заболевания, (сердечно-сосудистые, почечные, гастроэнтерологические и т.д.) — посещаем и своего «профильного» доктора, чтобы выяснить текущее положение дел и поправить его, «если что не так» опять-таки ДО беременности.
И практически главный момент — постарайтесь найти себе хорошего специалиста, который будет вести вашу беременность.
Таблица анализов, которые может назначить вам врач-гинеколог (по показаниям).
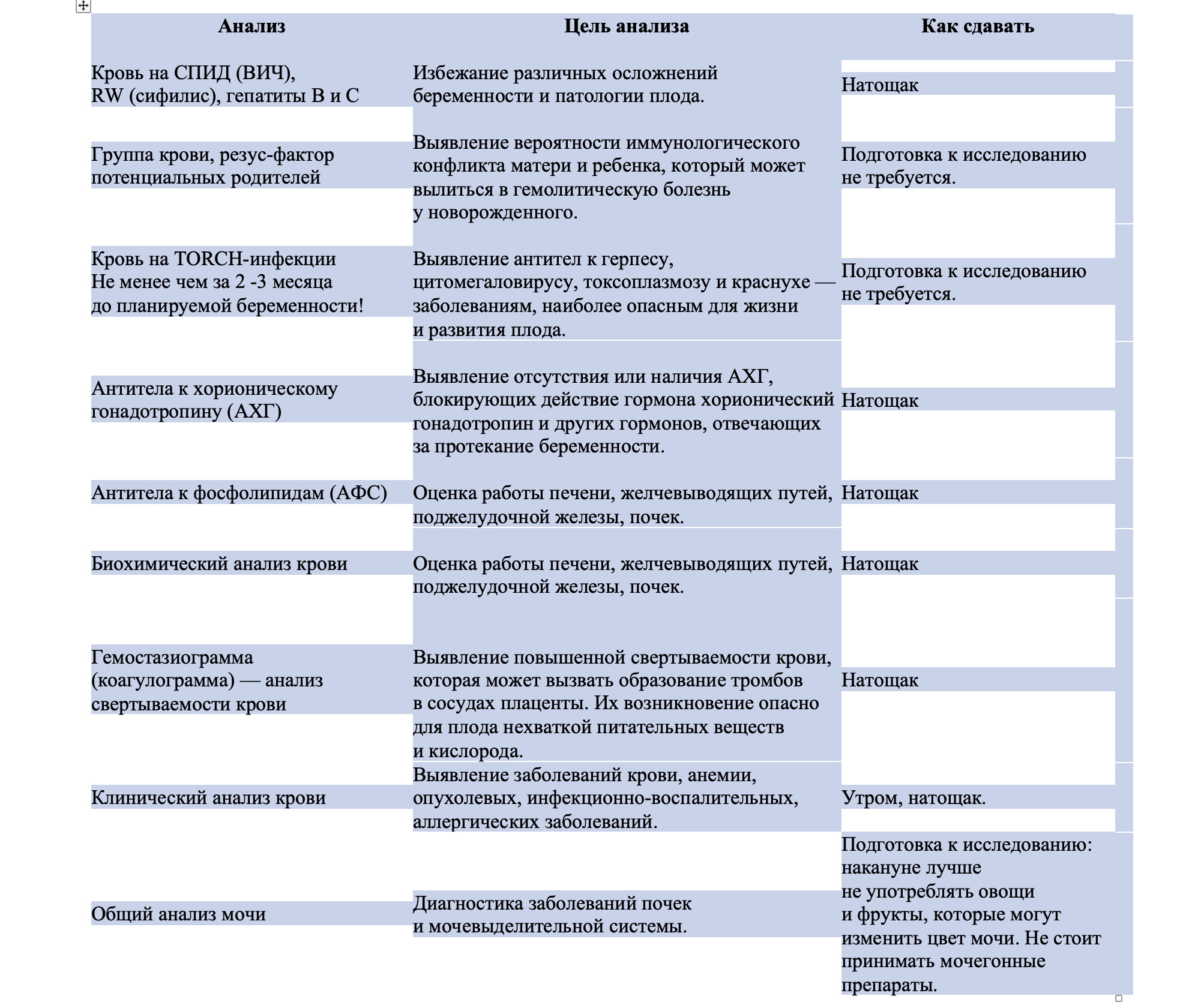
А еще важно кормить мужа витаминами
И — Нет алкоголю при планировании ребенка! Как минимум на 3 месяца ДО того как, причем включая пиво. Ничто так не подрывает жизнеспособность сперматозоидов, как этот любимый мужчинами напиток... Конечно, все эти меры важны, если «раньше что-то не получалось», а сейчас вы оба решили, что «уже пора». Потому что муж тоже должен понимать — а нужны ли ему все эти жертвы ради будущего потомства.
С другой стороны, психологи и гинекологи советуют на процессе детопроизводства не зацикливаться. Потому что замечено: слишком усердные попытки (и, главное, постоянные мысли на одну и ту же тему) напрочь блокируют детородные функции. Нет смысла накручивать себя на предмет «получится — не получится» и читать многочисленные страшилки на родительских сайтах. И сексом по несколько раз в сутки нет смысла заниматься: «Ой, доктор, мы так старались, так старались!...», потому что в смысле ощущений это замечательно, но... резко уменьшает вероятность зачатия, поскольку полноценной по составу и качеству спермы является лишь 1 эякуляция в 3-4 дня. И, конечно, нет смысла выискивать у себя признаки беременности уже через пару дней после часа Х.
Помните — ваш организм индивидуален, а природа мудра, и все получится.
P.S. А если (вдруг!) не получится, то помните, — сегодня бесплодие излечимо в подавляющем количестве случаев. Было бы желание!
1 месяц беременности
«Я беременна?.. Да или нет?..« — любая будущая мама переживает волнительный период таких вопросов. Как в домашних условиях определить беременность на ранних сроках, какие у нее есть признаки кроме внезапной тяги к соленым огурчикам? Как провести тест на беременность и правильно истолковать его результаты? Что нужно изменить в своей жизни, узнав о наступлении беременности?
Если появились признаки беременности
Проверить догадку о том, беременны вы или нет, можно разными способами. Например, пройти в Интернете интерактивный тест на беременность (прислоняешь палец к монитору и ждешь, поменяется ли цвет квадратика на заставке), с тем же успехом можно погадать на ромашке. Также можно пристально прислушиваться и присматриваться к себе, выискивая признаки беременности после первого дня задержки или еще до него. Самые распространенные признаки беременности - болезненность груди, повышенная сонливость, частые позывы в туалет и т. д. Как вариант рекомендуют честно ответить на вопрос: «А тянет ли на солененькое?». Но все же, если беременность для вас — это важно, лучше воспользоваться другими способами определения.
Наличие гормона ХГЧ (хорионического гонадотропина) в моче
"Домашние" тесты на беременность (тест-полоски, струйные тесты, резервуарные тесты, планшетные тесты) хоть и устроены немного по-разному, но основаны на одном принципе — определении уровня ХГЧ в моче. Дело в том, что гормон ХГЧ появляется в моче уже через 7-8 дней после зачатия. А к первому дню задержки менструации женщина может с помощью такого теста узнать, беременна она или нет. При этом, чем выше чувствительность у теста, тем раньше его можно делать. Но, как правило, чувствительность большинства тестов на ХГЧ — 20-25 Мме/мл, реже бывают тесты на 10 Мме/мл (в основном это планшетные и струйные тесты). И как раз их можно делать уже через неделю после зачатия. Чтобы тест показал верный результат, нужно внимательно прочитать инструкцию и соблюдать все правила по выполнению (например, для тест-полоски подойдет только утренняя моча, а для планшетного — любая, для струйного теста не важно время, а тест-полоску нельзя недодержать или передержать в моче и т.д.).
Лабораторный анализ
Чтобы не переживать, якобы обнаруживая у себя признаки беременности, лучше воспользоваться более надежным и достоверным способом узнать о беременности - лабораторным методом. Для него необходимо сдать кровь из вены для определения уровня трофобластического бета-глобулина (гормона), по которому будет определен предполагаемый срок возможной беременности.
УЗИ
Определить беременность можно и с помощью ультразвукового исследования — УЗИ. Трансабдоминальное УЗИ — то есть через переднюю брюшную стенку — можно проводить уже на 5-6 день задержки менструации. С помощью трансвагинального УЗИ, когда датчик вводится во влагалище, определить беременность можно еще раньше, так как оно может показать плодное яйцо размером менее 5 мм. Преимущество УЗИ заключается не только в 100% точности, но и в том, что благодаря ему можно определить маточная беременность или внематочная (ведь другие анализы показать этого не могут — те же тест-полоски покажут 2 полоски и при нормальной беременности и при такой опасной патологии, как внематочная беременность).
Осмотр гинеколога
Гинеколог при осмотре определит признаки беременности по состоянию шейки матки (которая при беременности размягчается и приобретает интенсивный красный цвет), объем матки (при беременности она, естественно, увеличивается), после чего подтвердит или опровергнет наличие беременности. Но при задержке менструации осмотр гинеколога необходим не только как к «надежный тест на беременность». Посещение врача необходимо для того, чтобы вовремя определить возможные осложнения (например внематочную беременность), предупредить их и получить грамотную консультацию о том, что нужно делать для того, чтобы беременность протекала легко и благополучно.
2 месяц беременности
После первого месяца в организме мамы начинаются активные действия. И хотя внешних изменений еще нет, внутри организма уже кипит работа. Вы узнаете, как выглядит малыш к концу второго месяца, какие системы организма у него уже работают. Кроме того, специалисты расскажут о таком явлении, как токсикоз: его боятся все, но обязательно ли его наступление? Какие изменения в психологическом состоянии женщины происходят на втором месяце? Как победить страхи и тревоги, настроить себя на легкое и радостное ожидание?
Как пережить длительный токсикоз?
Токсикоз — кто из беременных или уже родивших обошелся без неприятной сонливости, тошноты по утрам, а порой и рвоты в начале беременности? Это — так называемый токсикоз первой половины беременности, явление достаточно распространенное, как правило, непродолжительное и не представляющее опасности для здоровья, хотя и тут бывают свои исключения. Токсикоз второй половины беременности (гестоз, или преэклампсия) — намного более опасен.
Причины токсикоза и лечение
Пока нельзя с уверенностью сказать, что медики до конца разобрались в этой проблеме. Однако уже достоверно известно, что основная причина этого состояния кроется в плаценте. Как известно, после зачатия вместе с плодом начинает формироваться и плацента, развитие которой заканчивается к 16-й неделе беременности. До этого периода плацента не в состоянии предупредить переход различных веществ от матери к плоду. От плода в кровь матери поступают различные вещества и вызывают интоксикацию. У каждой беременной женщины она проявляется по-разному — кого-то сильно тошнит, кто-то не выносит запахи, а кто-то — определенную пищу.
Еще одна причина токсикоза — это так называемая гормональная буря, которая особенно выражена на ранних сроках беременности. В результате обостряется чувствительность на запахи, и активизируется рвотный рефлекс. В этом случае у беременной женщины наступает отвращение к запахам или пище, которые вне беременности не вызывали никакого отторжения.
Многие спрашивают, играет ли какую-то роль наследственность при токсикозе, так как бытует мнение, что если у матери беременной женщины не было токсикоза, то и у ее дочери его тоже не будет. Это действительно так в отношении токсикоза первой половины беременности.
Затяжной токсикоз
Несмотря на то, что тошнота и рвота у беременных на ранних сроках являются практически вариантом нормы, существуют такие формы затяжного токсикоза первой половины беременности, которые могут угрожать здоровью женщины. При сильном токсикозе пациентки жалуются на неукротимую рвоту, нежелание принимать любую пищу, сильную слабость и вместо того, чтобы набирать в весе, женщины худеют. В связи с выраженной рвотой и обезвоживанием единственным выходом становится госпитализация в гинекологический стационар, врачи при этом назначают капельницы для восполнения объема потерянной жидкости и противорвотные препараты (например, метоклопрамид — церукал). Как правило, в этом случае даже при выраженной рвоте беременность удается сохранить. Но есть крайне редкая и тяжелая форма раннего токсикоза беременных — тетания (судороги). Такой сильный токсикоз лечится очень трудно и в этой ситуации иногда приходится прерывать беременность для того, чтобы спасти женщине жизнь.
Что же делать при токсикозе в первой половине беременности
Его приходится просто пережидать, как правило, он проходит сам. Если приступы рвоты не дают нормально жить, врач-гинеколог может выписать больничный лист и назначить противорвотные препараты в таблетках. Сколько же ждать, спрашивают многие беременные женщины? Когда проходит токсикоз, мы уже знаем - к 16-й неделе беременности — так как к этому времени полностью формируется плацента. Чтобы облегчить себе жизнь, можно воспользоваться некоторыми нехитрыми приемами — например, позавтракать, не вставая с постели — в этом случае значительно облегчается тошнота. Некоторым помогают соленые сухарики и сладкий чай, а кому-то — водичка с лимоном. В общем, надо пробовать разные способы. Избавиться от токсикоза это, конечно, не поможет, но вот легче перенести его - вполне возможно.
3 месяц беременности
Третий месяц — это завершающий этап первого триместра беременности. Этот триместр, по мнению многих врачей, является наиболее рискованным с точки зрения сохранения будущего ребенка. Почему это так и как должна вести себя будущая мама в это время, чтобы не навредить малышу?
Третий месяц беременности
Третий месяц становится заключительным месяцем первого триместра беременности. Сейчас женщине придется встать на учет, если этого не было сделано в предыдущем месяце, и с этого момента посещения врача будут регулярными – один раз в три недели. Кроме того, на этот месяц приходится достаточно большое количество анализов и обследований, по которым специалист сделает выводы о развитии беременности, о том, как происходит формирование и развитие плода и как он себя нынче «чувствует».
Малыш с 10-11 недели уже именуется именно плодом: эмбриональный период развития закончен, почти все органы и системы сформированы, теперь он будет активно расти, а маленький организм – все больше совершенствоваться. Сформирована к этому месяцу плацента, отныне именно она отвечает за обеспечение ребенка кислородом и питанием. К концу первого триместра беременности малыш уже двигает руками и ногами, умеет поворачивать головку и открывать рот, глотать. В размерах кроха достигает 9 см.
Анализы и обследования на третьем месяце беременности
Как правило, именно на третий месяц приходится постановка беременной на учет: при первом осмотре будет заведена новая медицинская карта, в которую в последующем будут вписываться все результаты анализов и регулярных обследований. И уже сейчас список этих самых анализов и обследований довольно внушительный: врачам необходимо увериться, что беременность протекает согласно показаниям, ребеночек в животике у мамы находится в полном порядке, никаких заболеваний и состояний, угрожающих беременности не присутствует. А если все-таки какие-то проблемы в организме и наблюдаются, анализы и обследования на третьем месяце беременности дадут возможность определиться специалистам с дальнейшим планом действий.
При постановке на учет женщине будут измерены рост, вес и артериальное давление. Обязателен также осмотр на кресле, во время которого врач возьмет гинекологический мазок (для выявления возможных половых инфекций) и цитологический мазок (определяющий особенности строения клеток поверхности и канала шейки матки). Кроме того, при ручном обследовании гинеколог определяет особенности строения внутренних половых органов, устанавливает, соответствует ли величина матки сроку беременности.
Сейчас необходимо сдать также клинический анализ крови и общий анализ мочи. Показан и анализ крови на ВИЧ и ToRCH-инфекции (токсоплазмоз, цитомегаловирус, краснуха, герпес, сифилис, гепатиты В и С и некоторые другие), угрожающие для плода патологиями и аномалиями развития. Рекомендуют беременной также пройти биохимический анализ крови, позволяющий оценить работу многих внутренних органов, а также анализ на свертываемость крови.
Не помешает консультация у терапевта, окулиста, стоматолога, эндокринолога, отоларинголога, сеанс электрокардиограммы. На конец третьего месяца беременности, на 11-12 неделю, приходится и первое плановое УЗИ, во время которого специалист установит срок беременности и предположительную дату родов, исключит вероятность многоплодной беременности, оценит степень риска генетических отклонений и пороков развития малыша.
4 месяц беременности
С 13 недели начинается второй триместр беременности. Считается, что это наиболее приятный и безопасный период для мамы и будущего малыша.
4 месяц беременности
К четвертому месяцу уже должны поутихнуть все неприятные явления, связанные с токсикозом, во всяком случае, интенсивность их ощутимо поубавилась. На смену тошноте и рвоте часто приходит усиленный аппетит – ребеночек продолжает активно расти и развиваться, требуя в необходимых количествах питательные и полезные вещества. Плод сейчас растет, словно в сказке – не по дням, а по часам, и уже к концу четвертого месяца женщина впервые с замиранием сердца может почувствовать его первые толчки и шевеления.
Ребенок в четыре месяца беременности
В этом месяце практически завершается формирование внутренних органов ребенка: почки уже самостоятельно выводят мочу в околоплодные воды, надпочечники вырабатывают гормоны, управление всеми функциями маленького организма осуществляются нервной и эндокринной системой, активно развивается иммунная система. Продолжается развитие и рост мозга малыша: четвертый месяц знаменуется формированием коры головного мозга.
Сейчас функцию транспортировки к ребенку всех питательных и полезных веществ исполняет плацента, она же ответственна за выведение вредных веществ и отходов жизнедеятельности, за защиту крохи от вредоносных вирусов и бактерий.
На четвертом месяце развития беременности малыш уже сгибает ножки и ручки, сжимает ладони в кулаки, у него появляется хватательный и сосательный рефлексы. В этом же месяце начнут расти волосы на голове, брови и ресницы, формироваться ноготки. В то же время, на теле крохи появляется зародышевый пушок – лануго, который будет удерживать специальную защитную смазку, выделяемую кожей.
Ребенок уже умеет жмуриться, а к концу месяца и вовсе приоткроет глазки. По итогам четвертого месяца малыш вырастет до 16-20 см, вес его достигает 200 г.
Ощущения и возможные проблемы четвертого месяца беременности
В этом месяце происходит постепенное улучшение общего самочувствия: токсикоз проходит, посыпается повышенный аппетит, возрастает активность. Ощутимей изменяется фигура: матка быстро растет, соответственно, округляется животик и сглаживается талия, еще больше увеличиваются молочные железы, но, к счастью, постепенно проходит их болезненность и отечность.
На четвертом месяце возможно появление на коже пигментных пятен, появление или потемнение уже имеющихся веснушек. Кроме того, становится более выраженной полоска на животе, темнеют также и соски и ареолы.
По причине большого количества жидкости в организме, возможно усиленное потоотделение и некоторое увеличение белесых влагалищных выделений. При любых изменениях характера выделений – если изменяется их цвет, консистенция, выделения сопровождаются зудом и/или жжением – следует обращаться к врачу, ведь при таких симптомах, скорей всего, необходимо лечение присоединившейся инфекции.
На 4 месяце беременности все еще возможны периодические головные боли и головокружения, во время чистки зубов может проявляться небольшая кровоточивость десен. Возможна некоторая заложенность носа, а в случае, если мелкие сосуды не выдерживают – носовые кровотечения.
Крайне неприятной проблемой может стать запор, как последствие гормональных изменений в организме и давления выросшей матки на кишечник. Запоров лучше избегать, тщательно следя за питанием, а если все же запор проявился – постараться поскорей отладить работу пищеварительной системы и кишечника в частности. Ведь часто именно запоры становятся причиной болезненного и деликатного заболевания – геморроя.
В четвертом месяце матка уже выходит за пределы малого таза, и рост ее продолжается в брюшной полости. Значительное увеличение матки сопровождается растяжением связок, которое многие будущие мамы ощущают в виде тянущих болей внизу живота. Вот только для того, чтобы установить характер боли и исключить возможный риск потери ребенка, следует обязательно проконсультироваться по поводу болезненных ощущений с врачом.
4 месяц беременности. Что носить?
С увеличением массы тела и ростом животика будущая мама может обнаружить, что то белье, которое она носила раньше, ей уже не подходит. На что нужно обращать внимание и как выбирать новое белье? Это не такой простой процесс, как кажется многим мамам...
Одежда для беременных: что выбрать?
Одним из пунктов, входящих в список женщины для важного дела под названием «Я буду мамой» — одежда для беременных. Конечно, для женщины, ожидающей свершения такого чуда, как рождение на свет малыша, важно всё — и питание, и физические тренировки, и общая энергетика в доме. И все же в этот период всегда актуален вопрос: «Что надеть, чтобы выглядеть красивой и женственной?»
Впрочем, сейчас реализация желания оставаться «утонченно-изысканной» даже будучи в положении, определяется только финансами. Всевозможные магазины для будущих мам предлагают одежду для беременных на все случаи жизни — от выхода в свет до дачной поездки или похода на рыбалку. Это и стандартные комбинезоны, и платья с резинкой под грудью, и широкие сарафаны, и объемные блузоны. Однако красота — это, отнюдь, не всё, чем стоит руководствоваться женщине при выборе одежды для себя и своего всё более округляющегося животика. Комфорт и функциональность одежды в данном вопросе выходят на первый план.
Комфорт для себя и малыша
Прежде всего, при выборе одежды стоит руководствоваться советами врачей и специалистов. В этот период у женщины меняется всё — от гормонального фона, обмена веществ, который в период беременности увеличивается примерно на 20 %, до состояния кожи.
Что важно помнить, опираясь на эти знания?
Заботясь о красоте одежды, не забывайте о качестве тканей, — говорят врачи. Не только на поздних сроках беременности, но и во время всего периода вынашивания ребенка, ваша одежда должна обеспечивать хороший уровень теплоотдачи. Этот момент, кстати, особенно важен тем, у кого на первых сроках появляется токсикоз, чтобы избежать обмороков во время приступа тошноты. Ведь организм беременной женщины реагирует на холод и жару иначе, чем организм обычных людей: ей может быть невыносимо душно, когда все трясутся от холода и наоборот. Выбирайте одежду преимущественно из натуральных материалов: лён, хлопок, шелк или шерсть. Эти материалы хорошо пропускают воздух, не нарушают теплообмен и впитывают влагу, выделяемую кожей. Синтетика же, наоборот, создаст так называемый «парниковый эффект» и не позволит выйти выделяемой кожей влаге, которая при испарении создаст почву для размножения различных микроорганизмов. Кроме того, синтетические ткани могут раздражать кожу, вызывать зуд и аллергические реакции. Если у вас нет возможности или желания приобретать одежду исключительно из натуральных тканей, старайтесь выбирать те вещи, в которых содержание синтетических материалов не будет превышать 20%. Если вы предпочитаете трикотаж, выбирайте вещи, в составе которых есть лайкра — она позволит одежде сохранить форму и не растянуться.
Белье — красиво и безвредно!
Особо ответственный момент во время беременности — выбор нижнего белья.
Дородовой бюстгальтер поможет сохранить форму груди, не дать ей обвиснуть и не допустить появления растяжек. Выбирайте модели из хлопка, которые способны немного растягиваться, и не имеют жёстких «косточек» и швов. Обратите внимание на лямки — они должны регулироваться, быть мягкими и широкими. Стоит поискать модель с поролоновыми подкладками на лямках, которые уменьшат давление на плечи. Бюстгальтер не должным быть как слишком свободным, так и очень плотно прилегающим к груди. Если вы чувствуете дискомфорт — эти признак того, что бюстгальтер стоит сменить.
При выборе трусиков также нужно отдавать предпочтение «дышащим» хлопчатобумажным изделиям, с эластичными вставками с боков и в области живота. Трусики бывают двух типов — с заниженной талией и с возможностью фиксации на животе. Выбирайте свободные модели, чтобы трусики нигде не стягивали и не натирали кожу.
Во время беременности и в течении пяти месяцев после родов врачи советуют носить компрессионное белье — колготки, чулки, гольфы, которые помогут предотвратить появление варикоза. Такое бельё поможет правильно распределить давление на разные участки ног.
Чтобы подобрать колготки, проконсультируйтесь с врачом-флебологом. Даже если у вас нет варикоза или предпосылок к нему, он может появиться после родов. Если это ваши вторые или третьи роды, риск варикозного расширения вен значительно возрастает. Приобрести лечебные колготки можно в любой аптеке.
При выборе компрессионного белья в первую очередь обращайте внимание на его качество и на производителя. Выбирайте только проверенные, зарекомендовавшие себя марки. Следует помнить, что такое бельё требует бережного ухода — его необходимо стирать в холодной воде и сушить в расправленном виде. Такой подход обеспечит сохранность лечебного эффекта белья в течение полугода.
5 месяц беременности
20 недель «до» уже пройдены, 20 недель «после» еще предстоят. На что нужно обратить внимание будущей маме в этой период?
Пятый месяц беременности
Вот он — экватор. Эта неделя завершает первую половину твоей беременности. Осталось еще столько же. Если проблем со сном на спине до этой недели еще не было, то сейчас они как раз могут проявиться. Такое бывает часто, но не у всех. Если тебе не повезло, то обзаведись специальной подушкой для сна во время беременности — она помогает правильно разложить собственные части тела, чтобы никуда ничего не давило. Потом, кстати, для малыша пригодится. Сейчас твоя матка продолжает активно расти и подниматься вверх, поэтому скоро она начнет давить на живот и на диафрагму. Это может послужить причиной затрудненного дыхания, особенно лежа на спине и при ходьбе, а также изжоги и тяжести в желудке. Вывод — кушай меньше, но чаще, чтобы желудку, подвергающемуся давлению твоей матки, было легче переваривать пищу.
Еще эта неделя является началом активного общения с твоим пузожителем. Его сенсорные каналы — тактильные и слуховые — сейчас очень чувствительны, поэтому их обязательно надо стимулировать, но не перегружать. Опять же, ежедневное общение с ним поможет тебе сформировать соответствующую доминанту беременности и принять свое новое положение как комфортное и приятное. Это важно психологически для будущих родов. С этой же целью стоит и на занятия для беременных походить. И, конечно, часто на этой неделе врач назначает очередное УЗИ, на котором определяется пол. Сходите на него вместе с мужем, и ты поймаешь массу приятных моментов, видя, как он пытается бороться с собственной чувствительностью при взгляде на экран, из которого вам ручкой машет ваш масеныш — мальчишка или девчонка, вам об этом как раз и скажут.
Малыш
Ух! Половина моей жизни в этой квартирке прожита — заканчивается пятый лунный месяц! И к этому времени я уже настоящий малюсенький человечек с ручками, ножками, крохотными ноготочками на пальчиках, глазками, которые реагируют на свет, носиком, ушками, волосиками на голове, вообщем, все что надо для жизни, у меня уже есть, и мое сердцебиение можно послушать и на УЗИ и через стетоскоп. Я умею зевать, сжимать кулачки, гримасничать и кувыркаться, сосать пальчик и играть со своей пуповиной, я слышу звуки снаружи и внутри мамы, например, биение ее сердца — обожаю этот звук, он так успокаивает! Я реагирую на мамины прикосновения и на ее эмоциональное состояние — когда ей хорошо, мне тоже хорошо, а когда она взволнована, переживает или напугана, я тоже пугаюсь и переживаю. Но в этом нет ничего страшного, потому что моя мамулечка всегда меня успокаивает.
На этой неделе у меня утолщается кожа, у нее появляется целых четыре слоя. И еще мои сальные железы начинают вырабатывать первородную смазку, которая называется восковидным секретом и, покрывая всю мою кожу, защищает ее от механических повреждений. Сейчас я напоминаю дыньку — вешу около 260 грамм, а ростом могу быть до 17 см. в длину.
6 месяц беременности
Большинство родителей интересует пол будущего ребенка. 6-ой месяц беременности — как раз то время, когда данные могут быть наиболее достоверны. Как правильно проводить исследование, чтобы узнать его наверняка? Об этом вы узнаете из нашего очередного сюжета.
Может ли УЗИ во время беременности повлиять на развитие эмбриона?
Пока нет реальных доказательств ни вреда, ни полной безопасности УЗИ при беременности, вне зависимости от того, на каком аппарате работает врач. Исследования не обнаружили никаких отклонений, кроме увеличения частоты леворукости у тех, чьи матери проходили УЗИ во время беременности, однако это может быть связано и с тем, что, начиная с восьмидесятых годов, родители стали гораздо спокойнее относиться к этой особенности и перестали переучивать детей. Сейчас большинство врачей считают, что воздействие ультразвукового излучения на плод до конца не изучено, и что УЗИ стоит делать по показаниям, а не потому, что «я беспокоюсь и хочу посмотреть, как он там». Показаниями к выполнению УЗИ, в первую очередь, являются признаки угрозы прерывания беременности — боли, выделения и так далее. В противном случае достаточно трех исследований в стандартные сроки — 12-я, 20-22-я и 30-32-я недели. Особенно важно воздерживаться от ненужных исследований до 20 недель беременности, когда идет закладка и развитие органов и систем.
Влияет ли ультразвуковое излучение на ДНК?
Существует работа П. П. Гаряева, опубликованная в 1994 году, автор которой сделал вывод, что ультразвук воздействует на геном и может привести к мутациям. Научное сообщество не признало эти работы, ведь у автора есть еще мнение о том, что ребенок наследует генетическую информацию от прошлых партнеров матери. Так что никаких научных доказательств, что УЗИ при беременности вредно для ДНК будущего ребенка пока не существует.
Опасность нагрева тканей при УЗИ — реальная или надуманная?
Известно, что ультразвук производит колебания, которые могут привести к нагреву тканей. Однако бояться этого не стоит — ведь для диагностики в акушерстве используются безопасные частоты излучения, УЗИ делается всего несколько минут, и ультразвуковое излучение частично поглощается тканями организма матери. К тому же, датчик работает не в постоянном режиме — в течение 1 микросекунды он излучает ультразвуковые волны, а затем в течение 1 миллисекунды происходит анализ. Таким образом, излучение занимает примерно 1% времени всего исследования. Поэтому маловероятно, что УЗИ может повредить плоду или матери.
Действительно ли ребенку «не нравится» УЗИ? Часто женщины говорят, что ребенок начинает буквально «скакать» в животе. Действительно, многие дети очень активно реагируют на обследование: интенсивно шевелятся, «отворачиваются» от датчика, «не дают» рассматривать себя врачу. Некоторые считают, что так плод реагирует на «вредное и опасное излучение». Однако, скорее всего, плод реагирует на прикосновение датчика к коже живота и волнение матери во время обследования. Также бывает, что от стресса повышается тонус матки, нарушается маточно-плацентарный кровоток и плод, испытывая недостаток кислорода, начинает бурно шевелиться.
Итак, нет никаких реальных доказательств вреда УЗИ, поэтому и международные, и отечественные эксперты рекомендуют это обследование в качестве обязательного в соответствующие сроки, чтобы не упустить патологические изменения, например, обвитие пуповины и тазовое предлежание, когда только своевременно проведенное кесарево сечение спасает жизнь и маме, и малышу.
7 месяц беременности. Диспансеризация
Диспансеризация во время беременности — необходимое условие сохранения здоровья будущей мамы и малыша. Каких врачей следует посетить в обязательном порядке? Как лечиться, если заболела?
Какие препараты можно принимать во время беременности, а какие нельзя
В период с 5 по 12 неделю прием лекарств нежелателен — до сих пор все помнят о «талидомидовой трагедии», которая привела к массовому рождению детей с тяжелыми изменениями конечностей в Европе. Сегодня список таких опасных препаратов расширился, и надо четко понимать, что абсолютно безопасных для беременной лекарств, просто не бывает.
Воздействие лекарственных препаратов на организм будущего ребенка зависит от множества факторов: срока беременности, дозы и продолжительности приема лекарства, способа его применения, и состояния организма матери.
Какие лекарства категорически противопоказаны во время беременности? Если говорить в общем, это все препараты, на которых написано — «Применяется по назначеню врача». Без назначения врача можно принять: парацетамол — от жара и головной боли, или если зуб заболел — это единственное жаропонижающее средство, которое можно принимать беременным, но надо обязательно обратиться к врачу для осмотра. Можно закапать нафтизин в нос, если есть насморк. Есть также препараты при отравлении — например, регидрон — которые можно применять при жидком стуле, опять же, обратившись к врачу. И ничего более! Все остальное — только по назначению врача.
Никакие травы, которые считаются безопасными, нельзя использовать во время беременности — такая с виду безобидная пастушья сумка провоцирует врожденные уродства у плода, если ее настойка принята в ранние сроки. Врачи назначают травы при лечении, скажем, инфекции мочевыводящих путей у беременных, это допустимо.
Если врач назначает вам какое-либо лечение, обязательно сообщите ему, что беременны, и срок беременности. И помните — предупредить всегда лучше, чем лечить — поэтому старайтесь беречься от простуд, не ходите в людные места, чтобы не заражаться — особенно это актуально в холодное время года.
«Групповой» принцип
Откуда же врач узнает, какие лекарства можно беременным, а какие — нет? Общепринятой является классификация, которая разделяет лекарства на пять групп по вероятности вредного влияния на ребенка.
Группа А — вредного воздействия не обнаружено, препарат можно применять (внимание: на сегодняшний день таких не существует!) Группа В — в экспериментах на животных не выявлено опасного влияния (на людях, по понятным причинам, такие эксперименты не проводят). К этой группе относятся многие препараты, которые врачи назначают без серьезных опасений — это антибиотики пенициллиновой группы, парацетамол, ибупрофен, и другие.
Группа С — эксперименты на животных обнаружили возможное вредное воздействие, но для человека эта вредность не доказана — в эту группу попадает большинство лекарств, и их назначают, если ожидаемая польза превышает возможный вред. Группа D — есть доказательства вредного влияния препарата на плод человека, и беременным такие лекарства назначают только по жизненным показаниям.
Группа Х — лекарства, противопоказанные не только беременным, но и женщинам детородного возраста, если они не предохраняются. К этим лекарствам относится, например, препарат для лечения угрей местного применения на основе ретиноидов.
7 месяц беременности
26-28 недели беременности - это время, когда ребенок начинает активно двигаться. Что такое «календарь шевелений»? С какой частотой должен двигаться ваш малыш. И какие исследования необходимо провести в это время?
Как себя чувствует мама на 7 месяце беременности
Заканчивается седьмой месяц твоей беременности, и живот уже вырос настолько, что может затруднять дыхание, особенно если сидишь долго или ходишь быстро. Тогда делай выводы и меняй образ жизни — поменьше сиди и помедленней ходи. А еще самое время начать посещать школы для беременных, если ты там еще не тусуешься. Формирующаяся у тебя сейчас доминанта беременности очень даже к этому располагает.
Многие физические недомогания этого срока — тяжесть в ногах, боль в пояснице, в спине, усталость и отечность, а также общее ощущение себя как неповоротливого бегемотика — все это успешно «лечится» банальной гимнастикой или йогой для беременных, расслабляющими дыхательными упражнениями, а хандра, тревожность и депрессия — общением с себе подобными и со специалистами, которые ведут занятия.
Про посещения врача сказать приятного нечего: если твоя беременность протекает без осложнений, то примерно раз в 10 дней — 2 недели, а если набираешь лишнего веса много-то заставит ходить чуть ли не каждый день — давление померить, взвеситься, мочу принести. К тому же есть ряд анализов, которые могут порекомендовать сдать на этом сроке — тест на антитела, если у тебя отрицательный резус-фактор, тест на уровень железа в крови и толерантность к глюкозе. Подробнее про анализы ты можешь почитать в статье о втором и третьем триместрах.
Что происходит с малышом на 7 месяце беременности
Сегодня папа наклонился к маминому животу, чтобы послушать, чего я тут делаю, а я как дам ему в ухо ножкой — типа, «привет, па»! Вот смеху-то там, снаружи, было! Сейчас я еще могу активно двигаться, хотя уже не кувыркаюсь, как раньше — места маловато все-таки стало. К тому же мне уже потихонечку пора занимать правильное положение для будущих родов — головой вниз, хотя пока еще я могу сидеть либо головой, либо ножками вперед. Вешу я уже больше килограмма — до 1200 грамм, а рост мой может быть больше 35 см. — конечно, ведь на этой неделе продолжают укрепляться мои кости. В моих легких продолжает вырабатываться веществ сурфактант, а волосики на голове становятся более темными. Мой волосяной пушок — лануго — постепенно начинает отпадать, оставаясь пока на плечах и пояснице.
Я продолжаю познавать мой внутренний и внешний мир: ощупываю себя и свою пуповинку, стенки матки, прислушиваюсь к тому, что происходит снаружи, активно реагирую на внешние звуки и прикосновения. А еще я могу принимать такие смешные положения-загадки — мама там снаружи сидит и думает, где это у меня что расположилось — где голова, где пятка, а где попа. Иногда у нее даже получается поймать мою пятку, когда я толкаюсь или потягиваюсь. Сейчас я уже могу отдавать предпочтение той или иной руке в зависимости от того, какое из полушарий головного мозга у меня доминирует.
8 месяц беременности
С восьмого лунного месяца начинает свой отсчет третий — последний — триместр беременности. Самый волнительный и может самый тревожный, но в то же время и самый радостный — потому что по окончании этого последнего срока наконец произойдет долгожданное событие — рождение ребенка.
Что такое гестоз?
Одним из самых серьезных осложнений поздних сроков беременности является гестоз. Это особое состояние организма, при котором нарушается функционирование всех жизненно важных органов и систем организма будущей мамы, существенно страдает плод и высоки риски отслойки плаценты, гибели как беременной, так и плода. Это осложнение тесно связано с беременностью, вне ее оно никогда не возникает и поэтому, данный диагноз требует своевременного установления и немедленного вмешательства.
Тревожная статистика
Гестоз — это специфическое осложнение беременности, связанное непосредственно с тем, что происходит в организме будущей матери. Это своего рода сбой адаптации ее тела к факту беременности, неготовность всех ее систем и органов к полноценному вынашиванию плода. Его раннее начало и неуклонное прогрессирование может приводить к гибели плода, наносит существенный вред здоровью матери и иногда может угрожать ее жизни. По данным врачей, количество случаев гестоза при беременности неуклонно растет и достигает 30% всех поздних сроков гестации.
Обычно гестоз формируется в организме женщины, имеющем наследственные особенности и хронические патологии, о которых женщина могла просто не подозревать до периода вынашивания крохи. Из-за наличия слабых мест в теле, повышенные нагрузки, которые на него накладывает беременность, приводят к срыву, от чего страдают жизненно важные органы и системы. Без должного контроля, первичные и пока незаметные изменения в состоянии могут начинаться с 17-20 недель беременности, но выраженные и тяжелые проявления обычно приходятся уже на более поздние сроки, ближе к третьему триместру или родам.
Виды гестозов
По мнению специалистов, можно выделить два типа гестозов — так называемый «чистый» гестоз, который развивается у тех будущих мам, которые не имели до беременности каких-либо выраженных и серьезных патологий. Также выделяют и сочетанный гестоз, который ставят женщинам, имеющим изначально проблемы с давлением, патологиями печени ил почек, расстройствами в эндокринном обмене или иными хроническими патологиями.
О гестозе как таковом можно говорить при его формировании только во второй половине беременности, не ранее 20-24 недель. Ранний токсикоз беременности, который сопровождают разнообразные неприятные ощущения, не относится к гестозам, он имеет иные механизмы и зачастую угрозы для жизни не представляет.
Точная причина формирования гестозов на сегодня не выявлена, к единому мнению относительно механизмов его происхождения ученые не пришли. Есть несколько основных теорий, которыми объясняют развития изменений тела, типичных для гестоза. По одним данным, нарушения кровообращения возникают в результате сбоев в регуляции тонуса сосудов корой и подкорковыми центрами, которые возникают в результате адаптации организма к беременности.Согласно гормональной теории,нарушения происходит из-за сбоев в работе надпочечников, плаценты или иных органов по производству эстрогенов и других гормонов, необходимых для полноценного вынашивания беременности. А по данным иммунной теории предполагается, что гестоз возникает в результате неадекватной реакции иммунитета женщины на чужеродные белки тела плода, стараясь всячески отторгнуть инородный для него организм. Формирование на продукты жизнедеятельности плода антител, циркулирующих по тканям матери, приводит к поражению у нее сосудов, почек и других органов. Кроме того, для гестоза прослежена и наследственная линия: обычно склонность к гестозу передаются у женщин по наследству.
9 месяц беременности
Вот и наступил последний – девятый месяц беременности: женщина и практически готовый к знакомству с новым миром ребеночек, который пока еще «дислоцируется» в животике, выходят к «финишу».
С наступлением девятого месяца беременности роды могут начаться в любой момент, и пугаться этого не стоит – на девятом месяце ребеночек уже считается доношенным, маленький организм вполне готов встретиться с условиями внешнего мира. И к этому времени женщина должна быть готова «во всеоружии»: наверняка вещи первой надобности для роддома уже дожидаются своего часа, детская для долгожданного ребеночка уже обустроена, и мамочка каждый день прислушивается к себе, ожидая начала уже настоящих, а никак не тренировочных, схваток.
Ребенок в девять месяцев беременности
На этом этапе малыш уже полностью готов к жизни вне утробы матери: легкие совершают дыхательные движения, у малыша выработан сосательный рефлекс, как один из основных рефлексов первого года жизни, пищеварительная система готова приступить к «приему» и «переработке» грудного молока.
Ребенок в девять месяцев беременности может уже «похвастаться» пропорциональным сложением маленького тельца, кожа его приобретает нежно-розовый цвет, а с тела постепенно исчезает зародышевый пушок лануго. Сохраняться лануго, а с ним и остатки первородной смазки после рождения ребенка могут разве что на тех участках тела, где требуется особая защита – в складках или на нежных плечиках.
К девятому месяцу ребенок уже занимает положение, из которого будет продвигаться по родовым путям матери, как правило, это головное предлежание – «на головке» малыш простоит до самого начала родов. Сейчас кроха занимает всю полость матки, в этой связи возможностей для активных движений у него практически нет.
Ощущения и самочувствие женщины на девятом месяце беременности
На девятом месяце беременности, за пару недель до родов, женщина вдруг ощущает, что стало легче дышать: головка малыша опустилась в область таза, матка уже не так давит на легкие, соответственно, дыхание облегчается. Но при этом, не исключено, что вместо затруднений с дыханием возникнет ощущение тяжести в нижней части живота, тупая боль в области лобка, паха или внутренней поверхности бедер, что связанно с давлением головки малыша на нервные окончания.
Живот на девятом месяце уже не увеличивается в размерах, однако кожа на животе может чесаться невыносимо. Обязательно нужно обрабатывать кожу специальными средствами против растяжек, тем более, что сейчас они могут проявиться даже за одну ночь: многие состоявшиеся мамы рассказывают, как вечером ложились в кровать с гладким и «чистым» животом, а наутро просыпались с красными полосками на коже.
Последние недели перед родами
Последние недели беременности — ответственное время для подготовки к родам. Не чувствуйте себя несчастной. Не ведите себя как больная. Беременность и роды — работа, природой предназначенная для организма женщины. И она на вашей стороне: поверьте, многое ею сделано для того, чтобы помочь вам благополучно разрешиться от бремени и почувствовать себя счастливой.
Будущая мать должна запомнить
- Примерно за две недели до родов или чуть раньше из шейки матки отойдет слизистая пробка.
- Плацента начинает стареть: появляются трудности в снабжении плода питательными веществами и кислородом.
- В матке изменяется центр тяжести, и, как следствие возможна боль в пояснице.
- Повышается чувствительность матки к толчкам ребенка.
- Грудные железы увеличились, набухли, может выделяться молозиво.
- Возможно перенашивание беременности — это опасно для плода. Будьте начеку!
- Отхождение вод — сигнал немедленно отправляться в родильный дом.
Малыш
Ребенок в 37 38 39 и 40 недели беременности доношен, полностью сформирован. Заканчивается «становление» половой системы: у мальчиков, например, яички спускаются в мошонку. «Поднимавшийся» последние недели вверх пупок достиг своего законного места. Сыровидная смазка исчезла, она может сохраниться лишь там, где надо беречь нежную кожицу от потертостей, — в паху, в подмышечных впадинах.
У ребенка уже неплохая перистальтика кишечника, и в нижних его отделах накапливается меконий — первородный кал. Иногда его скапливается немало: бывает, во время родов врачу преподносится «сюрприз». Вовсю готовится к работе «система», которой поручена архиважная задача — обеспечить малыша умением сосать. Без преувеличения, от этого безусловного рефлекса зависит его жизнь. Весь последний месяц беременности в материнской утробе ребенок, если нет тазового предлежания, «простоит» на голове.
У врача
Конечно, последний — третий триместр — потребует более частого посещения заветного кабинета в женской консультации и более активного использования заранее заготовленной стеклотары для сдачи анализов.
1. Общий анализ мочи на сроке 30, 32, 33, 34, 35, 36, 37, 38, 39, 40 недель — итого 10 баночек.
2. Общий анализ крови на сроке 30 и 35 недель — еще пару раз уколят палец противной иголкой.
3. Биохимический анализ крови на сроке 30 недель.
4. Анализ крови на сроке 30 недель на предмет выявления СПИДа, сифилиса, гепатитов В, С, TORCH-инфекций: токсоплазмоза, краснухи, цитомегаловирусной и герпетической ин¬фекций.
5. Также в 30 недель или около этого срока надо провести следующие исследования:
- Коагулограмма
- Мазок на флору
- УЗИ
- Допплерометрия
- Кардиотокография (КТГ).
Если женщина работает, то начиная с 30-й недели оформляют декретный отпуск и выдают на руки обменную карту с описанием всех сделанных анализов, обследований, заключений осмотров тебя специалистами — врачами узкого направления типа терапевта, окулиста, стоматолога и т. п.
Подготовка к родам
Когда подходит к концу последний, третий триместр, и самые важные дела по подготовке к родам либо уже сделаны, либо идут полным ходом, встает еще один вопрос — что может понадобиться в будущей маме и малышу в роддоме и в первое время пребывания дома.
Список важных вещей в роддом
Крайний срок в 38 недель, а если у вас беременность протекающая с осложнениями и есть вероятность преждевременных родов — с 30 недель (вам об этом обязательно скажут в женской консультации) носите с собой следующие документы:
- Паспорт (его заберут в приемном покое и выдадут перед выпиской)
- Страховой полис (некоторые пишут еще и СНИЛС)
- Обменная карта (обложку и страницы с рекламой лучше сразу оторвать)
- Родовый сертификат (сделайте копию, не забудьте при выписке из роддома забрать талон № 1 и 2 они потребуются в детской поликлинике)
- Ксерокопия больничного листа (на случай осложненных родов или кесарева сечения, без нее не выдадут дополнительный больничный лист)
Из обязательного это все. Без всего остального Вас в роддом пустят, но лучше конечно быть готовой к началу схваток. Итак берем полиэтиленовый пакет, ни в коем случае не сумку, ее в роддом взять не разрешат и складываем в него следующее:
- Резиновые тапочки в которых можно пойти в душ.
- Сорочка и халат. В них вы переоденетесь в приемном покое и будете находится во время оформления документов, осмотра врача и прочих необходимых процедур. Не нужно покупать отдельную сорочку для родов (как я это сделала), в родовом зале с вас все равно ее снимут, а взамен дадут одноразовые сапоги, сорочку и шапочку.
- Влажные салфетки. В моем роддоме в самый ответственный момент не оказалось туалетной бумаги, поэтому запаситесь на всякий случай.
- Бутылку питьевой воды без газа 0,5 л. Больше вам не разрешат. Пить во время родов вообще не рекомендуется, но смочить горло захочется, поэтому позаботьтесь о себе и возьмите небольшую бутылку воды или термос с травяным чаем.
- Телефон и зарядное устройство. Все это у меня забрали перед входом в родовый зал, но принесли в палату сразу же после родов.
В следующие два пакета сложите вещи для новорожденного и для себя.
Вещи необходимые малышу в роддом
- Подгузники одноразовые маленькая пачка.
- Пеленки трикотажные или фланелевые (на зиму) и ситцевые по 2 шт.
- Чепчик одна штука.
- Одежда для ребенка. Можно выбрать три варианта. Боди + ползунки на широкой резинке, кофточка + ползунки на бретелях или слип. Наборов одежды надо брать на каждый день по одному, то есть минимум пять. Столько дней вам предстоит провести в роддоме. НЕ ПОКУПАЙТЕ распашонки ни ситцевые, ни фланелевые не выбрасывайте денег, если очень хочется возьмите лучше кофточку с запахом на завязках или кнопках.
- Носочки летом легкие, зимой теплые шерстяные. Хотя бы одну пару.
- Рукавички (царапки).
- Полотенце. Оно понадобится для подмывания младенца.
- Жидкое мыло для подмывания поп.
- Крем под подгузник.
- Влажные салфетки.
- Пустышка, возьмите на всякий случай. Может и не пригодится, а может быть такая предусмотрительность окажется как нельзя кстати.
Вещи для мамы в роддом
- Халат (лучше два). По-крайней мере имейте дома один выстиранный и выглаженный про запас.
- Сорочки (минимум две). Могут случится разные неожиданности и нужно будет переодеться. Сорочки не принципиально покупать для кормящих мам (к тому же они как правило дороже обычных). Берите на пуговицах, завязочках или с запахом. При выборе сорочки самое главное не прогадать с длинной. Сорочка + халат это ваша униформа на все время нахождения в больнице поэтому когда вы лежите на кровати сорочка должны прикрывать попу, в то же время слишком длинная сорочка очень неудобна, когда нужно перевернуться лежа на кровати.
- Бюстгалтер для кормления (хотя бы один). Вам очень повезет, если вы приобретете модель с застежкой впереди, потому что каждый раз когда к вам будет заходить доктор он будет смотреть грудь, а задирать каждый раз сорочку, не очень эстетично.
- Хлопковые носки, шерстяные вещи в роддом брать запрещено.
- Хлопчатобумажные трусы. Минимум 5 штук. Можно купить одноразовые трусы к которым изнутри крепится прокладка.
- Бандаж послеродовый.
- Прокладки для груди. Лучше покупать гелевые, с наполнителем как у прокладок, а не с ватой внутри.
- Прокладки 2 упаковки. В некоторых роддомах требуют, чтобы лицевой слой прокладки был без сеточки. Можете приобрести специальные прокладки для рожениц (или даже специальный набор). Кстати учтите, что прокладку вы тоже каждый день будете показывать доктору.
- Одноразовые пеленки. Одной упаковки более чем достаточно.
- Мазь для сосков. Берите с собой обязательно, велика вероятность, что в первое время вы будете неправильно прикладывать ребенка к груди, да и соски у вас пока еще очень нежные.
- Предметы личной гигиены (расческа, зубная паста, зубная щетка, полотенце, туалетная бумага, шампунь, мыло, дезодорант, бритвенный станок, крем для лица, крем для рук, ватные диски и прочее).
- Посуда (тарелка, чашка, ложка, вилка) и пакеты для мусора.
Витамины и минералы от А до Я
Организм человека нуждается в  витаминах и минералах. Витамины — это питательные вещества, содержащиеся в животной и растительной пище, которые необходимы для хорошего самочувствия.
Существуют два типа витаминов: водо- и жирорастворимые. Водорастворимые витамины легко усваиваются организмом. Эти витаминыне накапливаются в теле, а их излишки выводятся с мочой. К водорастворимым витаминам относят витамины группы В и витамин С.
Жирорастворимые витамины всасываются с помощью желчных кислот, которые организм специально вырабатывает для переваривания жиров. Эти витамины накапливаются в жировой ткани и используются при необходимости. К жирорастворимым витаминам относят витамины А, D и E.
Минералы — это неорганические вещества, содержащиеся в воде и почве, которые также необходимы для хорошего здоровья. К полезным минералам относят железо, магний и кальций. Обеспечить поступление большинства необходимых витаминов и минералов поможет сбалансированное питание. Однако в современных полуфабрикатах, чересчур обработанной и иногда пище необходимые питательные вещества могут отсутствовать.
Поэтому многие дополнительно принимают витаминно-минеральные добавки. Они содержат необходимые компоненты правильного рациона и принимаются внутрь. Эти добавки выпускаются в виде таблеток, капсул, порошков, энергетических батончиков и напитков.
Витамин А – ретинол, «витамин красоты»

Функции
Нормальное зрение, особенно ночное; образование клеток (например кожи); увеличивает сопротивляемость инфекциям, важен для нормального течения обменных процессов в организме, участвует в процессах биосинтеза антител.
Лечебный эффект
В сочетании с другими антиоксидантами применяют для профилактики атеросклероза, ишемической болезни.
Пищевые источники витамина А
Богатые жиром и обогащенные молочные продукты, печень, желтые овощи и овощи с темно-зелеными листьями. Но — варка пищи ведет к потере витамина А до 30%.
Дозировка
Рекомендуемая суточная норма потребления для взрослых равна 1,5 мг, при тяжелой физической работе дозу витамина А нужно увеличить до 2-3 мг в сутки.
Симптомы длительного дефицита
Плохое ночное зрение, сухая кожа, сухая конъюнктива глаза, слабый иммунитет.
Передозировка витамином А
При передозировке ухудшается зрение, появляются головные боли, тошнота, сухость кожи, диарея, депрессия, у беременных женщин — самопроизвольные аборты и пороки развития плода.
В аптеке
Содержится во всех известных поливитаминных препаратах, также есть монопрепараты витамина А, например в каплях. И, конечно, рыбий жир в капсулах. Нужно учитывать, что витамин А — жирорастворимый, то есть лучше всего он усваивается с жирами.
Витамин В2 – рибофлавин

Функции
Способствует превращению в энергию всех соединений, содержащих калории; играет важную роль в белковом обмене; рибофлавин необходим для нормальной зрительной функции глаза, он повышает цветоощущение, улучшает ночное зрение, также важен для нормального функционирования нервной системы, необходим для синтеза гемоглобина, участвует в процессах роста.
Лечебный эффект
В лечебных целях назначают для стимуляции процессов восстановления после нагрузок, при лечении гипохромной анемии и состояний перенапряжения.
Пищевые источники витамина В2
Печень, мясо, молочные продукты, яйца, темно-зеленые овощи, хлеб из цельного зерна и крупы, орехи.
Дозировка
На 1000 ккал необходимо 0,8 мг рибофлавина. Если в пище преобладают углеводы или жиры, то потребность организма в витамине В2 резко повышается. Также нужен дополнительный источник этого витамина при высоких физических нагрузках.
Симптомы длительного дефицита
Язвы во рту, на языке и в горле; сухая, потрескавшаяся кожа, анемия, депрессия, отмечается слабость, понижается аппетит, падает вес, появляется резь в глазах, отмечается выпадение волос.
Передозировка витамином В2
Токсические эффекты передозировки в настоящее время неизвестны.
В аптеке
Входит в состав большинства поливитаминных препаратов, выпускается и отдельно в виде порошка, таблеток и драже.
Витамин В12 - цианокобаламин

Функции
Этот витамин необходим для нормального кроветворения; участвует в белковом обмене, положительно влияет на жировой и углеводный обмен, на функцию нервной системы и печени; витамин В12 понижает содержание холестерина в крови и активирует свертывающую систему крови.
Лечебный эффект
Применяется для лечения анемии, при заболеваниях печени, при невритах и невралгиях, кожных заболеваниях.
Пищевые источники витамина В12
Печень, почки, мясо, рыба, яйца, молочные продукты, дрожжи.
Дозировка
Потребность в цианокобаламине составляет 2 мкг на 1000 ккал (5-10 мкг в сутки).
Симптомы длительного дефицита
При недостатке витамина В12 развивается анемия, а также утомляемость, слабость, потеря веса, покалывание в конечностях, язвы на языке.
Передозировка витамином В12
Токсические эффекты передозировки в настоящее время неизвестны.
В аптеке
Входит в состав основных поливитаминных комплексов, выпускается как монопрепарат в виде таблеток.
Витамин Д - «Витамин солнечного света»

Функции
Способствует усвоению кальция и фосфора, влияет на рост костей, нервно-мышечную активность.
Лечебный эффект
Назначается в качестве профилактики и лечения рахита у детей.
Пищевые источники витамина Д
Обогащенное молоко, говяжья печень, печень трески, рыба, яичный желток, образуется в коже при воздействии солнечного света.
Дозировка
2,5 мкг в сутки.
Симптомы длительного дефицита
У детей — деформация костей, рахит; у взрослых — размягчение костей (остеомаляция), ломкость костей (остеопороз).
Передозировка витамином Д
У детей — плохой аппетит, замедленный рост, деформация костей, окостенение суставов; у взрослых — головные боли, тошнота, диарея, потеря веса, мышечная слабость.
В аптеке
Выпускается в виде водного раствора, входит в состав большинства профилактических витаминно-минеральных комплексов.
Витамин К

Функции
Играет активную роль в свертывании крови, образовании костей.
Лечебный эффект
Вводят химически синтезированный витамин К будущим мамам незадолго до родов, чтобы он из кровотока матери проник в кровоток плода и таким образом дефицита витамина К у младенца удается избежать.
Пищевые источники витамина К
Овощи с зелеными листьями, горох, капуста, цветная капуста (+ образуется у человека в кишечнике).
Дозировка
Суточная потребность в витамине К равна 65-80 мкг.
Симптомы длительного дефицита
Ухудшение свертывания крови и образования костей (в особенности у новорожденных); кровотечения, кровоизлияния.
Передозировка витамином К
Потеря эритроцитов, желтуха, риск мозговых расстройств.
В аптеке
В состав поливитаминных препаратов входит редко — это один из тех витаминов, которые легче всего образуются кишечными бактериями, поэтому он может совсем отсутствовать в пище, а затруднения по части витамина К могут испытывать только новорожденные младенцы.
Витамин В3 - никотиновая кислота, ниацин, витамин РР

Функции
Участвует в белковом и углеводном обмене, нормализует функцию органов пищеварения (печени, желудка, поджелудочной железы и др.), оказывает сосудорасширяющее действие, но в основном на поверхностные сосуды.
Лечебный эффект
Дополнительные дозы витамина РР назначают с целью ускорения восстановительных процессов и устранения перенапряжения, а также при заболеваниях печени и желудочно-кишечного тракта, при спазмах головного мозга, конечностей, почек, при инфекционных заболеваниях.
Пищевые источники витамина В3
Печень, домашняя птица, мясо, яйца, хлеб из цельного зерна, крупы, орехи и бобовые (горох, бобы), в процессе кулинарной обработки теряется до 25% витамина РР.
Дозировка
15-19 мг в день.
Симптомы длительного дефицита
Болезнь пеллагра — ее симптомы: сыпь, понос, бессонница, спутанность сознания.
Передозировка витамином В3
Раздражение слизистой желудка, диабет, нарушений функций печени, желтуха, покраснение лица, шеи и ладоней.
В аптеке
Входит в состав большинства известных поливитаминных препаратов, отдельно выпускается в виде таблеток (по 50 мг).
Кальций

Функции
Играет важнейшую роль в образовании костей и зубов, свертывании крови, также отвечает за жидкостное равновесие, нервный импульс, мышечное сокращение, активацию ферментов.Лечебный эффект
Кальций назначают для снижения риска развития остеопороза, для укрепления костей, волос и зубов, применяют в комплексном лечении судорог.
Пищевые источники кальция
Молочные продукты, сыр, печень, рыба, яичный желток, овощи с зелеными листьями, крупы, черная патока, соевые бобы.
Дозировка
Суточная потребность в кальции равна 800 мг; особо тщательно за дозировкой нужно следить во время беременности — в первом триместре потребность в этом минерале повышена, но чрезмерный прием кальция в третьем триместре может привести к различным патологиям плода (например быстрому затягиванию родничка и, как следствие, внутричерепному давлению и т.д.).
Симптомы длительного дефицита
Мышечные судороги, боли и спазмы, покалывание в кистях и стопах и их ригидность, у детей — деформированность костей, у взрослых — остеопороз.
Передозировка кальцием
Потеря аппетита, тошнота, рвота, запоры, потеря веса, лихорадка, слабость.
В аптеке
Входит в состав большинства популярных витаминно-минеральных комплексов, есть несколько вариантов монопрепарата и есть сочетание кальций +витамин Д3 (он помогает кальцию лучше усваиваться).
Карнитин - витамин Вt

Функции
Карнитин — это аминокислота, которая выполняет в организме особую функцию. Она является важнейшим участником обмена веществ и энергии. Именно от карнитина зависит эффективность энергетического обмена с участием жиров. За счет этой энергии питаются мышцы, печень, почки, а в условиях глюкозного голодания и мозг. Карнитин особенно важен для длительно работающих мышц, к которым относится сердце.
Лечебный эффект
Карнитин рекомендуют принимать в период реабилитации после болезни, для профилактики и комплексного лечения заболеваний сердца, для повышения защитных сил организма, а также как поддерживающее средство во время высоких физических и умственных нагрузок.
Пищевые источники карнитина
Больше всего карнитина в мясе животных, морепродуктах, крабовом мясе.
Дозировка
Оптимально в организм человека должно поступать 250-500 мг карнитина в сутки (такое количество карнитина содержится, например, в 1 кг сырой рыбы, а при термической обработке эта аминокислота частично разрушается).
Симптомы длительного дефицита
Быстрая утомляемость, мышечная слабость, гипотония, сонливость, раздражительность, нарушение функции сердца и печени — основные признаки дефицита карнитина. Также при недостатке карнитина в организме уменьшается использование энергии из жировых отложений. В результате их объем увеличивается, что пагубно сказывается на здоровье.
Передозировка карнитином
Вызывают болезни желудка (кстати, карнитин противопоказан при гастритах и язвенной болезни желудка).
В аптеке
Выпускается в виде раствора.
Фолиевая кислота - витамин Вс, фолацин

Функции
Участвует в белковом обмене, служит важным фактором в размножении клеток, стимулирует и регулирует кроветворение.
Лечебный эффект
Фолиевую кислоту назначают при планировании беременности и в первые месяцы беременности для профилактики дефектов нервной трубки плода.
Пищевые источники фолиевой кислоты
Печень, темно-зеленые овощи, ростки пшеницы, бобовые, апельсины и апельсиновый сок, рыба, домашняя птица, яйца.
Дозировка
180-200 мкг в сутки; при кулинарной обработке теряется 15-30% фолиевой кислоты. Для обеспечения организма этим витамином группы В необходимо включать в меню свежие фрукты, травы, овощи.
Симптомы длительного дефицита
Анемия, язвы во рту и в горле, ревматоидный артрит, инфекции, токсемия при беременности (дефицит часто отмечается при алкоголизме).
Передозировка фолиевой кислотой
У людей, страдающих эпилепсией, передозировка может спровоцировать судороги.
В аптеке
В профилактических дозах присутствует в большинстве известных поливитаминных комплексах, однако в лечебных целях необходим монопрепарат фолиевой кислоты (в таблетках).
Фосфор

Функции
Вместе с натрием регулирует кровяное давление, участвует в проведении нервных импульсов и регуляции деятельности сердца, играет важную роль в обмен белков и углеводов.
Лечебный эффект
Препараты калия в лечебных целях назначают при серьезных заболеваниях печени и в терапии заболеваний сердечно-сосудистой системы, при этом лечащий врач должен все время контролировать уровень концентрации калия в крови.
Пищевые источники фосфора
Мясо, рыба, домашняя птица, картофель, бананы, абрикосы, бобовые, арахисовое масло, орехи, какао, черная патока, крупы.
Дозировка
Суточная потребность в калии для взрослого человека составляет 1875-5625 мг.
Симптомы длительного дефицита
Рвота, понос, потеря аппетита, аритмия, слабый пульс, снижение кровяного давления.
Передозировка фосфором
Мышечная слабость, аномальный сердечный ритм, расстройства деятельности почек.
В аптеке
В небольших дозах калий входит в большинство популярных витаминно-минеральных комплексов, однако при необходимости пополнить запас калия в организме в начале нужно попытаться сделать это с помощью натуральных источников (например, бананов).
Марганец

Функции
Деятельность нервов и мышц, образование костной и соединительной ткани, участвует в синтезе белков, помогает вырабатывать энергию из пищи.
Лечебный эффект
Цитрат марганца назначают в комплексном лечении поврежденных связок и сухожилий.
Пищевые источники Марганца
Мясо, фрукты, овощи, цельное зерно и крупы, орехи, семечки, пшеничные отруби, горох, клубника.
Дозировка
2,0-5,0 мг в сутки; эту дозу человек может получить, например, из завтрака, состоящего из стакана апельсинового сока, каши с отрубями (30 грамм) и банана.
Симптомы длительного дефицита
Дефицит марганца — очень редкое явление, и специфические симптомы такого дефицита не описан.
Передозировка марганцем
Марганец не считается токсичным.
В аптеке
Марганец входит в состав большинства популярных витаминно-минеральных комплексов.