Остроконечные кондиломы: проявление, лечение профилактика
Остроконечные кондиломы вызываются вирусом папилломы человека (ВПЧ). Известно более ста его разновидностей, являющихся причиной различных поражений кожи и слизистых оболочек, образования папиллом, бородавок и даже предраковых заболеваний.
Два штамма ВПЧ вызывают появление остроконечных кондилом.
Как возникают остроконечные кондиломы
ВПЧ относится к высококонтагиозным инфекциям, распространяющимся, среди прочего, и половым путем. Считается что не менее половины людей, имевших половые контакты, инфицированы как минимум несколькими штаммами ВПЧ. Однако заболевают далеко не все. Вирус проникает в клетки эпителия и долгое время может находиться в дремлющем состоянии. Но некоторые факторы способствуют его активизации.
Это:
— сочетание с другими инфекциями, передающимися половым путем — сифилисом, гонореей, трихомониазом, генитальным герпесом;
— большое количество половых партнеров при отсутствии барьерных средств защиты полового акта (презервативов);
— снижение иммунитета на фоне сопутствующих заболеваний, несбалансированного питания, хронически действующей психотравмирующей ситуации;
— беременность;
— хронические гинекологические заболевания;
— дисбактериоз влагалища, при котором нарушается правильное соотношение микроорганизмов и кислотность влагалищной среды.
Проявления остроконечных кондилом
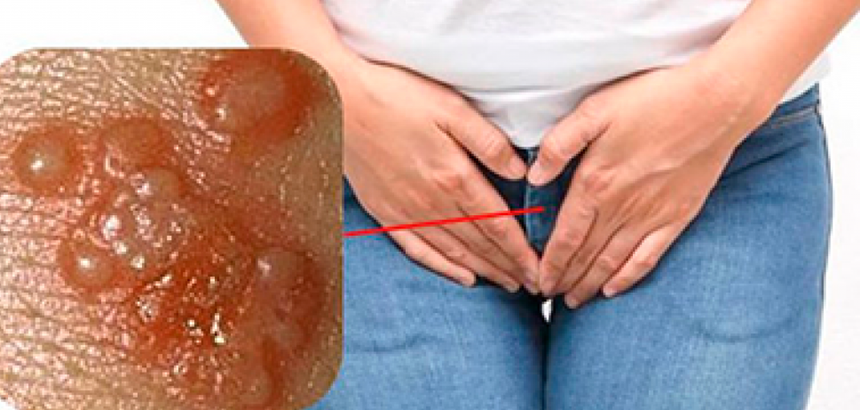
Остроконечные кондиломы — это сосочкоподобные выросты в области половых органов и ануса, склонные к слиянию и образованию крупных конгломератов, иногда до нескольких сантиметров в диаметре. Чаще они возникают одномоментно, но иногда — на протяжении недели и больше.У женщин они локализуются обычно в области передней части малых половых губ, реже — на больших половых губах и коже промежности. Внешне такие разрастания напоминают цветную капусту. Они легко травмируются и кровоточат при внешнем воздействии.
Присоединение бактериальной инфекции вызывает воспаление кондилом и провоцирует их распространение. Поврежденные и воспаленные разрастания болезненны, вызывают зуд и причиняют постоянный физический дискомфорт. Вообще самоинфицирование очень характерно для этого заболевания. Например, причиной появления кондилом во влагалище и шейке матки становится перенос частичек инфицированного эпителия с внешних разрастаний внутрь с тампонами, использующимися во время менструации.
Некоторые штаммы ВПЧ являются онкогенными, вызывают перестройку (дисплазию) эпителия шейки матки. И если женщина инфицирована штаммами ВПЧ со средним или высоким онкогенным потенциалом, она находится в группе риска по раку шейки матки. Хотя штаммы, вызывающие остроконечные кондиломы не относятся к онкогенным, нередки случаи инфицирования одновременно несколькими видами ВПЧ. И в наблюдении таких пациенток всегда должна присутствовать онкологическая настороженность.
Конечно, женщина страдает и психологически из-за видимого дефекта в половой зоне, к тому же физически затрудняющего интимные контакты. Поэтому необходимость лечения никогда не подвергается сомнению. Но тактика его во многом зависит от особенностей течения кондилом и состояния здоровья пациентки в целом. Поэтому сначала проводят обследование.
Диагностика остроконечных кондилом
Диагноз кондилом с высокой долей вероятности выставляется по результатам гинекологического осмотра. Однако поражение ВПЧ шейки матки не всегда видимо на глаз, да и другие вопросы требуют уточнения.
Для их решения назначается:
— кольпоскопия. Это эндоскопическая диагностика влагалищной части шейки матки и влагалища. Существует такой вариант поражения кондиломами шейки матки, когда они растут не в просвете зева, а в ее толще. Кольпоскопия в сочетании с влагалищным ультразвуковым исследованием позволяет выявлять такие нетипичные особенности расположения пораженных тканей;
— уретроскопия. Эндоскопическое исследование мочеиспускательного канала проводится при подозрении на распространение патологического процесса в нижние отделы мочевыделительной системы;
— цитологическое исследование мазка с шейки матки для исключения дисплазии ее эпителия;
— лабораторная диагностика крови и мазков других биологических жидкостей для выявления заболеваний, передающихся половым путем;
— полимеразная цепная реакция и другие иммунологические исследования для определения штамма ВПЧ, вирусной нагрузки и иммунного статуса пациентки.
Лечение и профилактика кондилом
Лечение остроконечных кондилом сводится к их удалению и повышению активности иммунной системы для перевода вируса папилломы в латентную («спящую») форму. Методов полного выведения его из организма не существует.
Вопросы повышения иммунитета решаются вместе с иммунологом на основании иммунограммы (лабораторная диагностика иммунного статуса) и общего состояния здоровья пациентки. По результатам обследования назначается иммуномодулирующая терапия и даются рекомендации по коррекции режима дня и образа жизни, которые позволят улучшить иммунитет.
Сами кондиломы удаляются малоинвазивными хирургическими методами. Это несложные амбулаторные вмешательства, выполняющиеся под местной анестезией. Среди наиболее распространенных методик:
— лазерная коагуляция;
— криодеструкция (разрушение патологических очагов действием сверхнизких температур);
— электрокоагуляция;
— радиоволновая абляция.
Все эти способы позволяют удалять кондиломы быстро, практически бескровно, без швов, послеоперационных рубцов и деформации тканей. Лишь в исключительных случаях особо массивного поражения выполняют традиционное иссечение скальпелем и ушивание операционной раны.
Постулат о том, что любое заболевание легче предупредить, чем вылечить, как нельзя лучше подходит к остроконечным кондиломам. Заразившись один раз, человек постоянно рискует вновь и вновь сталкиваться с их появлением. Риск рецидива даже после качественного комбинированного лечения превышает 30%. Поэтому так важна половая гигиена:
— использование презервативов;
— исключение случайных половых контактов.
Девочкам раннего подросткового возраста, еще не имевшим половых связей, делают прививку против ВПЧ, что обезопасит их в будущем не только от остроконечных кондилом, но и от рака шейки матки.
|
|





