Болезни поджелудочной железы

Поджелудочная железа — уникальный орган. При массе менее ста граммов она является одновременно железой внешней и внутренней секреции. Нарушения в производстве гормонов (сбой эндокринной функции) приводит к расстройствам углеводного обмена и могут вызвать сахарный диабет.
Поджелудочная железа — уникальный орган. При массе менее ста граммов она является одновременно железой внешней и внутренней секреции. Нарушения в производстве гормонов (сбой эндокринной функции) приводит к расстройствам углеводного обмена и могут вызвать сахарный диабет.
А вот способность поджелудочной железы вырабатывать пищеварительные ферменты (внешнесекреторная функция) играет фатальную роль при ее воспалении. В считанные часы агрессивные вещества, предназначенные для «работы» в тонкой кишке, оказавшись в нежной ткани поджелудочнойжелезы, могут переварить ее. И это становится катастрофой для всего организма.
В тканях лавинообразно нарастает концентрация биологически активных веществ, и возникают тяжелейшие расстройства, каждое из которых угрожает жизни — перитонит, синдром диссеминированного внутрисосудистого свертывания крови, шок, функциональная недостаточность жизненно важных органов. Поэтому так важно знать о проявлениях наиболее частых заболеваний поджелудочной железы и, самое главное — мерах их предупреждения.
Острый панкреатит
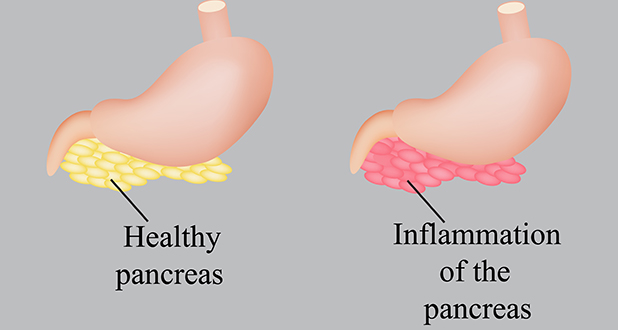 Острое воспаление поджелудочной железы (панкреатит) — третье по распространенности острое заболевание брюшной полости после аппендицита и холецистита. Однако по тяжести прогнозов и исходов ему нет равных.
Острое воспаление поджелудочной железы (панкреатит) — третье по распространенности острое заболевание брюшной полости после аппендицита и холецистита. Однако по тяжести прогнозов и исходов ему нет равных.
Как правило, его причиной становится чрезмерное употребление алкоголя и многочисленных жирных закусок. Кроме того, эти погрешности способствуют желчнокаменной болезни, тоже являющейся частой причиной панкреатита. В этих условиях активизация ферментов поджелудочной железы, которая должна начинаться лишь в тонкой кишке, происходит преждевременно. Оказавшись в активном состоянии в ткани поджелудочной железы, они переваривают и расплавляют ее. Реактивное воспаление быстро распространяется на окружающие ткани — клетчатку, кишечник, брюшину. Ответные генерализованные бурные биохимические реакции организма в тяжелых случаях быстро приводят к недостаточности всех органов и систем с летальным исходом.
Более легкое течение заканчивается выздоровлением, местными или отдаленными осложнениями, переходом в хроническую форму.
Острый панкреатит протекает стремительно:
— появляются очень интенсивные, постоянные, опоясывающие боли в верхней половине живота, усиливающиеся в положении на спине;
— возникает многократная, неукротимая рвота, не приносящая облегчения;
— повышается температура.
В дальнейшем клиника зависит от степени распространения воспалительного процесса в поджелудочной железе и за ее пределами.
Диагноз устанавливается на основании:
— опроса и осмотра;
— результатов анализов крови, характерных для повышения активности ферментов поджелудочной железы и воспаления;
— методов визуализации — ультразвукового исследования, компьютерной и магнитно-резонансной томографии, позволяющих обнаружить очаги некроза в поджелудочной железе и других органах брюшной полости, камни в желчных протоках.
Лечение начинают с консервативной терапии. Назначается:
— пищевой покой. Пациенты получают питательные растворы внутривенно;
— холод на живот;
— ингибиторы (инактиваторы) панкреатических ферментов;
— инфузия препаратов для восстановления электролитного, кислотно-щелочного равновесия;
— средства дезинтоксикации;
— антибиотикотерапия.
К хирургическому лечению переходят в случаях безуспешности консервативного лечения, а также если обнаруживают:
— непроходимость желчных протоков из-за камней;
— скопление жидкости в брюшной полости;
— зоны некроза в поджелудочной железе или окружающих ее органах.
Хронический панкреатит
 Это длительно текущий, периодически обостряющийся воспалительный процесс в поджелудочной железе с неуклонно прогрессирующими структурными и функциональными нарушениями. Причиной его возникновения в трех случаях из четырех является регулярное употребление алкоголя, в одном — желчнокаменная болезнь. Найдена прямая связь хронического панкреатита с сахарным диабетом и раком поджелудочной железы.
Это длительно текущий, периодически обостряющийся воспалительный процесс в поджелудочной железе с неуклонно прогрессирующими структурными и функциональными нарушениями. Причиной его возникновения в трех случаях из четырех является регулярное употребление алкоголя, в одном — желчнокаменная болезнь. Найдена прямая связь хронического панкреатита с сахарным диабетом и раком поджелудочной железы.
В начальных стадиях часто протекает бессимптомно. По мере прогрессирования процесса возникают более или менее частые обострения, проявляющиеся:
— постоянной или приступообразной болью опоясывающего характера в верхней части живота;
— тошнотой, рвотой;
— вздутием живота;
— неустойчивым стулом.
Пациенты всегда имеют плохой аппетит и расстройства пищеварения, поэтому отличаются дефицитом массы тела.
Диагноз устанавливают по результатам опроса и осмотра, а также дополнительных методов обследования:
— лабораторный анализ крови выявляет признаки умеренно выраженного воспалительного процесса;
— в копрограмме обнаруживают много жира и непереваренной пищи;
— ультразвуковое исследование, компьютерная и магнитно-резонансная томография позволяют определить структурные изменения в поджелудочной железе. Особенно информативна эндосонография — ультразвуковое исследование с эндоскопическим датчиком, который вводится внутрь желудка и двенадцатиперстной кишки;
— рентгеновское исследование — ретроградная холангиопанкреатография проводится при планировании хирургического лечения.
Выбор метода лечения зависит от тяжести заболевания и возможных осложнений.
Консервативная терапия включает:
— диетотерапию с полным исключением алкоголя, жирной, жареной и острой пищи. На время обострения пациентов переводят на парентеральное питание — внутривенное введение питательных растворов;
— медикаментозное лечение, направленное на купирование воспаления, интоксикации, боли, спазма, нарушений пищеварения. Обострение хронического панкреатита лечат по той же схеме, что и острый панкреатит.
Хирургическое лечение требуется, если возникли:
— гнойные осложнения;
— закупорка камнем желчных и панкреатических протоков;
— камнеобразование и кисты в поджелудочной железе.
В таких случаях выполняют:
— вскрытие и дренирование гнойных очагов;
—иссечение камней;
— холецистэктомию;
— резекцию или полное удаление поджелудочной железы.
Киста поджелудочной железы
Киста — это полость в ткани железы с жидким содержимым. Самые частые причины кист — хронический панкреатит (в четырех случаях из пяти), травма железы и желчнокаменная болезнь. Формирование кисты всегда подразумевает:
— повреждение ткани железы;
— препятствия для оттока секрета;
— местные расстройства микроциркуляции.
Кисты, образующиеся в результате хронического воспаления, не имеют эпителия на внутренней поверхности (их иногда называют псевдокистами), а кисты, возникшие из-за закупорки протоков, имеют такую выстилку и называются ретенционными. Кисты могут осложняться разрывом, свищами, нагноением, озлокачествлением, кровотечением.
Клиническая картина во многом определяется размерами кисты. Образования до 5 см в диаметре, не сдавливающие протоки поджелудочной железы и окружающие органы, могут долго ничем себя не обнаруживать. Крупные кисты проявляются болью, особенно интенсивной во время их формирования, так как это всегда сопровождается разрушением ткани железы.
Другие проявления кист поджелудочной железы отличаются многообразием и зависят от их влияния на окружающие органы. Например:— раздражение солнечного сплетения вызывает интенсивную жгучую боль;
— сдавление воротной вены проявляется отечностью нижней части тела;
— крупная киста в головке поджелудочной железы вызывает механическую желтуху.
Для обнаружения кист используют:
— УЗИ;
— КТ;
— МРТ;
— сцинтиграфию.
Лечат кисты поджелудочной железы только хирургическими методами. Выполняют три вида операций:
— удаление кисты с частью железы;
— внутреннее дренирование — наложение анастомозов с желудком или тонкой кишкой для оттока содержимого кисты;
— наружное дренирование — применяется редко, как промежуточный этап помощи пациентам в тяжелом состоянии.
Профилактика болезней поджелудочной железы
Чтобы обезопасить себя от тяжелых болезней поджелудочной железы, достаточно устранить провоцирующие их факторы. Причины панкреатита трудно определить лишь в одном случае из десяти. В остальных они, что называется, лежат на поверхности:
— употребление, даже однократное, большой дозы алкоголя, особенно в сочетании с обильной жареной и жирной пищей;
— редкие приемы пищи с последующим перееданием;
— пристрастие к острым, жирным, копченым и жареным блюдам;
— малоподвижный образ жизни;
— курение;
— недостаточное употребление жидкости;
— пренебрежение лечением острых вирусных, инфекционных заболеваний и очагов хронической инфекции.
Не допускать таких ситуаций по силам каждому. Поэтому предотвращение смертельно опасных болезней поджелудочной железы почти всегда зависит от самого пациента.
|
|




